Растяжение синдесмоза голеностопного сустава
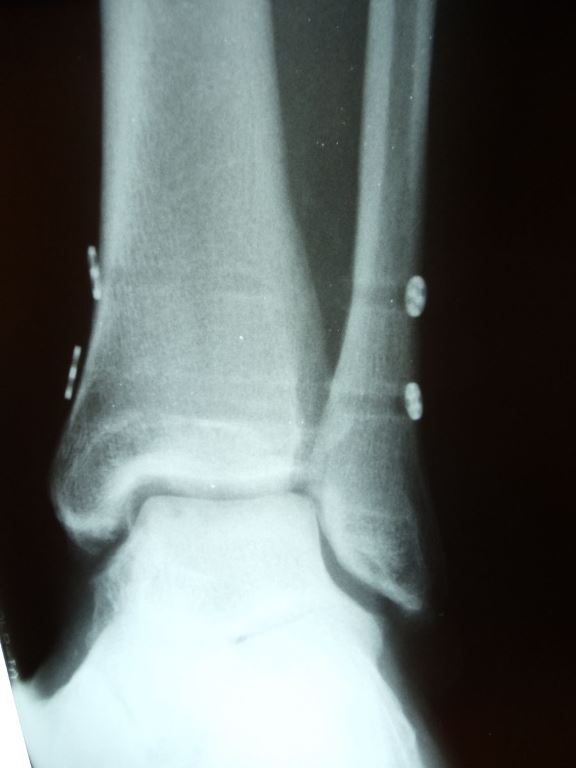
Повреждение синдесмозаголеностопного сустава (РСГС) задействует связки дистального большеберцового-малоберцового синдесмоза, который образован дистальными частями большеберцовой и малоберцовой костей. Травмы могут возникать при любом движении голеностопного сустава, но наиболее распространенными движениями являются чрезмерная наружная ротация или дорсифлексия таранной кости.
Купол таранной кости шире в передней части, и эти движения раздвигают большеберцовую и малоберцовую кости. Достаточное большое расхождение дистальных частей берцовых костей может вызвать растяжение или разрыв одной или нескольких связок: передняя нижняя большеберцово-малоберцовая связка, поверхностная задняя нижняя большеберцово-малоберцовая связка, поперечная большеберцово-малоберцовая связка, межкостная мембрана, межкостная связка и нижняя поперечная связка. Повреждения связок также обычно сочетаются с переломом либо лодыжки (наиболее часто встречается перелом латеральной лодыжки), либо переломом (спиральный перелом Maissonneuve) проксимальной части малоберцовой кости.
Эпидемиология/Этиология
РСГС обычно возникают у спортсменов, занимающихся американским футболом и горными лыжами. Футбольные травмы обычно являются результатом форсированного наружного вращения стопы, в то время как спортсмен лежит лицом вниз. Травмы могут также возникнуть в результате бокового удара в колено, когда стопа стоит на земле и находится в дорсифлексии, что приводит к эверсии или моменту внешнего вращения в голеностопном суставе.
Подробнее про синдесмоз голеностопного сустава можно почитать здесь.
При скоростном спуске на лыжах крепления ограничивают дорси- или плантарную флексию стопы, что может привести к чрезмерному наружному вращению голеностопного сустава и травме передней или задней большеберцово-малоберцовых связок, а также межкостной мембраны. Исследования свидетельствуют, что травмы синдесмоза голеностопного сустава составляют 1-11% всех травм. Сообщается, что заболеваемость среди профессиональных игроков в американский футбол намного выше — до 29%, как описано у Boytim и соавт.
Характеристика/Клиническая картина
Замечено, что повреждение синдесмоза голеностопного сустава сопровождается меньшей отечностью, чем растяжение латеральной лодыжки, а также выраженным ограничением плантарной флексии и неспособностью опираться на стопу. Экхимоз может появиться через несколько дней после травмы из-за повреждения межкостной мембраны. Часто отмечаются трудности или неспособность ходить на носках. В анамнезе: хроническая боль, длительное восстановление, рецидивирующие растяжения, образование гетеротопической оссификации внутри межкостной мембраны. Самые распространенные механизмы — это когда нога находится в наружной ротации и чрезмерной дорсифлексии.
Дифференциальная диагностика
Во время клинической оценки важно исключить патологии с аналогичным механизмом травмы. В первую очередь следует исключить переломы большеберцовой, малоберцовой и/или таранной костей. Во-вторых, врач должен решить проблемы растяжения латеральной лодыжки, поскольку механизм возникновения данных состояний практически идентичен. Norwig пишет: «Синдесмотические растяжения голеностопного сустава обычно можно отличить от инверсионных растяжений лодыжки по истории внешнего компонента вращения». Другими возможными патологиями являются растяжение медиальных связок голеностопного сустава, компартмент-синдром, нестабильность голеностопного сустава, контузия тяжелой степени, дистрофическая кальцификация, воспаление или опухоль. Эти патологии должны быть исключены до того, как начнется лечение РСГС.
Оценочные шкалы
- Показатель нарушения функции стопы и голеностопного сустава (FADI).
- Функциональная шкала нижних конечностей (LEFS).
Обследование
- Анализ ходьбы: проверка на несоответствия.
- Пальпация:
- болезненность над передней большеберцово-малоберцовой связкой и проксимально вдоль межкостной мембраны;
- пальпация медиальной и латеральной лодыжек с целью выявления перелома;
- малоберцовая кость должна пальпироваться в проксимальном направлении, включая проксимальный большеберцово-малоберцовый сустав, чтобы исключить перелом Maissonneuve.
- Оценка пульса: убедитесь, что присутствуют пульс на артериях нижних конечностей.
- Измерения обхвата: выявление отечности.
Специальные тесты
Стресс-тест: дорсифлексия-наружная ротация (Kleiger-тест)
- Позволяет определить ротационное повреждение дельтовидной связки или дистального большеберцового-малоберцового синдесмоза.
- Выполняется путем сгибания колена на 90 градусов (со стопой в нейтральном положении) и последующей наружной ротации стопы и голеностопного сустава.
- Тест считается положительным, если возникает боль в области передне-наружной поверхности голеностопного сустава. Также показателем повреждения дельтовидной связки является смещение таранной кости в сторону от медиальной лодыжки.
Тест на сжатие
- Сепарация большеберцовой и малоберцовой костей.
- Позволяет определить перелом малоберцовой кости или растяжение связок синдесмоза.
- Выполняется путем сдавливания большеберцовой и малоберцовой костей в месте предполагаемого повреждения.
- Тест считается положительным, если возникает боль вдоль тела малоберцовой кости (если есть перелом малоберцовой кости или повреждение дистального межберцового синдесмоза).
Cotton-тест
- Оценка на предмет нестабильности синдесмоза и наличие диастаза.
- Выполняется: стабилизация дистальной части голени одной рукой, захват подошвенной части пятки другой рукой и перемещение пятки из стороны в сторону.
- Тест считается положительным, если имеется чрезмерная латеральная трансляция, что является признаком нестабильности.
Тест трансляции малоберцовой кости
- Beumer и соавт. (2011): чувствительность 77%, специфичность 88%
Лечение
Визуализация по-прежнему считается золотым стандартом, и к ней следует обратиться
как можно быстрее, чтобы исключить любые ожидаемые переломы и помочь в
восстановлении нормальной анатомии. Боковое смещение малоберцовой кости на один
миллиметр приводит к уменьшению доступной площади большеберцового-таранного
контакта во время опоры на ногу на 42%. Ясно, что такая «незначительная», но
неправильно диагностированная травма может привести к хроническому растяжению
связок.
Друзья, совсем скоро состоится семинар «Нижние конечности, диагностика и терапия, анализ ходьбы и бега». Узнать подробнее…
РСГС без диастаза считаются стабильными и лечится симптоматически. Тем пациентам, у которых наблюдается растяжение связок с латентным диастазом, где уменьшение большеберцово-малоберцового сустава может быть зафиксировано с помощью КТ или МРТ, не обязательно требуется хирургическое вмешательство. Пациентам с такими находками часто назначают иммобилизацию посредством гипсовой лонгеты или аппарата в течение 4-6 недель. Пациенты с повреждением синдесмоза голеностопа, которые имеют диастаз без перелома малоберцовой кости, нуждаются в хирургическом лечении. Хирургическая стабилизация должна быть выполнена немедленно. Было показано, что хирургическое восстановление, включающее открытую репарацию разорванных связок и закрытую репарацию связок посредством открытой или чрескожной фиксации винтом, дает благоприятные результаты.
Физическая терапия
- Растяжка икроножной мышцы на степ-платформе.
- Упражнения на укрепление икроножной мышцы.
- Растяжка икроножной мышцы в выпаде.
Цели
- Первые 2 недели: увеличить амплитуду движений, уменьшить боль и отек, защитить связки от повторных травм.
- 3 неделя и далее: восстановление нормальной амплитуды движений, укрепление связок и мышц, тренировка на выносливость и баланс.
- Самая важная долгосрочная цель — предотвратить повторную травму!
Обучение пациентов
- Протокол по весовой нагрузке, рекомендуемый хирургом/физиотерапевтом.
- Предостерегайте пациентов от интенсивной физической активности до тех пор, пока не нормализуются возможность работать при полной весовой нагрузке и динамический баланс.
- Тренировка ходьбы с костылями или ортезом/аппаратом.
- Риск падений.
Ассистивные устройства
- Костыли должны использоваться до восстановления нормальной, безболезненной ходьбы.
- Можно использовать ортез или аппарат на голеностопный сустав при нестабильных травмах.
Способы воздействия
- Покой, лед, давление, элевация (протокол RICE) — вначале по 15 мин 3 раза в день. (однако, Bleakley и соавт предположили, что существует мало доказательств в поддержку использования этого протокола, хотя это довольно распространенный подход).
- Показано, что нестероидные противовоспалительные препараты улучшают состояние при остром растяжении связок голеностопного сустава.
Лечебная физкультура/нейро-мышечная тренировка
- Первые 2 недели: выполнение активных движений, дорсифлексия/подошвенное сгибание и инверсия/эверсия с помощью терабенда.
- 3-4 недели: растяжки стоя, растяжки сидя (дорсифлексия с терабендом), подъем на носки (прогрессия – на одной ноге), дорсифлексия на степ-платформе.
- Прогрессивная весовая нагрузка (тредмил) для восстановления паттерна ходьбы.
- Нейро-мышечная тренировка: улучшение проприорецепции голеностопного сустава, постуральные рефлексы и баланс.
Пример: стойка на одной ноге, тренировки на полусфере, акватерапия.
- Прогрессия к бегу трусцой, езде на велосипеде, прыжкам и специфическим спортивным упражнениям.
- Модификация упражнений, чтобы избежать чрезмерной дорсифлексии (что приводит к напряжению в голеностопном суставе), эверсии подтаранного сустава и наружной ротации.
Мануальная терапия
- Пассивное дополнительное движение голеностопного и подтаранного суставов и пассивное растяжение улучшают мобильность.
- Green и соавт: пациенты, в отношении которых применялся протокол RICE в сочетании с мануальной терапией, с большей вероятностью достигали нормальной амплитуды движений в течение первых 2 недель после растяжения лодыжки, чем те, кто только использовал протокол RICE.
- Collins и соавт.: испытуемые показали немедленное увеличение амплитуды движений, когда в подострой стадии использовались мобилизации с движением.
- Landrum и соавт.: сообщается, что одна 30-секундная передне-задняя мобилизация голеностопного сустава сразу увеличила амплитуду дорсифлексии голеностопного сустава после длительной иммобилизации.
NB: Восстановление при растяжении синдесмоза голеностопного сустава в два раза дольше чем при типичном растяжении лодыжки.
Заключение
РСГС, хотя и менее распространены, чем другие патологии голеностопного сустава, являются важным фактором при оценке боли в голени и стопе. Это состояние чаще встречается у спортсменов во время форсированной наружной ротации и дорсифлексии стопы, что может сопровождаться повреждением костей и связок. В то время как хирургическое вмешательство редко показано при отсутствии перелома, консервативное лечение дает наилучшие результаты.
Источник: Physiopedia — Syndesmotic Ankle Sprains.
Источник
Разрыв межберцового синдесмоза встречается в 0,5% случаев повреждений связочного аппарата голеностопного сустава, и в 13% случаев переломов лодыжек. Как и многие другие виды повреждений связочного аппарата, часто пропускается на этапе первичного оказания медицинской помощи. При несвоевременном и неграмотном лечении приводит к формированию хронической нестабильности голеностопного сустава, остеохондральным повреждениям таранной и большеберцовой кости, быстрому формированию выраженного деформирующего артроза голеностопного сустава. Разрыв синдесмоза часто сопровождает переломы лодыжек тип В и С по Веберу, повреждение сухожилий малоберцовых мышц, перелом основания 5-й плюсневой кости, перелом переднего отростка пяточной кости, перелом наружного и заднего отростков таранной кости.
Разрыв межберцового синдесмоза чаще всего происходит при избыточной наружной ротации и дорсифлексии стопы. Возможны и другие механизмы, но их вклад в общую картину повреждения намного менее значителен.

Чаще всего данный механизм встречается в таких видах спорта как регби, футбол, американский футбол, баскетбол, волейбол, лёгкая атлетика (прыжки). У не-спортсменов повреждение чаще бывает ассоциировано с переломом лодыжек.
Дистальный межберцовый синдесмоз состоит из следующих анатомических структур:
Передне-нижней большеберцово-малоберцовой связки. Она соединяет передне-наружный бугорок большеберцовой кости (бугорок Chaput’s) и передний бугорок малоберцовой кости (бугорок Wagstaffe’s). Задне-нижняя большеберцово-малоберцовая связка соединяет задний бугорок большеберцовой кости (бугорок Volkmann’s) и заднюю поверхность наружной лодыжки. Является наиболее мощным компонентом межберцового синдесмоза.
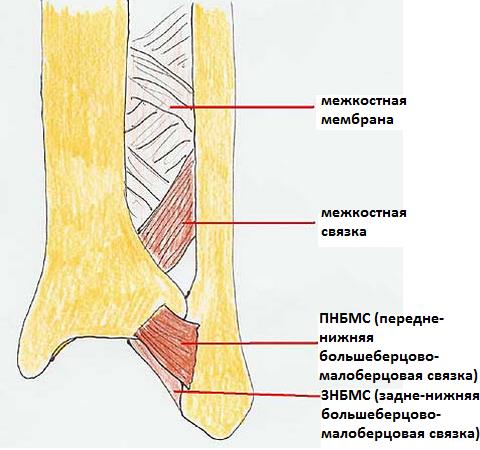
Помимо этих, расположенных кпереди и кзади от берцовых костей структур, непосредственно между ними находятся: поперечная большеберцово-малоберцовая связка, межкостная мембрана, межкостная связка и нижняя поперечная связка.
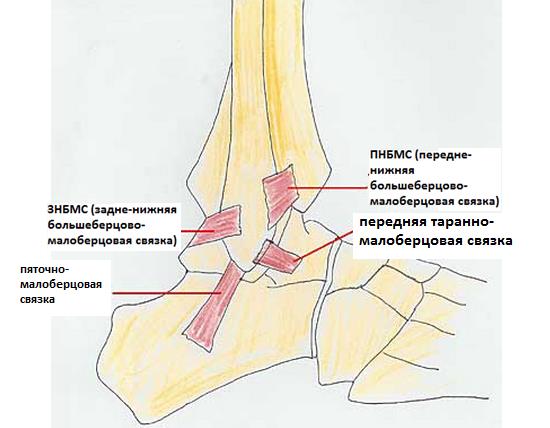
Основной биомеханической функцией синдесмоза является сопротивление силам осевой нагрузки, ротации и наружной трансляции таранной кости. Межберцовый синдесмоз обладает определённой степенью эластичности, во время нормальной ходьбы межберцовая щель может расширяться до 1 мм. Дельтовидная связка является опосредованным стабилизатором межберцового синдесмоза.
-боль по передне-наружной поверхности голеностопного сустава
-боль в проекции дельтовидной связки (к низу от верхушки внутренней лодыжки)
-боль при осевой нагрузке
При осмотре необходимо пропальпировать все анатомические компоненты синдесмоза, боль в любом из них свидетельствует о его повреждении. Тест на сжатие (тест Hopkin’s) сжатие берцовых костей на уровне середины голени вызывает боль в проекции синдесмоза. Тест на наружную ротацию (боль в области синдесмоза при тыльном сгибании и наружной ротации стопы) при сгибании в коленном и тазобедренном суставе 90°. Тест Cotton’s — латеральная трансляция малоберцовой кости при выполнении переднего и заднего «выдвижного ящика» для голеностопного сустава вызывает боль в проекции синдесмоза. При длительном периоде времени прошедшем с момента повреждения, функциональные тесты становятся менее информативны.
Помимо тщательного сбора анамнеза, осмотра и функциональных тестов, важную роль в диагностике повреждений межберцового синдесмоза играют инструментальные методы. В первую очередь выполняются рентгенограммы в прямой и боковой проекции голени на протяжении, для исключения высоких переломов лодыжек.
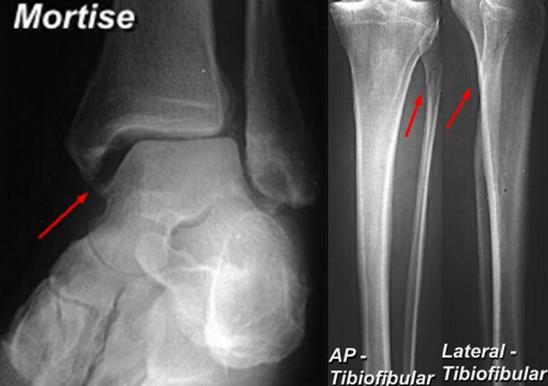
Вторым важным моментом является выполнение снимков с выведением межберцового «паза» (проекция Mortise, 15-20° внутренней ротации голени).
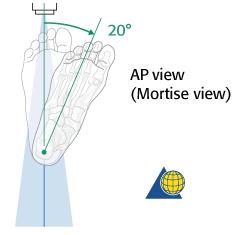
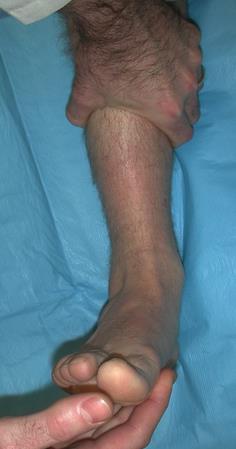
Её информативность значительно возрастает при выполнении рентгенограмм с нагрузкой и одновременно обеих нижних конечностей. Помимо «пазовой» рентгенограммы в диагностически неоднозначных случаях выполняют стресс-рентгенограммы с наружной ротацией.
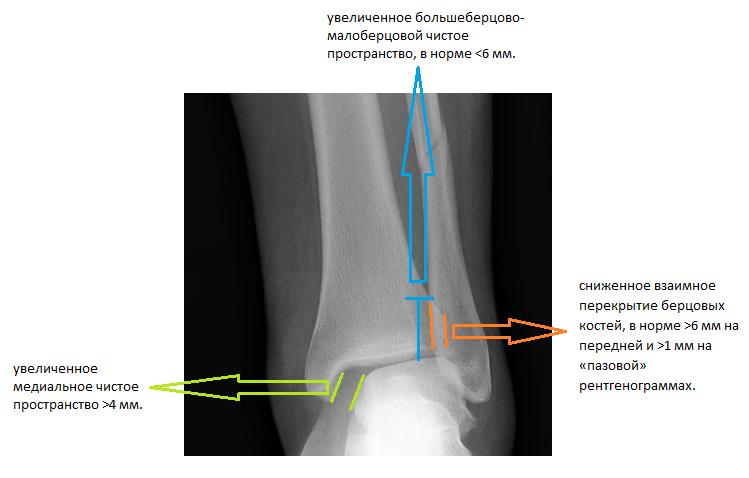
Признаками, указывающими на разрыв межберцового синдесмоза служат:
-сниженное взаимное перекрытие берцовых костей, в норме >6 мм на передней и >1 мм на «пазовой» рентгенограммах.
-увеличенное медиальное чистое пространство >4 мм.
-увеличенное большеберцово-малоберцовой чистое пространство, в норме
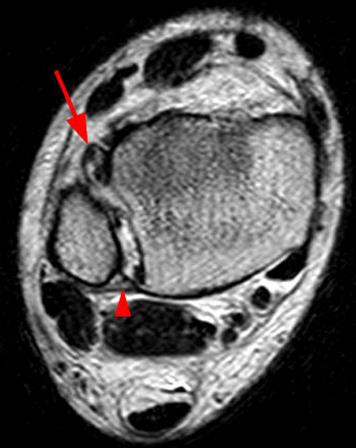
При подозрительной на разрыв межберцового синдесмоза клинической картине и отрицательных результатах рентгенографии рекомендуется выполнение КТ или МРТ. Они позволяют выявить частичные повреждения. Также их роль неоценима в оценке качества устранения межберцового диастаза после операции.
В случае отсутствия диастаза при рентгенографии и клинически не выраженной нестабильности можно использовать консервативный метод лечения – иммобилизация в U-образной лонгете и ходьба с костылями без нагрузки 3 недели с момента травмы с последующей ходьбой в ортезе ограничивающем наружную ротацию стопы.
В подавляющем большинстве случаев возникает необходимость в оперативном лечении. Классическая методика заключается в фиксации синдесмоза позиционными винтами. Для этой цели подойдут 3,5 или 4,5 мм синдесмозные винты проведённые через 3 или 4 кортикальных слоя на 2-5 см выше дистального плато большеберцовой кости.
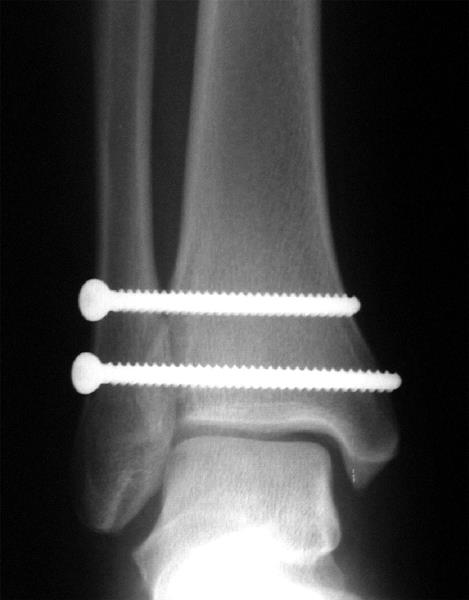
Установку винтов лучше производить в положении тыльного сгибания стопы, что позволяет предотвратить «перезатягивание». В послеоперационном периоде потребуется 6-12 недель ходьбы с костылями без нагрузки на оперированную конечность, с последующим удалением винтов.
Альтернативным вариантом является установка «пуговчатых» фиксаторов с использованием аутотрансплантатов или синтетических связок.

К плюсам данного метода относится возможность более ранней осевой нагрузки и отсутствие необходимости в удалении фиксаторов.
В случаях когда фиксация синдесмоза выполняется по поводу переломов лодыжек типа С по Веберу существует высокая вероятность (10%) формирования межберцового синостоза.
Если вы – пациент, и предполагаете, что у вас или ваших близких может быть разрыв межберцового синдесмоза и вы хотите получить высококвалифицированную медицинскую помощь, вы можете обратиться к сотрудникам центра хирургии стопы и голеностопного сустава.
Если вы врач, и у вас есть сомнения в том что вы сможете самостоятельно решить ту или иную медицинскую проблему связанную с разрывом межберцового синдесмоза, вы можете направить своего пациента на консультацию к сотрудникам центра хирургии стопы и голеностопного сустава.
Клинический пример лечения разрыва дистального межберцового синдесмоза в нашей клинике.
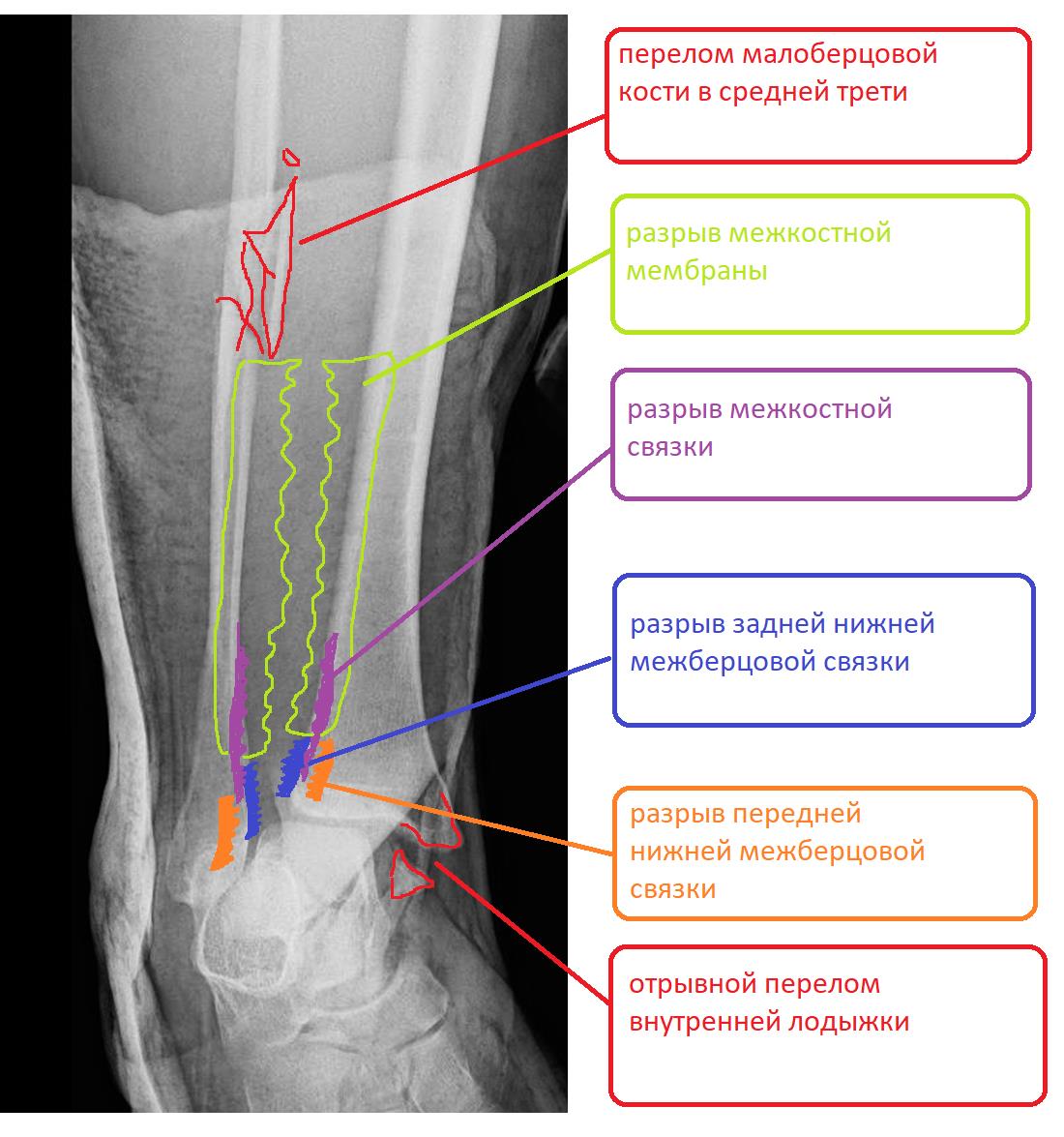
Пациент Д.27 лет, травма в результате неудачного приземления после прыжка старзанки на мелководье. Стопа ушла кнаружи относительно фиксированной голени. Произошёл перелом малоберцовой кости в средней трети с разрывом всех компонентов дистального межберцового синдесмоза и отрывной перелом внутренней лодыжки.
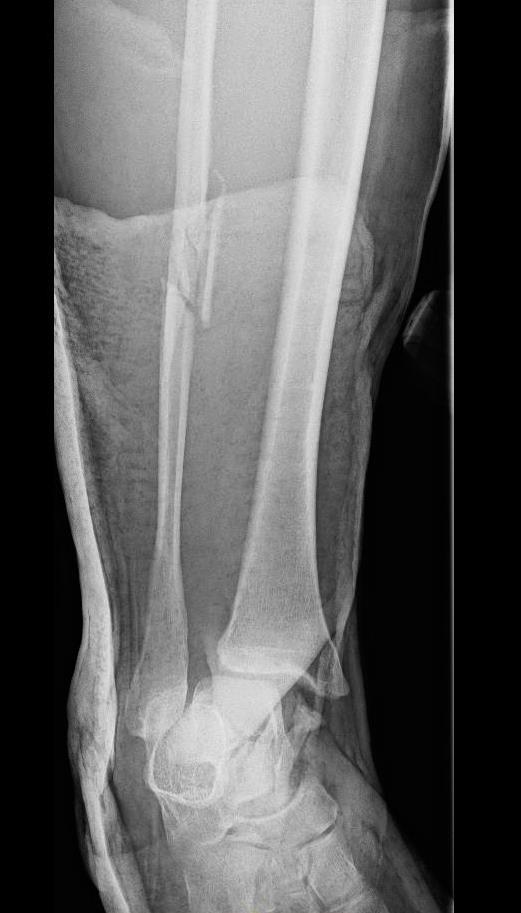
Данный тип переломов лодыжек считается очень тяжёлым и относится к категории 44С2 по классификации Ассоциации Остеосинтеза. Казалось бы, сломаны всего 2 кости, да и переломы по своей морфологии не особо и тяжёлые, почему же данный тип переломов лодыжек считается крайне тяжёлым?
Всё дело в повреждении мягких тканей, прежде всего разрыве всех 4 компонентов дистального межберцового синдесмоза – передней и задней нижних межберцовых связок, межкостной связки и межкостной мембраны. Вместе с отрывом медиальной лодыжки всё это делает перелом абсолютно нестабильным и требует операции в 100% случаев.
Добавить к этому значительное повреждение всех остальных мягких тканей – разрыв суставной капсулы, повреждение лимфатических и венозных сосудов, получаем выраженный отёк, накладывающий свой отпечаток, как на инфекционные риски, так и на заживление тканей в послеоперационном периоде.
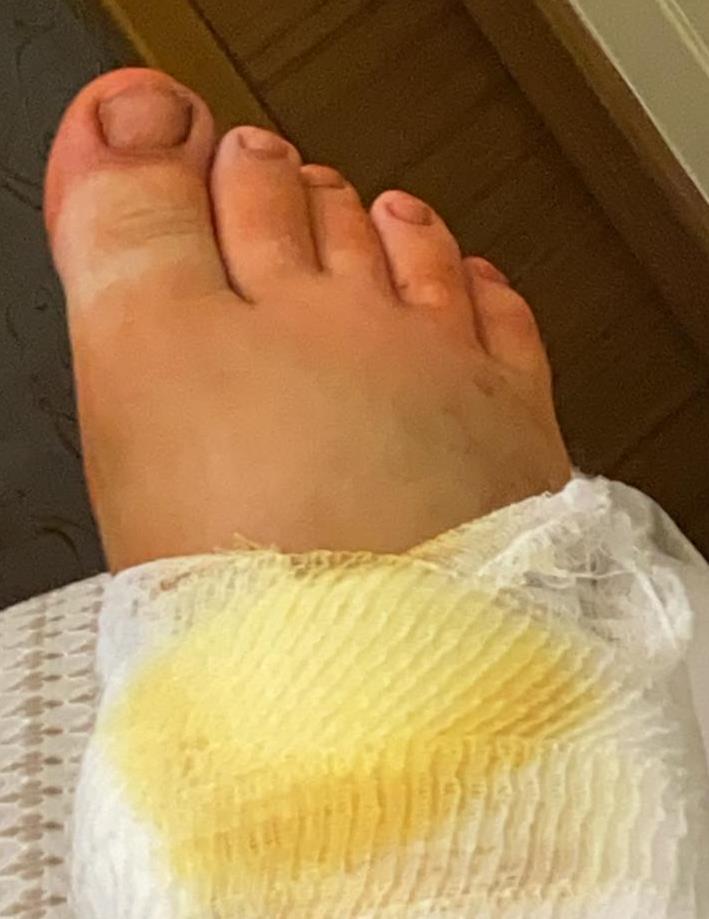
Стопа при этом становится похожа на подушку, нередко в этом периоде (от 6 часов до 7 суток от травмы) из за выраженного отёка эпидермис может отслаиваться с формированием фликтен. Если это произошло, оптимальной тактикой может быть временный переход на аппарат внешней фиксации – в котором смещение таранной кости устраняется, а операцию сделать отсроченно после спадения отёка через 7-14 дней.
Целью операции является, прежде всего, восстановление нормальных взаимоотношений в голеностопном суставе. Если при обычном переломе лодыжек операция начинается с остеосинтеза латеральной лодыжки, то в данном случае лучше начинать, наоборот, с медиальной лодыжки, или с перелома заднего края (если он сломан и возможно выполнить его остеосинтез).
Это связано с тем что дистальный участок малоберцовой кости абсолютно нестабильный в вырезке большеберцовой кости, и поймать его правильную позицию не стабилизровав внутреннюю или заднюю лодыжку технически крайне затруднительно.
Собственно фиксация дистального межберцового синдесмоза возможна как при помощи винтов, так и при помощи пуговчатых фиксаторов. Фиксацию лучше выполнять через небольшой кусок 13 трубчатой пластины, чтобы распределить нагрузку на большую площадь. В противном случае существует риск последующего перелома малоберовой кости по винту, так как он будет концентрировать на себе всю нагрузку.
В случае если фиксация производится винтом или винтами, лучше использовать трёхкортикальный метод, так как он обеспечивает менее жёсткую фиксацию, и позволяет малоберцовой кости её нормальные физиологические движения в вырезке. Четырёхкортикальные винты блокируют малоберцовую кость более жёстко. И препятствуют тыльному сгибанию стопы. После начала нагрузки четырёхкортикальные винты часто ломаютя, по той же причине.
В послеоперационном периоде целесообразно «подстраховать» фиксацию первые 2 недели гипсовой лонгетной повязкой. А после снятия послеоперационных швов – циркулярной повязкой ещё на 4 недели. В повязке допустима дозированная нагрузка – весом конечности.
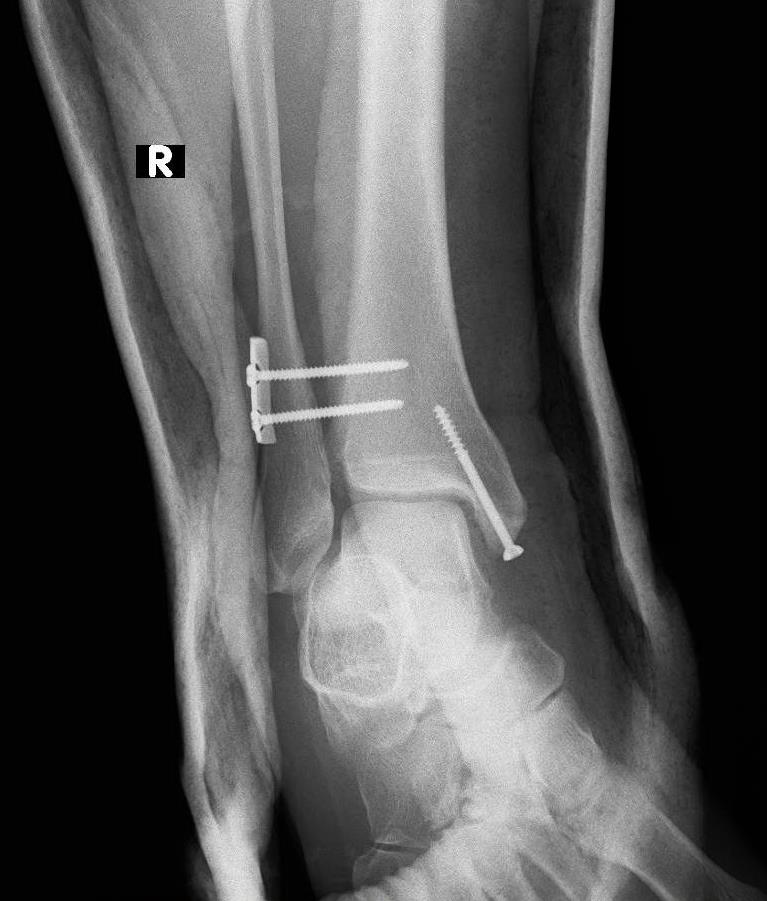
Во время операции необходимо произвести ревизию межберцовой щели из того же латерального доступа. Это необходимо: во-первых для контроля адекватного устранения смещения, во-вторых, для устранения интерпозиции связок образующих ДМБС и небольших костных фрагментов в малоберцовой вырезке, в-третьих для предупреждения мальпозиции малоберцовой кости при наложении костной цапки и при установке синдесмозных винтов.
Крайне важно контролировать позицию малоберцовой кости и на истинном боковом снимке, так как наиболее частой ошибкой является её трансляция кпереди при установке костной цапки.
При соблюдении всех вышеперечисленных нюансов, возможно адекватное устранение подвывиха, и возвращение малоберцовой кости в нормальную анатомическую позицию, что в конечном счёте обеспечивает максимально возможное восстановление функции.
Источник
