Растяжение шейного отдела позвоночника мкб

Клинические формы спинальной травмы базируются на оценке характера повреждений спинного мозга и дополняются оценкой повреждения окружающих его оболочек и структур.
По первому критерию выделяют:
1. Сотрясение спинного мозга.
2. Ушиб спинного мозга.
3. Травматическое сдавление спинного мозга (переднее, заднее, внутреннее).
1. Открытая спинальная травма.
2. Закрытая спинальная травма.
Если раневое повреждение покровов включает стенку дурального мешка, то такой вид травмы классифицируют как проникающее спинальное повреждение.
Выделяются 3 основные группы:
1. Повреждения позвоночника без нарушения функции спинного мозга.
2. Повреждения позвоночника с нарушением проводимости спинного мозга.
3. Закрытая травма спинного мозга без повреждения позвоночника.
По характеру травмы позвоночника различают следующие виды закрытых повреждений:
1. Повреждение связочного аппарата (растяжение, разрыв связок).
2. Перелом тел позвонков (линейный, компрессионный, оскольчатый, компрессионно-оскольчатый).
3. Перелом заднего полукольца позвонков: дуг, суставных, поперечных, остистых отростков.
4. Переломовывихи и вывихи позвонков, сопровождающиеся смещением их в той или иной плоскости и деформацией позвоночного канала.
5. Множественные повреждения.
Закрытые повреждения позвоночника подразделяются на стабильные и нестабильные.
Травмы спинного мозга подразделяются на:
По морфофункциональной характеристике:
1. Сотрясение.
2. Ушиб.
3. Сдавление.
4. Полный анатомический перерыв.
1. Шейного отдела.
2. Грудного отдела.
3. Поясничного отдела.
4. Крестцового отдела.
По виду ранящего снаряда:
— ножевые;
— пулевые;
— осколочные и др.
— сквозные;
— слепые;
— касательные (тангенциальные).
По отношению к траектории раневого канала и спинномозговому каналу:
— проникающие;
— непроникающие;
— паравертебральные.
Травматическому воздействию особенно подвержены отделы позвоночника в местах перехода подвижных участков в относительно стабильные, т.е. грудной и крестцовый.
Различают прямой и непрямой механизмы повреждения позвоночника.
Для мирного времени более характерны непрямые механизмы: падения на ноги, ягодицы и голову.
Непрямые механизмы в основном приводят к возникновению компрессионных переломов с клиновидной деформацией нижнегрудных и поясничных позвонков.
Сотрясение спинного мозга (преходящий травматический паралич)
Морфологически характеризуется временной ишемией и отеком нескольких сегментов спинного мозга.
Развивается клиническая картина полного паралича, которая уменьшается обычно через 6 часов после травмы, а через 24-48 часов наступает полное выздоровление.
Ушиб спинного мозга характеризуется сочетанием обратимых и необратимых, морфологических, изменений в виде очагов разрушения и размягчения мозга.
Отек начинается через 1 час после травмы в центральных отделах серого вещества и приблизительно через 8 часов достигает наружной поверхности белого вещества.
Через несколько часов после контузии прекращается микроциркуляция в спинном мозге, которая начинается в сером веществе.
Причиной геморрагического инфаркта являются сосудистые спазмы, стазы или микротромбозы.
Массивное разрушающее или компремирующее кровоизлияние может возникать интрамедуллярно, экстрамедуллярно и экстрадурально.
Гематомиелия вызывает значительные последствия в результате деструкции нервной ткани, обычно располагается центрально в сером веществе спинного мозга.
При частичном повреждении мозга происходит частичное нарушение или утрата функции проводимости. Синдром частичного нарушения проводимости проявляется в виде пареза или паралича конечностей с гипотонией, арефлексией, расстройств чувствительности и функций тазовых органов.
О частичной сохранности проводниковых функций свидетельствует наличие в той или иной степени движений, чувствительности книзу от уровня повреждения.
Синдром полного нарушения проводимости спинного мозга клинически проявляется параличом мышц с гипотонией, арефлексией, полным выпадением чувствительности по проводниковому типу с уровня повреждения или сдавления мозга и грубыми нарушениями тазовых функций.
Спинальный шок — это следствие травматического перераздражения спинного мозга, когда он лишен супраспинальных влияний со стороны среднего и продолговатого мозга.
Период угнетения альфа-мотонейронной возбудимости может длиться месяцами.
Клинически проявляется картиной полного поперечного поражения спинного мозга.
Обычно в ближайшие сутки или недели функция спинного мозга постепенно восстанавливается.
Перерыв спинного мозга встречается в 2 видах:
1. Анатомический перерыв — макроскопически видимое расхождение концов спинного мозга с образованием диастаза.
2. Аксональный перерыв — нарушение анатомической целости и распад аксонов при сохранении внешней целости мозга.
Сдавление спинного мозга, особенно длительное, сопровождается ишемией, а затем гибелью нервных проводников.
Клинические признаки могут возникать в момент травмы (острое сдавление), спустя несколько часов после нее (ранее сдавление) или через несколько месяцев и даже лет (позднее сдавление).
Острое сдавление вызывается костными краями позвонков или их отломками, выпавшим диском.
Ранее сдавление спинного мозга происходит вследствие образования оболочечной или внутримозговой гематомы (развивается постепенно) либо вторичного смещения костных отломков (развивается быстро).
Позднее сдавление спинного мозга — результат рубцово-спаечного процесса и вторичного нарушения спинального кровообращения.
Спинной мозг сдавливается в направлении:
1. Сзади наперед (отломками дуги позвонка, разорванной желтой связкой, оболочечной гематомой).
2. Спереди назад (костными отломками тела позвонка, межпозвонковым диском).
3. Изнутри (внутримозговой гематомой, отеком, развившимся в связи с кровоизлиянием или размягчением мозгового вещества).
По степени развития сдавление спинного мозга может быть полным или частичным.
Синдром частичного нарушения проводимости свидетельствует о частичном повреждении спинного мозга, тогда как при наличии синдрома полного нарушения проводимости возможен как частичный, так и полный перерыв его.
Открытые повреждения позвоночника и спинного мозга различают по уровню травмы мозга, по виду ранящего оружия, по отношению к целости твердой мозговой оболочки.
При проникающих ранениях повреждается твердая мозговая оболочка, а при непроникающих целость твердой мозговой оболочки не нарушена.
Различают три основных механизма закрытых повреждений позвоночника и спинного мозга:
— гиперфлексия;
— гиперэкстензия;
— чрезмерная осевая нагрузка с раздроблением тела и дуги позвонка.
Флексионный механизм наблюдается главным образом в нижнешейном и реже в пояснично-грудном отделах.
Сила сгибания концентрируется на С5-С6, вызывая компрессию их тел или смещение.
Повреждения спинного мозга могут быть прямыми, при которых возникают сотрясение, разрыв или интрамедуллярное кровоизлияние, и непрямыми, обусловленными сдавлениями извне или нарушением кровоснабжения вплоть до развития инфаркта.
Спинальные травмы могут осложняться внутренней и наружной ликвореей.
Внутренняя ликворея развивается при отрыве корешков и нарушении целостности твердой оболочки спинного мозга.
Наружная ликворея обычно наблюдается при проникающих ранениях спинного мозга и опасна развитием инфекции.
1. Эпидуральная — возникает кровотечение вследствие разрыва эпидуральных вен, обычно сочетается с повреждением позвоночника.
2. Субдуральная — встречается реже.
Интрамедуллярные повреждения могут быть результатом:
— непосредственного давления на спинной мозг;
— прохождения ударной волны;
— сдавление спинного мозга отломками костей;
— ножевых и огнестрельных ранений;
— разрыва сосудов в момент прохождения ударной волны и кровоизлияния в ткань мозга.
Наиболее частыми причинами спинальных травм являются:
— дорожные аварии;
— падения с высоты;
— спортивные травмы;
— ножевые и огнестрельные ранения.
Отягощающие факторы спинальной травмы — шейный спондилез, разрыв и отек передней и задней продольных связок.
Определенное значение имеют остеохондроз позвоночника и конституция пострадавшего (масса тела, длина шеи).
Источник
Растяжение шейных мышц может быть спровоцировано резким движением головой. На первый взгляд патология кажется не столь серьезной, но доставляет существенный дискомфорт. Боль и ограничение подвижности – не единственные признаки травмы.
Причины повреждения мышц
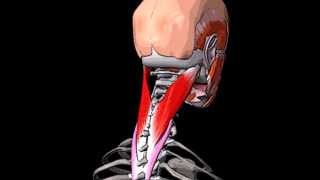
Перенапряжение ременных мышц шеи может вызвать сильную боль
Шейные мышцы поддаются немалым нагрузкам. Они поддерживают равновесие головы, участвуют в глотании пищи, помогают выполнять движения: кивательная функция, повороты в правую, в левую стороны, вращение по кругу.
Увеличение длины мышц шейного отдела, которое физиологически им не присуще, называется растяжением. Код по МКБ-10 – S16. Вследствие повреждения мышечных тканей происходит скопление жидкости, крови, нарастает отек и воспаление.
Причины растяжения связок, мышц:
- травмы, полученные во время падения, в результате ДТП, удара в область шейного отдела позвоночника или шеи спереди;
- повреждение связок при выполнении физических упражнений без разогрева, при изнурительных тренировках;
- перенапряжение мышечных волокон;
- поднятие тяжестей;
- выполнение сложных акробатических трюков;
- вывих или подвывих позвонков;
- остеохондроз, протрузии, остеофиты;
- межпозвоночная грыжа;
- артроз шейных позвонков;
- длительное неестественное положение головы (во время сна, при работе за компьютером);
- переохлаждение, сквозняки, которые вызывают спазм и воспаление мышечной ткани;
- фибромиалгия.
Во время повреждения шейных мышц может нарушаться иннервация воротниковой зоны, плеч, предплечий и даже кистей рук. Это связано с тем, что в области шеи находится множество нервных окончаний.
Причиной повреждения сухожильно-связочного аппарата у новорожденных может стать родовая травма. Мышцы и связки шеи у младенца слабые, поэтому их легко растянуть.
Клинические проявления
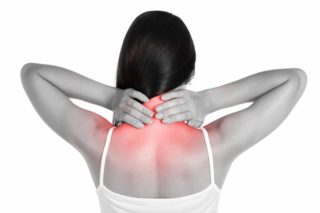
Боль возникает резко при попытке совершать движения головой
При растяжении мышц больно поворачивать голову в стороны, запрокидывать назад, наклонять вперед и выполнять любые другие движения. Боль возникает моментально, является основным признаком. Чаще она острая, сильная, сковывающая, иррадиирует в плечи, предплечья, лопатку, затылок. Реже – терпимая, ноющая, больше напоминает онемение.
«Отраженные» боли вызваны сдавливанием нервных окончаний.
Симптомы растяжения мышц шеи:
- больной не может двигать головой из-за боли, при попытке сделать движение болезненные ощущения усиливаются;
- покраснение кожи в травмированной области;
- неестественное положение головы;
- местная гипертермия;
- припухлость тканей, отек, кровоподтеки (при сильном растяжении);
- тугоподвижность шеи;
- онемение рук, снижение чувствительности;
- спазм скелетной мускулатуры;
- болевой синдром при пальпации, прощупывании.
Мышечному спазму часто сопутствует головная боль, которая локализуется в области висков, затылка.
Клиника зависит от характера и степени тяжести травмы.
Степени повреждения мышц

Подкожные гематомы при разрыве мышц груди и шеи
Выделяют 3 степени повреждения шейного сухожильно-связочного аппарата:
- Легкая. При микротравме боль слабая, подвижность ограничена незначительно. На лечение уйдет 5-7 дней.
- Средняя. Речь идет о небольшом разрыве. Часть мышц повреждена, поэтому симптомы усиливаются, боль становится выраженной. Локализуется не только в месте повреждения, но также иррадиирует в грудной отдел, затылочную область. Процесс восстановления мышц может длиться не менее двух недель.
- Тяжелая. Разорвана большая часть мышечных волокон. Боль резкая, острая, невыносимая. Третья степень характерна для серьезной травмы, когда вместе со связками повреждаются нервные окончания, кровеносные сосуды. Из-за этого быстро нарастает сильный отек, человек не может двигать шеей, глотать слюну, иногда даже теряет сознание.
При тяжелой степени растяжения потребуется неотложная помощь. Лечить травму придется не менее 3-4 месяцев.
Особенности растяжения мышц шеи у детей

Растяжение мышцы у ребенка проявляется резкой болью после неудачного движения или падения
Растяжение мышц шеи у ребенка всегда сопровождается яркой симптоматикой. В отличие от взрослых, у детей всегда появляются острые болезненные ощущения, нарастает отек, повышается температура тела. Вероятны неврологические и диспепсические нарушения.
Ребенок может потянуть шею во время падения, активных игр, при ударе или неестественном положении во время сна. Шею может продувать во время поездки в авто, что приводит к миозиту, а затем к растяжению.
Маленькие дети не могут объяснить, где у них болит. Они просто плачут, капризничают, начинают меньше вращать головой, берегут шею. Комаровский настаивает, что при таком изменении поведения нужно обращаться в больницу. Если ребенок потянул шею, его лечат под наблюдением врачей, а не в домашних условиях.
Методы диагностики
Проходить обследование желательно в день получения травмы, пока не развилось воспаление, отек и другие неприятные симптомы. Чаще растяжение видно уже при визуальном осмотре. Чтобы исключить травмы спины и другие патологии, врач назначает инструментальное обследование:
- рентгенография шейного, грудного отдела позвоночника;
- КТ, МРТ – проводится для выяснения точного места повреждения – спереди, сзади, слева, справа.
Дополнительно может назначаться ультразвуковое исследование, чтобы исключить травмы внутренних органов.
Первая помощь

При повреждении мышц шеи некоторое время необходимо носить воротник Шанца
Повреждение шейных мышц может иметь серьезные последствия, поэтому пострадавшему необходимо оказать первую помощь. От правильности действий будет зависеть скорость восстановления.
Главное условие первой помощи – минимизировать движения головой. До приезда медиков пострадавший должен лежать неподвижно. Необходимо обеспечить ему максимально удобную позу.
Чтобы уменьшить болезненность, можно приложить холодный компресс на 15 мин. Лед нужно заматывать в ткань, а затем прикладывать к коже. Холод применяют в течение первых двух суток после получения травмы. Он уменьшает отек, болезненность, предупреждает кровоизлияние.
Если боль очень сильная, можно принять обезболивающее, если человек способен проглотить таблетку и не подавиться ею. Лучше использовать местные противовоспалительные, обезболивающие средства.
Ни в коем случае нельзя разминать мышцы, делать гимнастику, висеть на турнике, использовать теплые компрессы, мазать кремами, обладающими согревающим эффектом, использовать спиртовые настойки. Эти действия поспособствуют развитию осложнений.
Лечения растяжения связок шеи
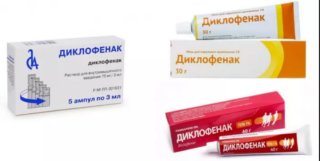
Для снятия боли в мышцах применяется Диклофенак в таблетках, мазях и инъекциях
При выборе лечения учитывается степень повреждения мышечных тканей. При разрыве связок 10-14 дней нужно носить воротник Шанца, который обездвиживает шею, удерживает голову, поэтому уменьшает нагрузку, снижает выраженность болезненных ощущений.
Можно помазать шею мазью, обладающей противовоспалительным, обезболивающим действием:
- Нурофен гель;
- Индовазин;
- Диклофенак;
- Фастум гель;
- Кетонал;
- Долгит.
При повреждении сосудов можно намазывать переднюю стенку шеи Троксевазином.
Для купирования воспалительного процесса внутрь назначают препараты из группы НПВС (Диклофенак). При мышечном спазме эффективны миорелаксанты (Мидокалм).
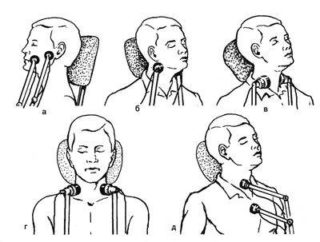
УВЧ при повреждении мышц шеи
Применение мазей, обладающих согревающим эффектом допускается только после окончания острого периода. Пациент может постепенно начинать разрабатывать шею. В этот период назначаются физиотерапевтические процедуры:
- УВЧ;
- лазеротерапия;
- магнитотерапия;
- электростимуляция;
- парафинотерапия.
Для укрепления мышечного корсета показан массаж, лечебная физкультура, плавание. Можно выполнять комплекс упражнений по Бубновскому.
Возможные осложнения
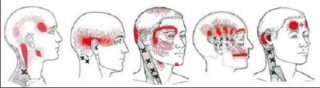
Нелеченное растяжение шейных мышц может привести к мигрени и нарушению мозгового кровообращения
Мышечный корсет удерживает позвоночный столб в анатомически правильном положении. Частые микроразрывы повышают риск деструктивных процессов, что приводит к образованию контрактур, нарушению осанки, возникновению болезненных ощущений, туннельного синдрома запястного канала.
Пережатие сосудов и нервных окончаний при растяжении мышц чревато тяжелыми последствиями:
- снижение чувствительности, онемение верхнего плечевого пояса;
- головная боль, мигрень;
- ограничение подвижности шеи;
- тромбоз сосудов;
- гипоксия головного мозга.
Нельзя заниматься самолечением, прибегать к народным средствам. При растяжении мышц шеи необходима врачебная помощь. При соблюдении рекомендаций врача восстановление происходит быстро и без осложнений.
Источник
