Рак кожи при ожоге
Помимо тепловых ударов, бесконтрольный загар приводит к тяжелейшим ожогам и даже к развитию злокачественных опухолей кожи.
ВИДЫ И СТЕПЕНИ ОЖОГОВ
Ольга Почень, руководитель Республиканского ожогового центра:
Ожог — это термическое поражение слоев кожи. В зависимости от глубины поражения выделяют разные степени ожогов. Первая степень сопровождается краснотой и очень сильной болью, вторая степень — образование пузыря. Первая и вторая степень — это поверхностные ожоги, которые очень болезненны, потому что сохраняются нервные окончания. Но эти ожоги заживают быстрее всего и проходят за 3-7 дней.
Если поражено более 50% тела и если не принимать никаких мер , то возможен смертельных исход. В случае более глубоких ожогов ни в коем случае не заниматься самолечением. Мазать маслом и мочой нельзя — это нарушает отток из раны. Только холодная вода и профессиональная помощь.
Тяжелая учесть дачников — химические ожоги. Контактируя с щелочами и кислотами, которые входят в состав многих средств для обработки растений и территорий, они нередко получают ожоговые травмы.
Необходимо помнить и об опасности фитохимических ожогов, которые могут вызывать различные растения — например, борщевик. От него особенно сильно страдают дети, получая ожоги вплоть до второй степени тяжести.
ОЖОГИ У ДЕТЕЙ
Чаще всего маленькие дети получают ожоги с 18 до 22 часов, когда родители заняты своими делами. В возрасте до года любая площадь ожога — это показание для госпитализации и последующего стационарного лечения.
При электроожоге(поражении электрическим током) ток проходит по наименьшему пути сопротивления — то есть по сосудисто-нервному пучку. При этом может не быть поражения кожи, есть только точка входа. Но страдают сосуды, коагулируется кровь, поражаются артерии и приходится ампутировать конечность.
ЛЕЧЕНИЕ ОЖОГОВ
Ожог, площадью в 1%, находящийся на лице или ладони, превращает человека в инвалида.
На фото — функциональная противоожоговая кровать, которая называется «Клинитрон». Она предназначена для больных с обширными поражениями кожных покровов. Больной чувствует себя комфортно: поддерживаются определенная температура воздуха и определенная влажность, в результате этого раны и повязки остаются сухими. Если положить больного с обширными ожогами на обыкновенную кровать, то повязки начинают намокать, а рана — гнить.
У ожогов есть и свои периоды. Самый сложный, первый — период шока. Он сопровождается большими потерями жидкости, в этот момент лечение направлено на восстановление объема циркулирующей крови. В более поздние периоды (токсемия или септикотоксемия) все направлено на скорейшее удаление некроза. Проблема лечится комплексно: проводятся дисбактериальная, инфузионная и респираторная терапия.
ОПУХОЛИ НА КОЖЕ И ВЛИЯНИЕ СОЛНЦА
Бесконтрольное пребывание на солнце грозит нам не только преждевременным старением и ожогами. Чрезмерные порции ультрафиолета крайне негативно влияют на нашу кожу, запуская в ней патологические процессы.
Александр Жуковец, заведующий отделом реконструктивно-восстановительной хирургии:
Опухоли кожи делятся на злокачественные и доброкачественные. К доброкачественным относятся многочисленные папилломы, папилломатозные образования, пигментные невусы, которые характеризуются медленные ростом и неопасны для жизни. Они относительно безобидны, если не брать во внимание косметический дефект.
Существуют так называемые предопухолевые патологии, таящие в себе определенную опасность. Акценический кератоз выглядит как ороговевшие чешуйки на коже, небольшого размера. Эти очаги поражения локализуются на открытых участках тела. Вероятность трансформации в рак достигает 20%. К злокачественным образованиям относятся рак кожи, меланома и лимфома кожи.
В развитии злокачественных опухолей кожи большое значение имеет повышенная инсоляция, то есть, переизбыток ультрафиолета. Особенно негативно он влияет на людей с большим количеством невусов на теле.
Есть группа невусов, из которых меланома развивается чаще — это так называемые атипичные невусы. Характеризуются они размером больше 0,5 см в диаметре, нечеткими краями, кирпичным цветом и внешне могут напоминать яичницу — бугорок с нечетко выраженными распластанными краями.
Причина перехода невусов в злокачественное состояние до сих пор неизвестна. Ежегодно меланому в нашей стране обнаруживают примерно у 600 человек. Для развития этой формы рака иногда бывает достаточно однократного интенсивного ожога кожи, полученного во время загорания.
Леонид Вечер, хирург-онколог, научный сотрдник:
Большое пигментное пятно на коже – это предмеланомный процесс, процент того, что он перейдет в меланому равен 10. Благодаря достижениям пластической хирургии есть возможность от него избавиться. Девушкам подозрительные невусы лучше удалить до беременности.
Евгения Шаповал, заведующая отделением:
Солнечное излучение вызывает развитие и другой формы опухоли – рака кожи. В отличие от меланомы, он чаще встречается у пожилых людей.
ПИГМЕНТНЫЕ ПЯТНА И РОДИНКИ
Опухоль на теле трудно не заметить, и своевременное выявление в 90% случаев гарантирует полное излечение. Повышенного внимания требуют невусы. Их внезапное исчезновение или наоборот появление на коже должно насторожить в отношении опухолевого процесса.
Необходимо обращать внимание на свою кожу весной и осенью — в период, когда мы получаем наибольшие дозы ультрафиолета. Если вы обнаружили какие-то изменения — лучше проконсультироваться у врача.
Геннадий Римденюк, онколог-хирург:
Ранняя система диагностики описывает признаки невуса. Если он темнеет, светлеет, окрашен неравномерно, если на его фоне появился экзофитный рост, если теряется кожный рисунок, поверхность становится выпуклой и блестящей — это может говорить о перерождении невуса.
В лечении опухолей кожи онкологи прибегают к различным методам – электро- и криодеструкции, лазерной и лучевой терапии. Однако Основным и наиболее радикальным методом лечения рака остается традиционная хирургия.
Источник
Научно-практическая школа «Меланома. Современные аспекты диагностики и лечения» впервые прошла в Белгороде сегодня, 15 июня. Ведущие онкологи России рассказали белгородским коллегам о ранних этапах выявления рака кожи.
«Меланома кожи – это злокачественная опухоль, которая происходит из меланоцитов, расположенных в коже. Следует сказать, что меланоциты у человека есть не только в коже, но и в слизистых оболочках, поэтому существует не только кожная меланома, просто мы говорим сегодня только о ней. Кожная меланома – это опухоль, которая характеризуется агрессивным течением из-за того, что обладает способностью к раннему лимфогенному и гематогенному метастазированию», – поясняет Игорь Синельников, ассистент кафедры онкологии Первого МГМУ имени И. М. Сеченова (Москва).
Меланома является одной из сложных форм злокачественной опухоли. По статистике, ежегодно в стране диагностируют до десяти тысяч новых случаев этого заболевания. При этом порядка 40 % заболевших не удаётся спасти из-за поздней диагностики, а ранняя диагностика обеспечивает до 95 % излечения.
Мы ставим очень важный вопрос – ранней диагностики меланомы. Эта опухоль возникает на видимых участках тела человека, её плохо диагностируют, потому что нет достаточного понимания того, когда и на что нужно обратить внимание.Лев Демидов, заведующий отделением биотерапии опухолей в Российском онкологическом центре имени Н. Н. Блохина Минздрава РФ (Москва)
- «Не трогай – будет хуже». Это заблуждение, ранняя диагностика обеспечивает до 95 % выживаемости пациента. 100 % результата нет, потому что всегда есть риск других болезней у человека.
- «Растёт наружу – это значит, что выходит из организма. Это ведь хорошо». Не всё так очевидно, на самом деле рост новообразования происходит не только вширь, но и вглубь. А если меланома растёт вглубь эпидермиса, то провоцирует выталкивание его наружу.
- «Может, пройдёт само?». Лев Демидов отмечает, что у каждого третьего пациента наблюдается спонтанная регрессия меланомы, то есть когда тёмный участок тела вдруг становится прежнего цвета. Это иммунная система реагирует на новообразование. Речь идёт не о полной регрессии, а о частичной. «У одного-двух процентов полностью пройдёт, полностью подвергнется регрессии. Но регрессия первичной опухоли не означает излечение, после неё обычно появляется новая волна болезни уже в виде метастатического поражения, как правило, лимфатических узлов. Поэтому в структуре онкологической заболеваемости есть такое понятие «без первичного выявленного очага»», – рассказал Лев Демидов.
- «Меланома возникает из родинки, которая была на коже всегда».
Понятие родинка как бы говорит нам о том, что это с рождения. На самом деле большинство пигментных образований появляются во взрослой жизни. Они появляются в виде микроскопического объекта, а потом начинают медленно подрастать. А человек, носитель этого образования, думает, что это у него всегда было. Хотя оно появилось два или пять лет назад, но имеет тенденцию к росту, потому что это диспластический процесс, который может стать на определённом этапе меланомой.Лев Демидов, заведующий отделением биотерапии опухолей в Российском онкологическом центре имени Н. Н. Блохина Минздрава РФ (Москва)
- «Кожная меланома – непредсказуемая болезнь и всегда с плохим концом». Это не совсем так, всё зависит от того, когда выявили заболевание.
- «Излечение невозможно». Напомним, ранняя диагностика обеспечивает 95 % выздоровления.
- «Диагноз поставлен, значит, завтра уже будут метастазы».
Есть классическое поведение всех онкологических заболеваний или тех, которые мы относим к солидным опухолям. Удаление первичной опухоли не приводит к тому, что завтра будут метастазы. В среднем волна метастазирования появляется у тех, у кого она может быть, в первые 18-24 месяца, но никак ни на второй день операции.Лев Демидов, заведующий отделением биотерапии опухолей в Российском онкологическом центре имени Н. Н. Блохина Минздрава РФ (Москва)
Я очень часто слышу от людей, пострадавших от этой болезни: «Я натирал ремнём родинку, а потом она стала меланомой». Сразу скажу, её нельзя натереть ни ремнём, ни бретелькой. Мы исключаем механическую травму как способ или возможность запустить это заболевание. Есть один единственный вид травмы – ультрафиолетовая, которая приводит к тому, что может появиться эта болезнь.Лев Демидов, заведующий отделением биотерапии опухолей в Российском онкологическом центре имени Н. Н. Блохина Минздрава РФ (Москва)
Травмировать кожу может как естественное солнце, так и солярий. При этом бросаться в крайности и вообще избегать солнце специалист не советует. Загорать можно, единственное правило – нужно учитывать особенности кожи и не обгорать.
На протяжении нескольких десятилетий были проведены популяционные исследования на жителях больших территорий разных стран. При проведении опроса среди них было показано, что травма от ультрафиолета и ожог кожи через определённое, как правило, не быстрое время приводит к меланоме. Даже в детском возрасте ребёнок, получив несколько ожогов, может стать пациентом или заболеть этой болезнью через два, три или четыре десятилетия. Казалось бы, это невозможно, но это постоянно подтверждается. Если мы хотим профилактировать это заболевание, то мы должны начинать с самих себя и своих детей.Лев Демидов, заведующий отделением биотерапии опухолей в Российском онкологическом центре имени Н. Н. Блохина Минздрава РФ (Москва)
Лев Владимирович рекомендует при подозрительных родинках обращаться напрямую к онкологам. Андрей Шаманов ранее рассказывал ИА «Бел.Ру», что для посещения областного онкодиспансера требуется направление врача-терапевта, поэтому перед онкологом всё же придётся сходить к участковому или семейному врачу. «Согласно проекту семейной медицины, с любой проблемой человек должен обращаться к своему семейному врачу, который должен направлять его дальше», – объясняет Андрей Шаманов.
Кроме того, необходимо самостоятельно осматривать собственные родинки, пигментные объекты и обращать внимание на их размеры и цвета, увеличиваются ли они, появляются ли новые пигментные пятна. «Самоконтроль здесь очень важен. Доктора должны понимать, что процесс возникновения этой болезни занимает определённое время, это не происходит за сию секунду. Всё возникает постепенно, если мы знаем эти процессы возникновения, то понимаем, как отличить семена от плевел», – подытожил Лев Демидов.
В Белгород специалисты из Москвы привезли проект «Онконастороженность: современная диагностика – успех в лечении». Его уже запустили в пяти регионах: Краснодарском крае, Липецкой, Курской и Воронежской областях. Проект объединит терапевтов, хирургов, дерматологов и семейных врачей, онкологов, чтобы у специалистов сложилось системное понимание вопроса – ранней диагностики меланомы.
Результатом проекта станет снижение смертности. Лев Демидов отмечает, что вместе с запуском проекта будет наблюдаться увеличение заболеваемости за счёт выявления того, что раньше не выявляли. Благодаря раннему выявлению заболевания удастся спасти человеческие жизни.
Заболеваемость в Белгородской области выше общероссийской, это не говорит о том, что у нас всё плохо, наоборот, это говорит о том, что мы более тщательно выявляем эти заболевания. При этом смертность у нас чуть ниже общероссийской, значит, хорошо выявляем и не так уж плохо лечим.Андрей Шаманов, главврач Белгородского онкологического диспансера, главный внештатный онколог департамента здравоохранения и соцзащиты населения Белгородской области и президент ассоциации практических онкологов
По его словам, в прошлом году в области было выявлено более 7,1 тыс. новых случаев онкологии. «Каждый год число живых пациентов, находящихся у нас на учёте, увеличивается и уже превысило 41 тыс. [человек]», – сказал Андрей Шаманов.
Для популяризации знаний о заболевании среди белгородцев проводится День меланомы, в рамках программы «Управление здоровьем» ведётся обучение врачей общей практики по курсу онкологии, организованы телеконсультации онкологов со специалистами из районов области и проводятся семинары с федеральными онкологами.
Организатором встречи выступила ассоциация практических онкологов Белгородской области и Белгородский онкологический диспансер.
Нашли опечатку в тексте? Выделите её и нажмите ctrl+enter
Источник
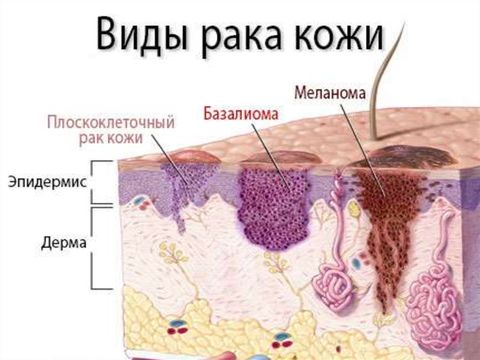
Рак кожи – обобщенное название злокачественных заболеваний кожи, которые имеют разное происхождение, проявления, тактику лечения и прогнозы.
Виды рака кожи:
- Базальноклеточный и плоскоклеточный – развиваются из эпителиальных клеток. Около 85% всех случаев рака кожи приходится именно на эпителиальные виды.
- Аденокарцинома – редкое поражение потовых и сальных желез.
- Меланома – происходит из пигментных клеток, которые называются меланоцитами.
Самый распространенный и самый неагрессивный вид рака – базалиома. Плоскоклеточный рак более агрессивен по сравнению с базальноклеточным, но в целом имеет средне-злокачественное течение.
Меланома – редкий, но самый злокачественный тип, склоненный к быстрому прогрессированию и метастазированию.
Отличить злокачественное образование кожи и диагностировать его вид можно только после лабораторной диагностики образца пораженной ткани. Для человека важно уметь вовремя распознать подозрительные новообразования, и как можно быстрее обратиться к врачу-дерматологу или онкологу.
Рак кожи: симптомы
Чаще всего новообразования появляются на открытых участках тела – лице, ногах, руках, шее и т. д. Исключение представляет аденокарцинома, которая локализуется в складках, где много сальных и потовых желез.
Внешние признаки рака кожи и характер протекания недуга зависят от его вида – это могут быть незаживающие язвы, «бородавки» и пятна темного цвета, папулы, узелки, бляшки. Вначале они не вызывают дискомфорта, но по мере развития болезни появляется боль, зуд, возникают мокнущие язвы. Центр новообразования может постепенно рубцеваться, но в целом оно не заживает, а продолжает свой рост с краев. При пальпации в центре можно обнаружить уплотнение.
По мере прогрессирования рак прорастает вглубь ткани, разрушая другие слои – мышцы, фасции, кости, и вызывая воспалительные процессы в близлежащих органах. Например, при локализации на лице возможно подключение синуситов, отитов, менингитов. Могут снижаться слух, зрение и поражаться жизненно важные участки мозга.

Распространение злокачественных клеток (метастазирование) сначала происходит по лимфатическим сосудам. Лимфоузлы уплотняются, увеличиваются в размерах. Поначалу они безболезненны при пальпации и подвижны, но с течением времени происходит их сращивание с окружающими тканями. Узлы становятся болезненными и неподвижными. При дальнейшем отсутствии лечения лимфоузел распадается, образуя язву на поверхности кожи над ним расположенной.
С кровотоком раковые клетки распространяются в другие органы, вызывая метастазы в легких, желудке, молочной железе, костях, почках, надпочечниках. Присоединяются симптомы, связанные с раком этих органов, а также общая слабость, бледность, повышение температуры тела.
По агрессивности течения, склонности к метастазированию и виду кожных проявлений виды рака кожи отличаются довольно существенно.
Базалиомы, плоскоклеточный рак и аденокарцинома относятся к немеланомным видам. Меланома по происхождению и особенностям течения стоит особняком. В некоторых медицинских источниках, когда говорят о раке кожи, имеют в виду немеланомные его формы.
Плоскоклеточный рак кожи
Также известен как сквамозно-клеточная карцинома или плоскоклеточная эпителиома. Развивается из поверхностных клеток плоского эпидермиса – кератиноцитов. Плоскоклеточная форма встречается в 11–25% случаев.
Карцинома может располагаться на любой части тела, даже слизистой оболочке, но более типична локализация на участках открытых для доступа солнечных лучей.
Агрессивность плоскоклеточной эпителиомы средняя. Возможно прорастание в другие ткани – мышцы, кости, хрящи, присоединение воспалений и болевого синдрома. Метастазирование происходит примерно в 16% случаев.
Пятилетняя выживаемость при диаметре опухоли менее 2 см составляет 90%, но если она имеет большие размеры и проросла в глубину – примерно 50% и ниже.
Сквамозно-клеточная карцинома бывает таких видов:
- Ороговевающей – чешуйчатое или ороговевшее образование в виде бляшки. Может располагаться в одной плоскости с кожей, а может возвышаться. Возможно нарушение ее целостности и кровоточивость.
- Неороговевающая эндофитная (растущая в направлении окружающих тканей). Проявляется в виде длительно незаживающей язвы в виде кратера с плотными возвышениями и резко обрывающимися краями. Имеет неровное дно, покрытое корками, которые формируются из засохшеей кровянисто-серозной жидкости (экссудата).
- Экзофитная неороговевающая форма. Узел, который своей крупно-бугристой поверхностью напоминает цветную капусту или гриб. Окраска ярко-красная или коричневая. Склонен к изъязвлению.
Ранки при сквамозно-клеточной карциноме могут не заживать в течение месяцев и даже лет, покрываясь корочкой, а потом снова изъязвляясь. Этот вид рака опасен тем, что пациенты долго не обращают внимания на незаживающие язвы, так как они поначалу особо их не беспокоят.
Базально-клеточный рак
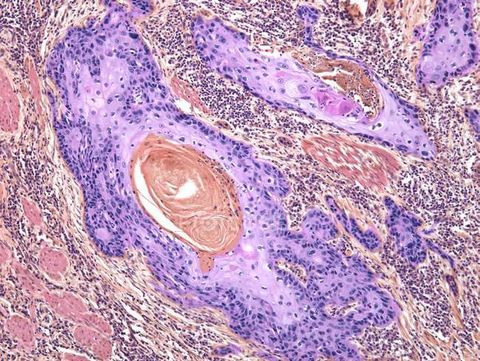
Базалиома, базальноклеточная карцинома. Возникает при озлокачествление базальных клеток эпителия, которые расположены под плоским эпителием и имеют круглую форму. На его долю приходится 60–75% всех случаев рака кожи. Чаще всего встречается у людей старше 50 лет. Дети и взрослые до 40 лет им не болеют.
Базальноклеточная карцинома характерна медленным прогрессированием, практически не метастазирует (не более 0,5%). Меньше прорастает в глубокие ткани и редко вызывает болезненные ощущения. Летальность от базалиомы в целом низкая, и возникает она лишь в очень запущенных случаях.
Базальноклеточный рак развивается из клеток, в которых есть волосяной фолликул. Он локализуется на лице – в области носа, лба, век, иногда на шее. Это создает трудности при лечении, так как основной метод – хирургическое удаление новообразования.
Этот вид рака характерен большим разнообразие кожных проявлений:
- узелково-язвенный;
- бородавчатый;
- пигментный;
- склеродермиформный;
- прободающий;
- плоский (поверхностный).
Начинается базалиома, как правило, с небольшого розового полупрозрачного или перламутрового узелка, который напоминает жемчужину. Поэтому у этого образование есть название – роговая жемчужина. Постепенно оно растет в размерах, а в центре появляется корочка. Затем там возникает язва, которая вскоре снова покрывается коркой. Поэтому наиболее характерная поверхность базалиомы – в центре язва, а по бокам «жемчужные» узелки (узелково-язвенная форма). Такой вид базалиомы локализуется на веке, в области носогубной складки или во внутреннем углу глаза.
Рубцово-атрофическая базалиома тоже начинается с формирования папулы. Но в ее центральной части происходит рубцевание ткани, а язва продвигается к краям. Такая базалиома имеет в центре рубец, а ее края изъязвлены.
Плоская или поверхностная форма представляет собой красное пятно с возможным жемчужным блеском, которое не возвышается над поверхностью кожи и не прорастает в глубину. Может шелушиться.
Склеродермиформная базалиома проявляется в виде рубца, западающего ниже поверхностного уровня кожи, иногда с изъязвлениями. Встречается крайне редко.
Бородавчатая (папиллярная, экзофитная) опухоль похожа на цветную капусту
Это плотные папулы, которые имеют полусферическую форму. Вглубь окружающих тканей бородавчатая базалиома обычно не прорастает.
Пигментный вид имеет более интенсивную темную окраску, поэтому при поверхностном осмотре ее иногда путают с меланомой.
Аденокарцинома
Редкий вид рака кожи. Развивается из потовых и сальных желез, поэтому для него характерна локализации в подмышечных впадинах, паховой зоне и складках под молочными железами. Имеет вид папулы или узла небольших размеров. Для аденокарцином характерен медленный рост и небольшие размеры. Изредка они могут достигать размера до 8 см и прорастать в глубокие ткани.
Меланома
Развивается при атипичном перерождении меланоцитов – клеток кожи, которые вырабатывают пигмент. Самый агрессивный и опасный вид. Склонен к быстрому прогрессированию и глубинному прорастанию, а также образованию метастазов.
На долю меланомы приходится всего 4% от общего количества кожных онкологических патологий, но 80% смертей от рака кожи вызывает именно она.
Чаще всего меланомой болеют женщины в возрасте до 40 лет. По достижении 40 лет в два раза возрастает риск заболеваемости у мужчин по сравнению с женщинами.
У мужчин новообразование располагается чаще в области лица, шеи и ушей. Рак кожи на ноге – заболевание, которому больше подвержены женщины. Причем обычно возникает он в открытой зоне – районе голени.
Меланома растет из пигментированных клеток кожи, слизистых оболочек и даже глаз. Особенно много пигмента в невусах (родимых пятнах), и они иногда малигнизируются (озлокачествляются).
Как выглядит меланома
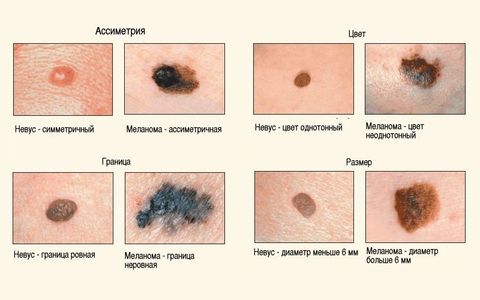
Для распознавания меланомных новообразований существует принцип ABCDЕ:
- Аsymmetry (асимметрия). Опухоль имеет асимметричную форму, т. е. одна ее половина отличается по очертаниям от другой.
- Воrder (границы). Границы неправильной формы, могут быть размытыми. Могут быть приподняты над поверхностью тела.
- Color (цвет). В теле новообразования присутствует несколько цветов (коричневый, черный, серый, розовый). Иногда встречается депигментированная меланома, цвет которой не отличается от остальной кожи или светлее нее.
- Diameter (диаметр). Меланомы обычно крупные – их размер более 6 мм.
- Evolution (изменения). Образование растет, меняет очертания и цвет.
Такое новообразование проще заметить, если оно вдруг появилось на чистом участке кожи. Но что делать, если у человека множество родинок или папиллом? При самообследовании нужно руководствоваться так называемым принципом «гадкого утенка» — меланомная опухоль «не такая как все», и выделяется среди остальных образований формой и цветом.
Когда есть опасность появления меланомы
Обычные родинки перерождаются редко, но существуют определенные виды невусов с повышенной склонностью к малигнизации. Это диспластические или атипичные невусы. Внешне они напоминают меланому – имеют неровные края, неоднородную пигментацию, большой диаметр. Имеем ли мы дело с диспластическим невусом или ранней стадией меланомы возможно сказать только по микроскопическому анализу частички ткани, взятой из этого образования. Иногда атипичные родинки профилактически удаляют.
Понять, что родинка начала перерождаться можно по таким признакам:
- Начинается быстрый ее рост.
- Появляются новые оттенки или пигмент пропадает.
- Невус начинает расти вертикально, образуя узел.
- На коже по краям образования возникают покраснения, воспаления.
- На поверхности родимого пятна возникают трещины, эрозии, корочки, капельки жидкости. Язвы и кровянистые выделения возникают на поздней стадии.
- Зуд и болезненность невуса.
Существует ряд факторов, по которым человек может быть включен в группу риска:
- Множественные невусы. Вероятность перерождения родинки очень невелика. Но количество родинок около 100 повышает вероятность меланомы в 50 раз.
- Наличие одного атипичного невуса дает меньшую степень риска. Несколько подобных новообразований повышает риск заболевания в 16 раз.
- Наследственность. Если у человека есть близкие родственники, которые болели меланомой, риск возрастает на 50%.
- Частые солнечные облучения, посещения солярия.
- Солнечные ожоги с волдырями. Чем их больше было у человека, тем выше вероятность заболевания. Особенно опасны ожоги, полученные до 15 лет.
- Рецидив. Если вы уже лечились от меланомы, существует вероятность рецидива болезни.
- Невусы огромных размеров. Если при рождении человека его родимое пятно имело размер от 7 см, а по достижении зрелости выросло до 20 см и выше, вероятность его перерождения достаточно высока.
- Работа с канцерогенными веществами.
Чаще болеют представители европеоидной расы со светлой кожей и волосами (I и II фототип) , особенно, если они подвергаются интенсивному солнечному облучению. Среди европеоидов средиземноморского типа (смуглые и черноволосые) заболеваемость ниже.
Важно! У постоянных посетителей соляриев риск заболеть меланомой выше на 75%. ВОЗ категорически не рекомендует посещение соляриев людям моложе 18 лет.
Диагностика рака кожи
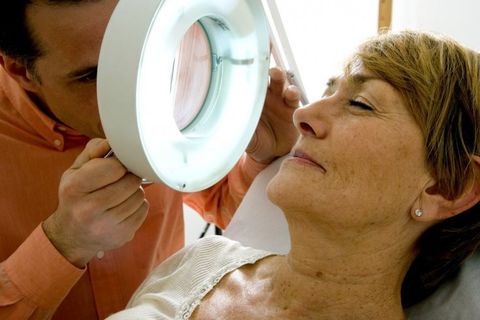
Прежде всего врач дерматолог или дерматоонколог проводит визуальный осмотр новообразования и пальпацию лимфатических узлов.
Затем выполняется дерматоскопия – обследование при помощи увеличительного аппарата дерматоскопа. Современные цифровые дерматоскопы позволяют приблизить изображение в десятки раз, и подробно изучить структуру опухоли, ее симметричность и тип границ. Также они сканируют нижние слои кожного покрова, что дает возможность оценить степень прорастания опухоли.
Главный метод диагностики рака – цитологическое и гистологическое исследование фрагмента опухоли.
Справка! Цитологический анализ – изучение клеточной структуры образца под микроскопом. Гистологический анализ – изучение тканевой структуры под микроскопом
Чтобы взять биологический материал для исследования, выполняются биопсия пораженного образца кожи с захватом здоровой ткани по краям, который затем направляется в патогистологическую лабораторию.
Только на основании результатов цитологии и гистологии может быть установлен диагноз, определен его вид и характер опухоли, а также степень поражения тканей.
При подозрении на метастазирование назначается диагностика других внутренних органов при помощи УЗИ, КТ, МРТ.
Если обследования не показали наличия метастаз в органах, выполняется сторожевая биопсия лимфоузлов. Это необходимо, чтобы исключить ранние метастазы, так как начальной стадии метастазирования раковые клетки обнаруживаются в первую очередь в лимфатических узлах. В ткани, окружающие опухоль, вводится изотоп, который, распространяясь, «метит» лимфоузлы. Затем выполняется забор их содержимого для гистологического анализа. Обычно биопсия сторожевого лимфоузла выполняется при меланоме.
Лечение
Тактика терапии зависит от вида рака и его стадии.
Важно! Нельзя удалять непонятные новообразования и ороговевшие участки в косметических салонах, где не выполняется гистологический анализ ткани. Даже образования обычного вида могут оказаться злокачественными. Это тот случай, когда лучше «перебдеть, чем недобдеть».
Базалиома
Эту опухоль обязательно нужно лечить, несмотря на ее относительно доброкачественное течение. Тактика «понаблюдать» недопустима.
Наиболее надежный вариант и терапия первого выбора – полное иссечение базальноклеточного образования. Однако из-за его расположения в области лица, в частности носа и глаз, это бывает сопряжено со сложностями. В некоторых случаях операция может может грозить дефектами внешнего вида пациента, а также нарушение функциональности этих органов. Если хирургическое лечение невозможно, назначают лучевую терапию.
Терапия третьего выбора – химиотерапия.
При невозможности оперативного, лучевого и химио- лечения и небольшой вероятностью рецидива может быть назначены такие методы:
- криодеструкция базалиомы;
- фотодинамическая терапия (ФДТ);
- применение противоопухолевых мазей на основе Fluorouracil;
- иммуномодулирующие мази.
Справка! Криодеструкция – «вымораживание» опухоли высокими температурами. Фотодинамическая терапия – воздействие на опухоль световыми волнами разной длины и светочувствительными частицами, приводящее к некрозу ее клеток и повреждению сосудов.
Плоскоклеточный рак
Если опасность возникновения рецидивов и метастаз невелика, наилучший метод – иссечение новообразования вместе с участком окружающей здоровой ткани площадью от 4 до 6 мм. При более агрессивном течении захват здоровой ткани должен быть больше.
Если метастазирования не произошло, хирургического лечения достаточно.
Если операция невозможна, используют лучевую и химиотерапию.
При метастазах в другие органы, выполняется радио- и химиотерапия.
Меланома
При этом заболевании обязательно удаление опухоли с здоровыми окружающими тканями, чтобы в них не осталось раковых клеток. На ранней стадии развития опухоль локализована в поверхностном слое кожи, и для полного излечения пациента достаточно только этой хирургической процедуры.
Если злокачественные клетки проникли в лимфоузлы, обязательно их полное удаление в зоне, окружающей меланому.
Если меланома через кровь дала метастазы в другие органы и ткани, в дополнение к хирургическому лечению необходима химио- или лучевая терапия.
Как уберечься от рака кожи
Раннее выявление заболевания
Гарантировать человеку, что он никогда не заболеет раком кожи, даже если он не относится к группе риска и соблюдает все предосторожности – невозможно.
Поэтому ранняя диагностика и вовремя начатое лечение – самый надежный способ выздоровления.
Регулярно (если вы в группе риска – ежемесячно) проводите самообследование. При возникновении малейшего беспокойства обращайтесь к дерматологу.
Важно! Проведение самоосмотров снижает смертность от меланомы на 63%.
Защита от солнца

UVA и UVB излучения провоцируют рак кожи. Старайтесь избегать длительного пребывания на солнце и особенно солнечных ожегов с волдырями. Чем чаще они возникали, тем выше вероятность развития кожной онкопатологии, особенно меланомы.
Меньше бывайте на солнце в полдень и обеденные часы.
Если вы – дачник или фермер, и вам приходится работать под палящими лучами, старайтесь надевать головные уборы, рубашки с длинным рукавом, брюки и длинные юбки из светлых хлопковых и льняных тканей.
Пребывая на курорте, выходите загорать в утренние и вечерние часы, когда солнечная активность ниже. Старайтесь больше времени проводить в тени.
Помните – лучше быть бледным, но здоровым, чем загорелым, но больным.
Откажитесь от соляриев!
Солнцезащитные кремы
Используйте солнцезащитные кремы, предназначенные, как для защиты от UVA, так и от UVB лучей. Защитный фактор SPF должен быть не ниже 15. Чем более светлая у вас кожа, тем выше должен быть SPF. Каждая единица номера означает предохранение от солнечных ожогов на 20 мин.
Внимание! Используя солнцезащитные кремы, люди иногда позволяют себе находиться на солнце гораздо дольше, думая, что они избегают облучения, но на самом деле получают его больше, так как суммарная доза повышается. Поэтому, пользуясь кремами, не повышайте длительность инсоляций.
Берегите детей
Интенсивное солнечное облучение и ожоги, полученные в детском возрасте, значительно повышают риск заболеть меланомой.
Малышам до 6 месяцев запрещено находиться под прямыми солнечным лучами. Солнцезащитные кремы не рекомендуются.
По достижении 6 месяцев ребенка можно ненадолго при невысокой солнечной активности выносить на солнышко (ни в коем случае не полдень и обеденное время!). О длительности солнечных ванн для младенца проконсультируйтесь с педиатром. К этим мерам можно добавить детский крем с высоким защитным фактором.
Источник
