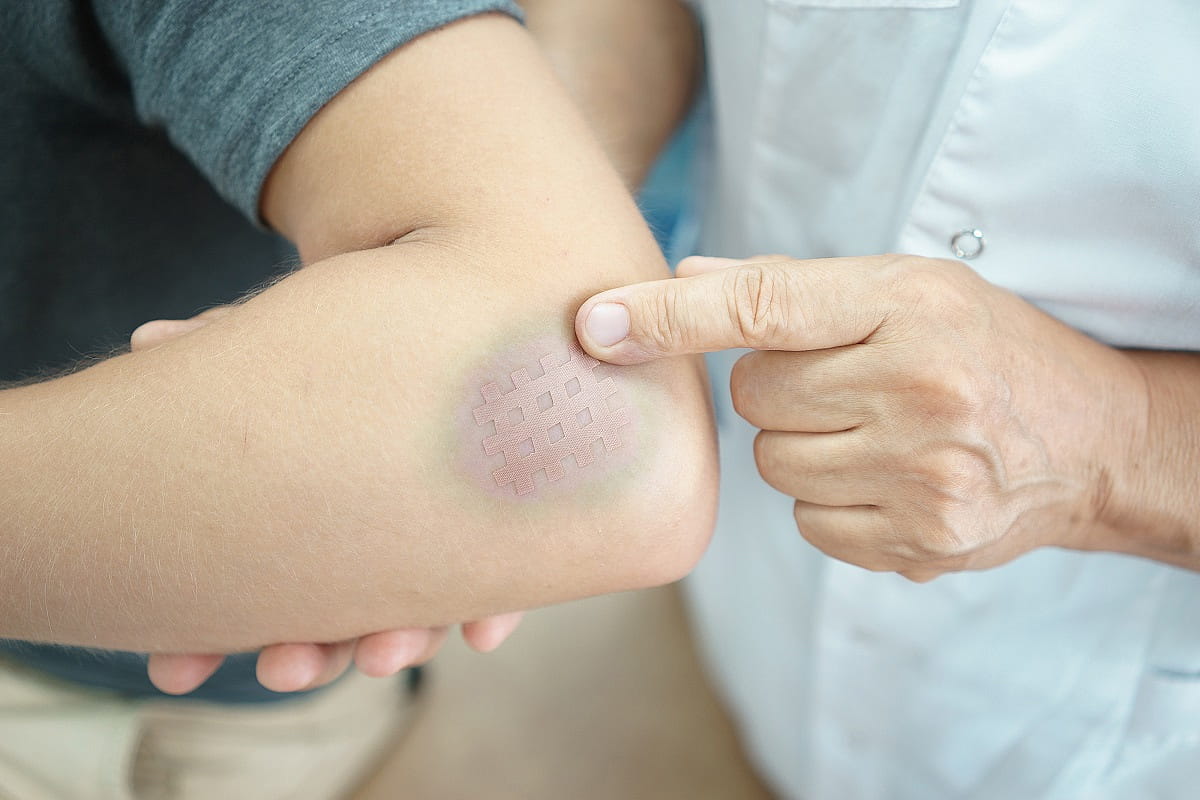
Причины гематомы на подошве
- 2021
Наши ноги часто подвергаются насилию. По данным Американской педиатрической медицинской ассоциации, к тому времени, когда мы достигнем отметки 50, они преодолеют впечатляющие 75000 миль. Ступни уложен
Содержание:
- обзор
- Какие симптомы?
- 8 причин
- Когда обратиться к врачу
- Домашние средства
- Как это лечить?
- Как предотвратить появление синяков на стопе
- Каковы перспективы?
обзор
Наши ноги часто подвергаются насилию. По данным Американской педиатрической медицинской ассоциации, к тому времени, когда мы достигнем отметки 50, они преодолеют впечатляющие 75000 миль.
Ступни уложены амортизирующим жиром. Хотя они могут выдержать большой износ, они не непобедимы. У них нередки синяки из-за травм, занятий спортом, неподходящей обуви и т. Д.
Какие симптомы?
С медицинской точки зрения синяк называется ушибом. Они могут возникать на любом участке тела при травмах мягких тканей. После травмы мелкие кровеносные сосуды под кожей разрываются, и кровь выходит наружу.
Первоначально синяк может быть нежным, красноватым или пурпурным. По мере заживления болезненность проходит, и кровь подвергается метаболизму. Когда это происходит, ушибленная кожа меняет цвет с красного на синеватый, затем на желтоватый и, наконец, становится нормальным. Обычно для полного исчезновения синяка требуется около двух недель.
В некоторых случаях на стопе может появиться ощущение синяка. Он может быть болезненным или опухшим, но обесцвечивания не будет. Это может быть связано с тем, что сломанные кровеносные сосуды лежат глубже под кожей, или потому, что ваша кожа толстая, маскируя скопившуюся кровь.
8 причин
Есть множество причин, по которым на подошвах ног могут появиться синяки. Они включают:
1. Спортивная травма
Ваша пяточная накладка принимает на себя основной удар, когда ваша ступня приземляется после движения вперед. Это означает, что это лучшее место для синяков.
Синяки часто возникают в результате повторяющихся сильных ударов пяткой. Это может происходить во время игры в баскетбол или волейбол, а также во время бега или выполнения прыжков в длину на соревнованиях по легкой атлетике. Люди, которые много маршируют, например музыканты в оркестре или военнослужащие, также подвергаются более высокому риску.
2. Старение
Частью нормального процесса старения является истончение кожи и потеря коллагена и жировых отложений по всему телу. Вы когда-нибудь замечали истончение лица у пожилых людей? То же самое и с жировыми подушечками на пятке и подушечках стопы.
По данным Института профилактического здоровья стопы, к 50 годам мы теряем примерно 50 процентов жира на ногах. Когда эти толстые подушечки становятся тонкими, амортизации становится меньше. Это делает подошву более склонной к образованию синяков.
3. Плохая обувь.
Если вы ходите босиком или в обуви на тонкой подошве, вы готовите ногу к синяку. Без надлежащей защиты заостренный камень, острая палка или другой мусор могут легко повредить мягкие ткани и создать синяк.
4. Переломы или переломы
Травма, достаточно серьезная, чтобы повредить кость, также достаточно серьезна, чтобы сломать кровеносные сосуды под кожей и вызвать синяк. В зависимости от места травмы у вас может появиться синяк в нижней части стопы. С переломом или переломом кости вы также можете испытать боль, отек и, возможно, даже порезы.
5. Метатарзалгия.
Это состояние, также известное как каменный синяк, обычно вызвано изменением вашей походки. Например, у вас может развиться это состояние, если вы изменили походку из-за того, что набрали вес, у вас развился артрит или подагра, или если вы носите плохо сидящую обувь.
Такое изменение походки может вызвать чрезмерное давление на подушечку стопы, из-за чего вы, скорее всего, испытаете острую стреляющую боль. Пальцы ног также могут онеметь или покалывать. У вас также может быть синяк на подушечке стопы. Также возможно это состояние без видимых синяков.
По данным Американского колледжа ортопедии и медицины стопы и голеностопного сустава, многие люди описывают это чувство как «хождение по гальке». Отсюда и название каменный синяк.
6. Подошвенный фасциальный разрыв.
Подошвенный фасциит — частая причина боли в пятке, возникающей при травме и воспалении подошвенной фасции. Подошвенная фасция — это жесткая фиброзная полоса, которая соединяет пальцы ног с пяточной костью. Это чаще встречается у спортсменов из-за повторяющихся сильных движений в спорте. Это также наблюдается у людей, которые:
- избыточный вес
- иметь плоскостопие
- носите неподходящую обувь, которая увеличивает давление на фасцию
Если фасция полностью разрывается или разрывается, что может произойти, когда эластичная фасция растягивается сверх своего предела, вы, вероятно, сразу почувствуете сильную боль в пятке и своде стопы. У вас также больше шансов получить синяк из-за разрыва фасции.
7. Травма Лисфранка.
Названная в честь французского хирурга 19-го века, травма Лисфранка возникает, когда кости или связки средней части стопы сломаны или разорваны. Середина стопы важна для стабилизации свода стопы. Эта травма часто возникает в результате поскользнуться и упасть.
Симптомы включают боль и припухлость в верхней части стопы, а также синяк в нижней части.
8. Лекарства или нарушения свертываемости крови.
Лекарства, такие как разжижающие кровь варфарин (кумадин) или ривароксабан, облегчают образование синяков на различных участках тела. Это включает в себя нижнюю часть ступней. Некоторые заболевания, например гемофилия или тромбоцитопения, также могут вызвать более легкое образование синяков.
Когда обратиться к врачу
Обратитесь к врачу, если:
- ты не можешь ходить
- ты испытываешь сильную боль
- опухоль не проходит при уходе за собой
Ваш врач проведет медицинский осмотр и задаст вам несколько вопросов. Они захотят узнать:
- когда начались синяки
- если вы упали или получили травму стопы
- какую обувь ты носишь
- в каких спортивных мероприятиях вы регулярно участвуете
Ваш врач может назначить визуализационные тесты, такие как рентген и МРТ, чтобы увидеть, что происходит внутри вашей стопы. Они могут помочь им увидеть, есть ли у вас перелом костей или другая внутренняя травма.
Они также могут порекомендовать физиотерапию для выздоровления.
Домашние средства
Синяки на подошвах ног обычно указывают на травму.Чтобы ускорить восстановление, попробуйте:
- Остальное. Как можно скорее сойди с травмированной стопы. Если вы продолжите его использовать, вы можете причинить больше вреда
- Заморозить ногу в течение 15-20 минут каждые три-четыре часа в течение первых 48 часов после травмы.
- Оберните стопу компрессионной повязкой. если отек значительный. Повязка должна быть плотно прилегающей, но не настолько тугой, чтобы затруднять кровообращение.
- Поднимите ногу выше уровня сердца, чтобы уменьшить отек.
- Принимайте противовоспалительные средства, отпускаемые без рецепта., например ибупрофен (Адвил, Мотрин), для уменьшения боли и воспаления.
- Начните упражнения на растяжку и укрепление как только ваш врач даст вам согласие.
Как это лечить?
В зависимости от причины синяка врач может порекомендовать вам гипсовые гипсовые повязки или ботинки, чтобы обездвижить стопу и предотвратить дальнейшее повреждение. При сильном отеке, например, при подошвенном фасциите или разрыве лица, могут потребоваться инъекции кортизона.
При переломах костей и последующем смещении суставов — что часто случается с травмой Лисфранка — часто рекомендуется операция.
Как предотвратить появление синяков на стопе
Хотя не всегда удается предотвратить появление синяков на стопе, есть несколько вещей, которые можно предпринять, чтобы снизить риск.
- Носите подходящую обувь. Пятка не должна соскальзывать, пальцы ног не должны быть втиснуты в коробку для пальцев ног, а обувь должна быть достаточно широкой, чтобы комфортно разместить вашу среднюю часть стопы. Также важна обувь с достаточно амортизирующей подошвой.
- Носите правильную обувь для правильного вида спорта. Например, баскетбольные кроссовки созданы для игры на деревянной площадке, что намного проще, чем бег по цементу. С другой стороны, кроссовки имеют более мягкую подошву, чтобы поглощать дополнительные удары.
- Используйте вставки для обуви для дополнительной поддержки свода стопы при плоскостопии или подошвенном фасциите.
- Избегайте ходить босиком или ношение неподходящей обуви на тонкой подошве.
- Худеть если у вас избыточный вес.
- Растяни арки катая теннисный мяч вперед и назад под ногами.
Каковы перспективы?
Учитывая ежедневное наказание ног, синяки на подошвах — не редкость. В зависимости от причины, вы можете полностью выздороветь за несколько недель до нескольких месяцев. А с небольшой предусмотрительностью и подготовкой можно полностью предотвратить многие травмы.
Источник
Скопление сгустков или жидкой крови в мягких тканях тела, образовавшееся из-за разрыва кровеносных сосудов, называют гематомой. Самой распространенной разновидностью патологии является обычный синяк. Однако это понятие включает намного более тяжелые и сложные случаи, которые нельзя оставлять без квалифицированной медицинской помощи. Кровь, вытекающая из сосуда, раздражающе действует на окружающие его ткани, следствием чего становится появление болезненных ощущений, отека тканей и других признаков развивающегося воспаления. Кроме того, гематома сдавливает расположенные рядом с ней ткани или органы, что может привести к развитию осложнений.
Общие сведения
Основной причиной гематом являются ушибы – закрытые повреждения мягких тканей, полученные вследствие удара или падения. Сильный удар приводит к разрыву стенки мелких кровеносных сосудов, из-за чего кровь сквозь места прорывов начинает вытекать в подкожную клетчатку, мягкие ткани или полости организма. Гематомы образовываются в разных частях тела – на конечностях, туловище и даже на голове. Помимо ушибов, причинами гематом становятся интенсивные сдавления и растяжения тканей при вывихах или переломах.
Повреждения небольшого размера, как правило, не требуют никакого лечения и рассасываются самостоятельно в течение нескольких дней. При образовании обширных гематом существует риск попадания инфекции и развития нагноения. Наиболее часто гематомы образуются у представителей младших возрастных групп – детей, подростков и молодежи, которым присуща высокая физическая активность. Еще одной «группой риска» являются люди с повышенной хрупкостью сосудистой стенки, а также с нарушениями свертываемости крови.
Почему гематома меняет цвет
Медики выделяют три отдельные стадии гематомы, через которые она должна пройти, прежде чем полностью исчезнуть. Каждая из них характеризуется определенным цветом кожи, сквозь которую просвечивает кровоизлияние.
- Появление синяка. Сразу после ушиба мягких тканей ощущается резкая боль, участок кожи в поврежденном месте становится багрово-красным и напухает из-за отека тканей, затем красный цвет постепенно сменяется синим. Красный цвет придают эритроциты, содержащие большое количество гемоглобина. Спустя несколько часов гемоглобин начинает разрушаться, и место ушиба синеет. Из-за отека и воспаления ткани в поврежденном месте повышается температура.
- Позеленение. Спустя два-три дня отек и температура уменьшаются, состояние тканей более-менее нормализуется, однако сохраняются незначительные болевые ощущения при надавливании. Синий оттенок кожи понемногу переходит в зеленоватый цвет.
- Пожелтение. Примерно к пятому дню отек полностью проходит, остатки гемоглобина распадаются и выводятся из тканей. Место ушиба становится желтоватым, затем приобретает обычный цвет.
Визуальные симптомы гематом наиболее хорошо заметны в случаях, когда излияние крови происходит в подкожном слое. Если же сгусток образуется в более глубоких слоях мягких тканей, то снаружи заметна лишь небольшая, но болезненная припухлость. Такие образования намного более опасны, поскольку процесс протекает незаметно и может сопровождаться осложнениями.
Виды повреждений
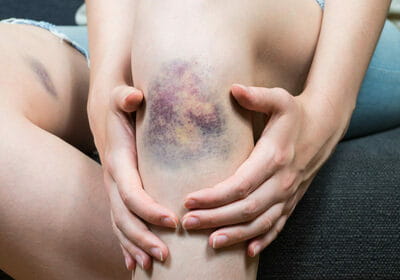
Чем быстрее образуется гематома, тем тяжелее протекает выздоровление. Травмы этого рода подразделяют на:
- легкие, развивающиеся в течение суток, сопровождающиеся слабыми болезненными ощущениями и не требующим специального лечения;
- средней тяжести, для появления которых требуется не более 5-6 часов, сопровождающиеся заметной припухлостью и болью, ухудшающие двигательную функцию конечности;
- тяжелые, образующиеся в течение 2 часов после ушиба, сопровождающиеся нарушением функций конечности, острой болью и заметной припухлостью.
Лечение гематом среднего и тяжелого типа должно проводиться под наблюдением врача, чтобы исключить возможные негативные последствия травмы.
Кроме тяжести повреждения, существуют и другие критерии классификации гематом:
- по глубине расположения – под кожей, под слизистой оболочкой, в толще мышечной ткани, под фасцией и т.д.;
- по состоянию разлитой крови – несвернувшиеся (свежие), свернувшиеся и лизированные (заполненные старой кровью, которая не способна к свертыванию);
- по характеру распространения крови – диффузные (кровь пропитывает ткань и быстро распространяется), полостные (кровь скапливается в полости между тканями) и осумкованные (с течением времени полость, заполненная кровью, окружается «сумкой» из соединительной ткани);
- по состоянию сосуда – пульсирующие (кровь свободно выливается из сосуда и втекает обратно) и непульсирующие (разрыв сосуда быстро запечатывается тромбом).
Практически всегда кровоизлияние представляет опасность для здоровья, поэтому для ликвидации его последствий нужно сразу после травмы обратиться за врачебной помощью.
Методы обследования
Для диагностики гематом необходимо обратиться к травматологу. При локализации кровоизлияния глубоко в мышечной ткани, суставах либо внутренних органах визуальный осмотр дает слишком мало информации, чтобы врач мог объективно оценить тяжесть поражения и степень опасности травмы. В таких ситуациях больному назначают:
- УЗИ поврежденной части тела, органа или сустава;
- рентгенографию поврежденной части тела;
- КТ или МРТ;
- пункцию (прокол специальной иглой) сустава или органа, в котором предположительно скопилась кровь.
По результатам обследования врач назначает соответствующие процедуры.
Как убрать гематомы?

После установления характера и особенностей гематомы лечение назначают в соответствии с полученной информацией:
- назначают процедуры УВЧ;
- проводят хирургическое вскрытие для удаления скопившихся сгустков и промывания полости;
- госпитализируют пациента в хирургическое отделение для вскрытия и дренирования с последующей терапией антибиотиками.
Сроки восстановления зависят от масштабов поражения, наличия или отсутствия инфекции и других факторов.
Часто возникающие вопросы
Как избавиться от гематомы народными методами?
Народные средства помогают только при небольших и неопасных поверхностных повреждениях. Для ускорения рассасывания к синяку можно прикладывать компресс из размятого капустного листа, смешанную с вазелином бодягу, смоченные в растворе мумие тампоны. При глубоко расположенных или обширных повреждениях необходимо обратиться к врачу.
Чем опасна гематома?
Наибольшую опасность для здоровья, а иногда и для жизни представляют гематомы, образующиеся в глубине тканей, внутри органов или суставов. Крупное кровоизлияние опасно возможным развитием инфекции, воспалением и нагноением. При повреждении сустава может развиться бурсит, синовит или гемартроз, результатом чего становится инвалидность. Кровь в полости брюшины приводит к перитониту. Гематомы головного мозга приводят к нарушению функций этого органа с тяжелыми последствиями в виде ухудшения когнитивных функций, паралича частей тела и др.
Как лечить гематому в первые часы после травмы?
Сразу после ушиба необходимо оказать пострадавшему первую помощь: приложить к травмированному месту лед, затем туго забинтовать поврежденную конечность, чтобы перекрыть вытекание крови в ткани. Повязка не должна оставаться дольше двух часов. За это время необходимо добраться до травмпункта, где пациент получит необходимую профессиональную помощь.
Источник
Почему у меня так много синяков? 5 возможных причин
Тяжелые заболевания печени часто сопровождаются синяками, потому что орган перестаёт вырабатывать белки, необходимые для свёртывания крови. Фото: Medicalnewstoday
Синяки должны насторожить, если появляются в результате незначительного силового воздействия, их много и они не проходят дольше месяца.
Синяк — это повреждение мельчайших подкожных сосудов — капилляров. При ушибе капилляры ломаются, лопаются и из них вытекает кровь. Чем больше вытекло, тем больше размеры синяка. Травма в большинстве случаев безобидная и быстро проходит. Но бывает, что синяки становятся сигналом болезни.
Когда синяк — это повод обратиться к врачу
Далеко не каждый синяк заслуживает внимания. Тревожиться из-за любого пятнышка на теле опасно для психического здоровья. Но терять бдительность тоже не стоит. Синяки должны насторожить, если:
- они большие, болезненные и появляются в результате незначительного силового воздействия (к примеру, вам некрепко сжали руку)
- синяков много, и вы не можете понять, откуда они взялись
- синяки подолгу не проходят (сохраняются по нескольку недель)
Если вы мысленно поставили галочку хотя бы рядом с одним пунктом, запишитесь на приём к врачу. Теперь перейдём к наиболее распространённым патологическим причинам появления синяков.
Приём лекарств
Препараты, разжижающие кровь, могут вызвать подкожное кровотечение и синяки. Подобный побочный эффект характерен для следующих лекарств:
- гепарин
- ривароксабан
- дабигатран
- апиксабан
- аспирин
Если вы заметили, что синяки стали появляться именно после назначения кроверазжижающих препаратов, об этом обязательно нужно сообщить лечащему врачу. В зависимости от ситуации, он может скорректировать дозировку или заменить лекарство. Прекращать приём препарата без консультации с доктором не рекомендуется.
Другие лекарственные средства, способные привести к синякам, это:
- кортикостероиды и глюкокортикоиды (например, преднизон)
- антидепрессанты (циталопрам, флуоксетин)
- некоторые лечебные травы (гинкго билоба, женьшень, пиретрум, коры ивы)
Заболевания печени
Тяжелые заболевания печени (фиброз, цирроз, рак) часто сопровождаются синяками, потому что орган перестаёт вырабатывать белки, необходимые для свёртывания крови. Ещё больного мучат кожный зуд, желтуха, постоянная усталость и сильная отёчность.
Всё эти симптомы появляются из-за нарушения функции печени. Нормальная ткань органа постепенно замещается соединительной: это можно сравнить со шрамом, который появляется на коже после глубокого повреждения. Чем больше рубцовой ткани, тем тяжелее печени справляться со своими прямыми обязанностями.
При этом видимые симптомы появляются, только когда заболевание печени заходит очень далеко. Чтобы не пропустить начальную стадию, когда излечение даётся довольно легко (диетой и гепатопротекторами с УДХК), нужно следить за простыми симптомами вроде быстрой утомляемости.
Дефицит витаминов
Есть витамины, которые необходимы для нормальной свёртываемости крови и регенерации организма после травмы. К таким веществам относятся витамины Е и К. Свое название витамин K получил по первой букве фамилии американского гематолога Куика. Нетрудно предположить, какая функция является основной для витамина – он предупреждает кровотечения и кровоизлияния, а, значит, и появление синяков.
Необходимость в витамине К как в лекарственном средстве, как правило, появляется при проблемах с печенью, потому что она производит протромбин.
Протромбин — это белок плазмы крови, который является предшественником фермента тромбина. Тромбин необходим для превращения фактора свертывания крови – растворимого фибриногена в нерастворимый фибрин. Протромбин синтезируется в печени, поэтому определение его концентрации помогает оценить функцию органа.
Витамин К стимулирует выработку белка плазмы крови и таким образом восстанавливает свертываемость. В большом количестве он содержится в листьях крапивы, сныти, березы, липы, малины и шиповника, а также в соевом масле, печени, казеине, грецких орехах, капусте (белокочанной, цветной, брокколи, кольраби) и во всех овощах с зелеными листьями.
Какие ещё витамины важны:
- витамин Е также повышает свёртываемость крови. Вещество разжижает густую плазму, предупреждает появление тромбов при тромбозе, варикозе, тромбофлебите
- цинк и железо нужны для быстрого заживления всевозможных повреждений, включая капиллярные
- В12 участвует в кроветворении
- витамин С играет важную роль в образовании новых тканей: без него сосуды становятся хрупкими
- витамин P нужен для выработки коллагена
При дефиците всех этих веществ возможно появление синяков: сосуды становятся ломкими и хрупкими, а организму не хватает сил, чтобы быстро заблокировать кровотечение.
Сахарный диабет
Синяки и в целом плохое состояние кожи — классическая проблема больных сахарным диабетом. Кажется, что для появления синяка достаточно дуновения ветерка, настолько уязвимы кожные покровы. Это происходит по целому ряду причин. Из-за повышенного уровня глюкозы (гипергликемии) и устойчивости к инсулину (инсулинорезистентности) нарушается циркуляция крови. Стенки сосудов истончаются, увеличивается их проницаемость. В результате капилляры лопаются от перепада температур или сильного давления.
Плюс на фоне диабета сильно снижается иммунитет: синяки и раны долго не заживают и к ним легко присоединяются грибковые и бактериальные инфекции. Поэтому диабетикам так важно тщательно ухаживать за кожей. Врачи рекомендуют:
- постоянно применять увлажняющие лосьоны, чтобы сохранить мягкость и эластичность кожи
- ежедневно пить достаточное количество чистой воды (1,5-2 литра)
- использовать специальные носки и бельё для диабетиков
- носить ортопедическую обувь
Синяки могут быть не только симптомом, но и предвестником сахарного диабета. Если обратиться к врачу на этапе преддиабета, патологии можно избежать.
Онкология
По данным британской ассоциации «Жизнь с лейкемией» (Living with Leukaemia), у 24% больных лейкозом (рак крови) появляются синяки. Они вызваны дефицитом тромбоцитов, отвечающих за свёртываемость крови. У здоровых людей количество тромбоцитов варьируется от 150 000 до 450 000 в каждом микролитре крови. Меньшее их количество спровоцирует кровотечение. По-научному это явление называется тромбоцитопенией.
Рак печени также может сопровождаться синяками, потому что в организме нарушается синтез белков свертывания крови. Кроме синяков, гепатоцеллюлярная карцинома (рак печени) проявляется через сильную боль в области живота, тошноту, рвоту, желтуху, кожный зуд, повышение температуры тела.
Вероятность появления синяков имеется и при раке кишечника — из-за нарушения всасывания уже упомянутого витамина К. Это, как правило, происходит на поздних стадиях заболевания.
Обращаем ваше внимание! Эта статья не является призывом к самолечению. Она написана и опубликована для повышения уровня знаний читателя о своём здоровье и понимания схемы лечения, прописанной врачом. Если вы обнаружили у себя схожие симптомы, обязательно обратитесь за помощью к доктору. Помните: самолечение может вам навредить.
Источник
