Повторный вывих бедра у ребенка
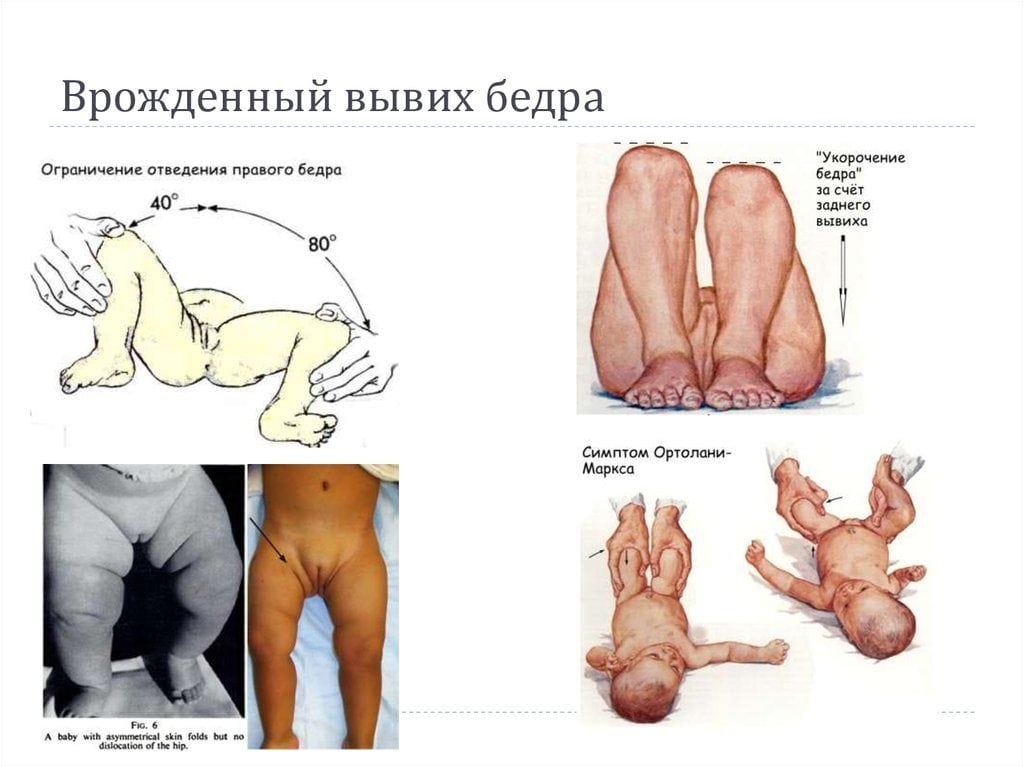
Врожденный вывих бедра относится к часто встречающимся патологиям опорно-двигательной системы. Раннее обнаружение и его своевременное лечение — важные задачи современной ортопедии. В основе профилактики инвалидности лежит проведение адекватной терапии сразу после диагностирования заболевания. Полное выздоровление без развития каких-либо осложнений возможно при лечении детей с первых дней жизни
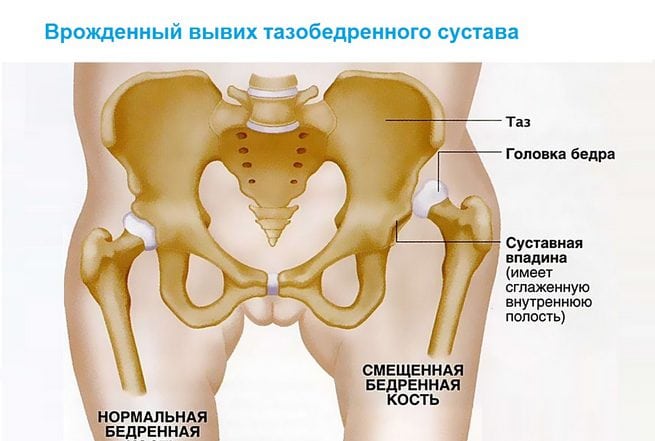
Врожденный вывих обнаруживается у одного новорожденного из 7000 обследуемых. Девочки подвержены развитию внутриутробной аномалии в 5 раз чаще, чем мальчики. Двустороннее поражение тазобедренного сустава выявляется почти в два раза реже одностороннего.
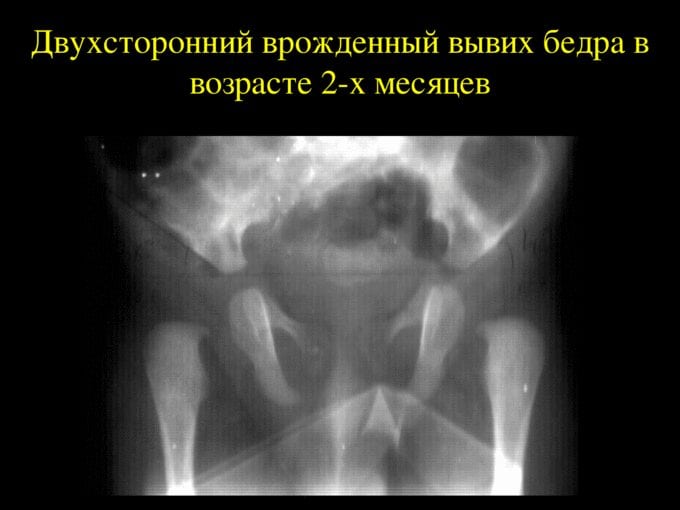
Если врожденный вывих не диагностирован, или медицинская помощь не была оказана, то консервативная терапия не увенчается успехом. Избежать инвалидизации ребенка в этом случае можно только с помощью хирургической операции.
Характерные особенности патологии
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Анатомическими элементами тазобедренного сустава являются бедренная кость и вертлужная впадина тазовой кости, форма которой напоминает чашу. Ее поверхность выстлана эластичным, но прочным гиалиновым хрящом, выполняющим амортизирующую функцию. Эта соединительная ткань с упругим межклеточным веществом предназначена для удержания головки бедренной кости внутри сочленения, ограничения движений со слишком высокой амплитудой, способных повредить сочленение. Хрящевые ткани полностью покрывают головку кости бедра, обеспечивая ее плавное скольжение, возможность выдерживать серьезные нагрузки. Анатомические элементы тазобедренного сустава соединяет связка, снабженная множеством кровеносных сосудов, через которые в ткани поступают питательные вещества. В структуру тазобедренного сустава входит также:
- синовиальная сумка;
- мышечные волокна;
- внесуставные связки.
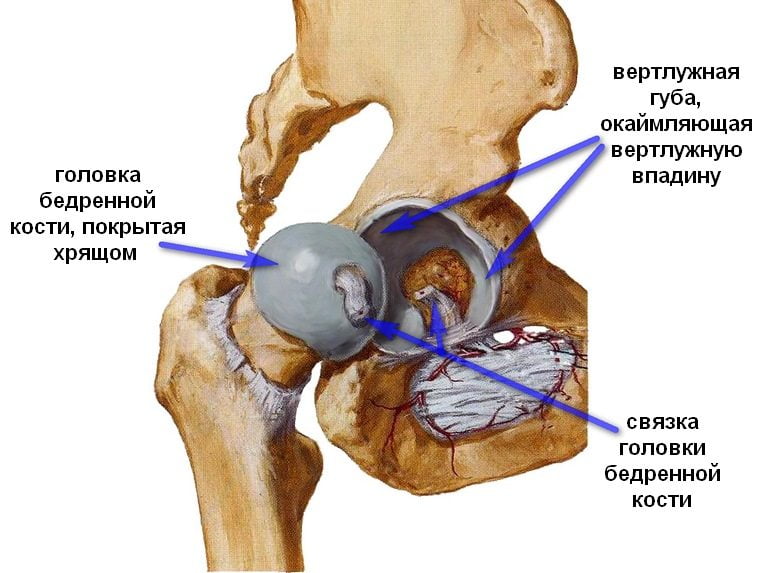
Анатомия здорового ТБС.
Такое сложное строение способствует надежному креплению головки бедренной кости, полноценному разгибанию и сгибанию сочленения. При дисплазии некоторые структуры развиваются неправильно, что становится причиной смещения головки бедра по отношению к ацетабулярной впадине, ее соскальзывания. Чаще при врожденном вывихе бедра у детей обнаруживаются такие анатомические дефекты:
- уплощение впадины, выравнивание ее поверхности, видоизменение чашеобразной формы;
- неполноценное строение хряща на краях впадины, его неспособность удерживать головку бедренной кости;
- анатомически неправильный угол, образованный головкой и шейкой бедра;
- чрезмерно удлиненные связки, их слабость, спровоцированная аномальным строением.
Любой дефект становится причиной вывихов, подвывихов бедренной головки. При его сочетании с плохо развитыми мышцами ситуация еще более усугубляется.
Причины и провоцирующие факторы
Почему возникает врожденный вывих тазобедренного сустава, ученые спорят до сих пор. Существуют различные версии развития патологии, но у каждой из них пока нет достаточно убедительной доказательной базы. Установлено, что примерно 2-3% аномалий являются тератогенными, то есть формируются на определенном этапе эмбриогенеза. Выдвинуто несколько теорий о том, что может служить анатомической предпосылкой к возникновению ортопедической патологии:
- преждевременные роды, спровоцированные нарушением кровообращения между плацентой и плодом;
- дефицит микроэлементов, жиро- и водорастворимых витаминов в организме женщины во время вынашивания ребенка;
- наследственная предрасположенность, гипермобильность суставов, вызванная особенностями биосинтеза коллагена;
- травмирование женщины во время беременности, воздействие на нее радиационного излучения, тяжелых металлов, кислот, щелочей и других химикатов;
- травмирование новорожденного во время его прохождения по родовым путям;
- нарушения правильного развития и функционирования отдельных органов и систем плода из-за неполноценной трофики тканей;
- резкие колебания гормонального фона, недостаточная или избыточная выработка гормонов, которые влияют на продуцирование клеток костных и хрящевых тканей;
- прием женщиной фармакологических препаратов различных групп, особенно в первом триместре, когда у плода формируются основные органы всех систем жизнедеятельности.
Все эти факторы становятся причиной свободного выпадения бедренной кости из ацетабулярной впадины при определенном движении. Врожденный вывих тазобедренного сустава следует дифференцировать от приобретенной патологии, обычно возникающей в результате травмирования или развития костных и суставных заболеваний.
Классификация
Врожденному вывиху бедра у новорожденных предшествует дисплазия. Таким термином обозначаются последствия нарушения формирования отдельных частей, органов или тканей после рождения или в период эмбрионального развития. Дисплазия — это анатомическая предпосылка к вывиху, который пока не произошел, так как формы соприкасающихся суставных поверхностей соответствуют друг другу. Симптоматика патологии отсутствует, а диагностировать изменения в тканях можно только с помощью инструментальных исследований (УЗИ, рентгенография). Наличие клинической картины характерно для таких стадий заболевания:
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
При выборе метода терапии обязательно учитывается участок расположения анатомического дефекта. При дисплазии вертлужной впадины он локализован в ацетабулярной врезке. Аномалия обнаруживается и на головке бедра.
Клиническая картина
Признаки врожденного вывиха бедра не являются специфическими. Даже опытный ортопед не диагностирует заболевание только после осмотра пациента. На патологию может указывать разная длина ног из-за смещения головки бедренной кости. Для ее обнаружения детский ортопед укладывает новорожденного на горизонтальную поверхность и сгибает ноги в коленях, располагая пятки на одном уровне. Если одно колено выше другого, то ребенку показано дальнейшая инструментальная диагностика. Для патологии характерны такие клинические проявления:
- ассиметричное расположение ягодичных и ножных складок. Для осмотра врач укладывает новорожденного сначала на спину, затем переворачивает на живот. При нарушении ассиметричного расположения складок и их неодинаковой глубине существует высокая вероятность дисплазии. Этот симптом также неспецифичен, а иногда вообще является анатомической особенностью. У крупных младенцев на теле всегда много складок, что несколько затрудняет диагностику. К тому же иногда подкожная жировая клетчатка развивается неравномерно, и впоследствии ее распределение нормализуется (обычно через 2-3 месяца);
- объективный признак заболевания — резкий, немного приглушенный щелчок. Этот симптом проявляется в положении лежа на спине с разведенными ногами. Характерный щелчок слышится при отведении поврежденной конечности в сторону. Причина его возникновения — вправление бедренной кости в вертлужную впадину, принятие тазобедренным суставом анатомически правильного положения. Щелчок сопровождает и обратный процесс, когда ребенок совершает пассивное или активное движение, и головка ведра выскальзывает из вертлужной впадины. По достижении детьми 2-3 месяцев этот симптом утрачивает свою информативность;
- у детей с врожденным вывихом бедренного сустава после 2 недель жизни возникает ограничение при попытке отвести ногу в сторону. У новорожденного связки и сухожилия эластичные, поэтому в норме можно отвести его конечности таким образом, чтобы они легли на поверхность. При повреждении сочленения отведение ограничено. Иногда наблюдается псевдоограничение, особенно при обследовании грудничков до 4 месяцев. Оно происходит за счет возникновения физиологического гипертонуса, также требующего коррекции, но не столь опасного, как вывих.

Если по какой-либо причине патология не была своевременно диагностирована, то она может затронуть расположенные вблизи бедра мягкие ткани. Например, врожденный вывих у детей старше полутора лет клинически проявляется плохим развитием мышц ягодиц. Ребенок старается стабилизировать тазобедренный сустав и раскачивается во время движения, его походка напоминает «утиную».
Диагностирование
Помимо клинического обследования для выставления диагноза проводятся инструментальные исследования. Несмотря на информативность рентгенографии при выявлении патологий опорно-двигательного аппарата, новорожденным показано УЗИ. Во-первых, оно абсолютно безопасно, так как не возникает лучевая нагрузка на организм. Во-вторых, при проведении УЗИ можно с максимальной достоверностью оценить состояние всех соединительнотканных структур. На полученных изображениях хорошо визуализируются костная крыша, расположение хрящевого выступа, локализация костной головки. Результаты интерпретируют с помощью специальных таблиц, а критерием оценки служит угол наклона ацетабулярной впадины.
Рентгенография показана с 6 месяцев, когда начинают окостеневать анатомические структуры. При постанове диагноза также рассчитывается угол наклона впадины. Используя рентгенологические снимки, можно оценить степень смещения головки бедра, обнаружить запаздывание ее окостенения.
Основные методы терапии
Лечение врожденного вывиха бедра проводится консервативными и оперативными методами. При обнаружении патологии в терапии используются шины для полной иммобилизации конечности. Ортопедическое приспособление накладывается при отведении и сгибании тазобедренного, коленного сочленений. Головка бедренной кости сопоставляется с впадиной, а это позволяет суставу правильно формироваться, развиваться. Лечение, проведенное новорожденному сразу после выявления патологии, практически всегда бывает успешным.
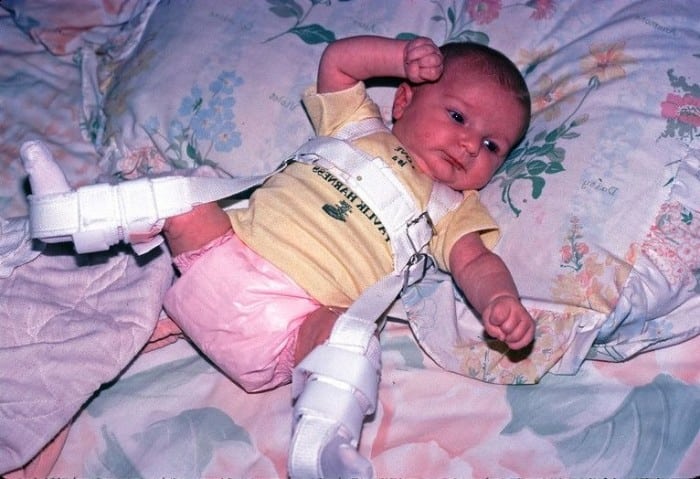
Своевременной считается терапия детей до 3 месяцев. По мере окостенения тканей вероятность благоприятного исхода консервативного лечения снижается. Но при сочетании определенных факторов с помощью наложения шины возможно полное выздоровление ребенка старше 12 месяцев.
Хирургическая операция также проводится сразу после диагностирования. Ортопеды настаивают на вмешательстве до пятилетнего возраста ребенка. Детям до 13-14 лет показано внутрисуставное хирургическое вмешательство с углублением ацетабулярной впадины. При оперировании подростков и взрослых внесуставным методом создается хрящевой ободок. Если врожденный вывих диагностирован поздно, осложнен нарушениями функционирования сустава, то проводится эндопротезирование.
Последствиями нелеченного врожденного вывиха бедра у взрослых становятся ранние диспластические коксартрозы. Патология проявляется обычно после 25 лет болевым синдромом, тугоподвижностью тазобедренного сустава, нередко приводит к потере работоспособности. Избежать такого развития событий позволяет только обследование новорожденного детским ортопедом, незамедлительно проведенная терапия.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Источник
Для лечения дисплазии тазобедренного сустава без смещения и со смещением головки бедра предложены различные виды подушек, штанишек, стремян, шин, аппаратов и других приспособлений. Все они рассчитаны на то, чтобы удержать в положении разведения ножки ребенка и обеспечить им функцию. У детей первых 2-3 мес. при подозрении на дисплазию тазобедренного сустава или наличии клинических симптомов вывиха не требуется рентгенологического подтверждения диагноза, ибо в любом случае необходимо применять одни и те же лечебно-профилактические меры: разведение ножек с помощью мягких прокладок (широкое пеленание, подушка Фрейка и др.), гимнастика с применением отводяще-круговых движений в суставе, массаж ягодичных мышц.
Для лечения детей с дисплазией способом разведения ножек пригодны пеленки, «штанишки» Бекера, подушки Фрейка, стремена Павлика, эластичные шины. В этом возрасте совершенно недопустимо применение жестких конструкций, т.е. шин, препятствующих движениям конечностей, совершаемым младенцем.
Сочетание же оптимального положения со свободой движений — лучший принцип лечения детей с дисплазией, подвывихом и вывихом бедра.
Ребенок должен пребывать в отводящей подушечке круглые сутки до полного исчезновения аддукционной контрактуры (2-3 нед). Затем ребенка временами несколько раз в день освобождают от нее, увеличивают время пребывания ребенка без повязки, и к 3-4 мес. указанное приспособление надевается на время сна. Контрольная рентгенограмма решает вопрос об окончании или продолжении лечения.
При наличии вывиха для его долечивания рекомендуют использовать наиболее функционально адекватные методы — стремена Павлика, аппарат Гневковского, шину Мирзоевой и прочие приспособления еще несколько месяцев.
Общие принципы лечения детей первых месяцев жизни
Оптимальное положение для нормального развития сустава — положение сгибания и разведения бедер, «поза лягушки». В этом положении происходит самопроизвольное вправление вывиха, это положение препятствует самопроизвольному вывиху или подвывиху нестабильного «диспластического» сустава.
Положение отведения и сгибания бедер — основное положение, традиционно применяемое для лечения врожденного вывиха бедра (см. рисунок 37).
Долгое время лечение врожденного вывиха бедра считалось невозможным, так как не умели ни вправлять вывих, ни удерживать его после вправления. Наконец, в 1896 г. А. Лоренц опубликовал свои первые случаи излечения врожденного вывиха бедра при помощи бескровного вправления с последующей своеобразной фиксацией тазобедренного сустава в положении отведения и сгибания бедра под прямым углом. Это положение загипсованных ног и в настоящее время носит название первого положения по Лоренцу.
Безопасное отведение бедра. На рисунке 38 показано, что при отведении бедра на некий угол происходит вправление головки бедренной кости в вертлужную впадину (точка вправления). Если бедро отвести на небольшой угол, то сохраняется возможность релюксации (повторного вывиха). Желание отвести бедро как можно дальше и, тем самым, повысить эффективность лечения, тоже небезопасно. Возможны тяжелые осложнения — болевые контрактуры сустава и даже асептический некроз головки бедренной кости. Также и при сгибании бедра. Между этими крайностями есть так называемая зона безопасности, то есть то сгибание и то отведение, которое и достаточно, и безопасно.
Сохранение активных движений. Движения в тазобедренном суставе необходимы для достижения центрирования головки бедра, для укрепления мышц, для нормального кровоснабжения сустава. Поэтому первые 6 месяцев жизни ребенка жесткие ортопедические конструкции не применяют, то есть по возможности не ограничивают движения отведенных и согнутых бедер (см. рисунок 39).
Раннее начало лечения. Лечение должно быть начато в первые дни после рождения ребенка, в роддоме, сразу же после осмотра ортопеда и постановки диагноза. Поскольку клиническая симптоматика дисплазии тазобедренного сустава у новорожденного скудна, то лечение назначают, не дожидаясь развернутой симптоматики и результатов инструментального исследования. В этот период возможно лишь подтверждение диагноза при ультразвуковом исследовании сустава (если эта методика доступна). Диагноз основывается, главным образом, на положительном симптоме соскальзывания и на анамнестических данных.
Понятно, что в этой ситуации велика вероятность гипердиагностики, что и происходит примерно в 80% случаев при клиническом исследовании. Детям, отнесенным в группу риска, назначают широкое пеленание, а тем, кому установлен диагноз «дисплазия тазобедренного сустава», — стремена Павлика. Родителей обучают пользованию ортопедических изделий и направляют для дальнейшего наблюдения и лечения в поликлинику по месту жительства или в стационар, где проводят повторное ортопедическое исследование, УЗ-диагностику и, при необходимости, рентгендиагностику.
Длительное лечение. В зависимости от тяжести дисплазии тазобедренного сустава (предвывих, подвывих или врожденный вывих) при раннем начале лечения сроки назначения ортопедических изделий составляют при предвывихе 2-3 месяца, при подвывихе 4-5 месяцев, при вывихе 6 месяцев (см. рисунок 40). Эти сроки приблизительны и касаются своевременно выявленных и неосложненных случаев.
При предвывихе бедра. При предвывихе бедра назначают стремена Павлика или подушку Фрейка в течение полного дня с перерывами для купания, гимнастики, смены ползунков. Стремена Павлика надевают с минимальным отведением бедер для привыкания в течение 2-3 дней. Затем постепенно отводят до угла 70-90° и сохраняют это отведение на протяжении всего лечения.
При подвывихе бедра. Отводящие изделия регулируют так, чтобы ножки были разведены в тазобедренных суставах до такой степени, как только возможно без особого усилия. Сгибание в тазобедренных суставах устанавливают от 80° до 90°. Затем постепенно дозировано доводят отведение бедер до 80° . На этапе разведения ножек необходимо обращать внимание на возможные боли при форсированном отведении мышц. При необходимости применяют сухое тепло, обезболивающие свечи в возрастной дозировке. После клинического, УЗ или рентгенологического контроля центрирования головки бедра сохраняют такое положение 3-4 мес.
При вывихе бедра. Лечение вывиха бедра начинается с этапа вправления. Для достижения вправления необходимо сгибание в тазобедренном суставе более 90° и разведение ножек — так называемое аксиллярное (подмышечное) положение ножек (см. рисунок 41). В этом положении головка бедра легко соскальзывает вниз, таким образом вывих устраняется. Клиническими признаками вправления бедра являются: симметрия подъягодичных складок (на стороне вывиха она короткая или не определяется) и пальпация головки бедра в скарповском треугольнике. Такое положение сохраняется в течение 3-х (не более 4-х) недель, после чего проводят УЗ-исследование для подтверждения вправления бедра. Обычно применяют ортопедические изделия — стремена Павлика. Если вправление не произошло, то лечение в стременах Павлика прекращают и приступают к альтернативному лечению.
Обычно это закрытое одномоментное вправление под анестезией с последующей фиксацией гипсовой повязкой (см. рисунок 42). Если вправление достигнуто, то сгибание уменьшают до 90° и продолжают лечение в стременах в течение 5-6 месяцев. В период вправления назначают ректальные аналгезирующие свечи, сухое тепло на область тазобедренного сустава, а после 3-месячного возраста применяют электрофорез с кальцием и фосфором.
Период реабилитации. Наконец принято решение снять отводящее ортопедическое устройство. Перед завершением лечения отводящими шинами обязательно производят рентгенологический контроль. Для этого ножки осторожно низводят вниз и выполняют переднезадний рентгенснимок. После снятия отводящего изделия дети в течение 2-х недель самостоятельно сохраняют положение отведения, и этому не следует препятствовать. Одним из благоприятных факторов развития тазобедренного сустава является сохранение отведенного положения ножек. 2-3 месяца ребенок должен сидеть с разведенными ножками — «верхом, как в седле» (см. рисунок 43).
До 1-го года детям не разрешают ходить, проводят курсы массажа, лечебную гимнастику для укрепления ягодичных мышц, назначают препараты кальция в сочетании с витамином Д. Если выявляются признаки отставания развития сустава, то назначают отводящие шины Виленского на срок 4-9 месяцев, за который дети начинают ходить (см. рисунок 44). Рекомендуется плавание, езда на велосипеде. Ходьбу разрешают лишь при отсутствии видимых на рентгенограмме признаков дисплазии.
Таким образом, основными принципами лечения являются: раннее начало, применение ортопедических средств для длительного удержания ножек в положении отведения и сгибания, активные движения в тазобедренных суставах в пределах дозволенного диапазона.
Родители больного дисплазией ребенка должны изучить правила ухода за ребенком в ортопедических изделиях, соблюдения ортопедического режима, эксплуатации ортопедических изделий, организации двигательной активности ребенка, а также научиться выполнять простейшие физиотерапевтические процедуры, массаж и лечебную гимнастику.
Функциональное лечение по А. Павлику
В 1946 году в Праге чешский ортопед Арнольд Павлик сообщил об успешном лечении врожденного вывиха бедра с использованием нового, как он его назвал «функционального», метода лечения. В те годы для придания сгибания и отведения бедер применялись жесткие конструкции, ограничивающие движения в тазобедренных суставах. Частым осложнением такого лечения было тяжелое заболевание «асептический некроз головки бедренной кости» (у 30% детей, которым проводилось лечение).
Павлик так определил суть своего изобретения:
«Принцип этого метода состоит в том, чтобы обеспечить сгибание ног ребенка в коленных и тазобедренных суставах, используя стремена. Известно, что ни взрослый, ни ребенок не в состоянии удерживать приведенные нижние конечности в сгибании. Это является нефизиологичным, мышцы быстро устают и ноги разводятся. Это то, в чем нуждается тазобедренный сустав для лечения дисплазии… Движения в суставе свободны. Это то, в чем нуждается развивающийся детский сустав для выздоровления, так как тазобедренный сустав — орган движения.
Следует отметить, что стремена Павлика в авторском варианте обеспечивали только сгибание в тазобедренных суставах (см. рисунок 45). С тех пор лечение дисплазии тазобедренных суставов с применением стремян Павлика — золотой стандарт детской ортопедии.
В современном виде стремена Павлика представляют собой (см. рисунок 46) ортопедическое изделие, сшитое из мягкой ткани, состоящее из грудного бандажика (лифчика) с плечевыми штрипками (ремешками), отводящих штрипок, которые располагают «позади колена», сгибающих передних штрипок и бандажиков, расположенных на голеностопном суставе. Из схемы видно, что подтягивая сгибающие передние штрипки, мы будем сгибать коленные и тазобедренные суставы, а подтягивая отводящие штрипки —
разводить бедра.
Изделие надевается на ребенка в положении сгибания и разведения бедер до той степени, как это возможно без какого-либо усилия. Затем, после 2-3-дневной адаптации, следуя указаниям врача, ежедневно подтягивая сгибающие и отводящие штрипки, доводят углы сгибания и отведения бедер до рекомендованной величины (см. выше). Этап разведения бедер — ответственный этап лечения. Разведению бедер препятствуют укороченные и жесткие приводящие мышцы. Следует помнить, что охлаждение, беспокойство, ощущение голода снижают эластичность мышц и сухожилий. Форсированное растяжение приводящих мышц может привести к так называемой болевой контрактуре — воспалению сухожильно-мышечного комплекса в виде контрактурного сокращения мышцы. Отмечается отек в паховой области, повышение температуры до 38°, беспокойство, плохой сон. Приходится снимать ортопедическое изделие, проводить противовоспалительное лечение и начинать все сначала.
После завершения этапа разведения длину ремешков отмечают маркером (это пригодится при смене стремян). Достигнутое отведение бедер и сгибание не изменяют на протяжении всего курса лечения. Очень важно соблюдение гигиены. Купают ребенка в стременах, после купания осторожно, не изменяя положение отведенных ножек, меняют стремена, фиксируя ремешки в том же положении. Стремена позволяют достаточную для нормального развития сустава амплитуду движений. Задача родителей не ограничивать двигательную активность ребенка, побуждать ребенка к движениям, заниматься лечебной гимнастикой и проводить массаж ягодичных мышц.
Широкое пеленание (см. рисунок 47) применяют у детей «группы риска» — новорожденных с УЗ-признаками «незрелого сустава», а также в тех случаях, когда полноценное лечение по каким-либо причинам провести невозможно. Это основной метод профилактики дисплазии тазобедренного сустава. Техника пеленания несложна: две пеленки прокладывают между ножек младенца, придавая положение сгибания и отведения в тазобедренных суставах, а третьей фиксируют ножки, так как показано на рисунке. Широкое пеленание позволяет сохранять положение разведения и сгибания 60-80°.
Массаж и лечебная гимнастика. Задача — укрепление мышц тазобедренного сустава и организация двигательной активности ребенка, достаточной для полноценного физического развития. Цель — стабилизация тазобедренного сустава, восстановление нормального объема движений и повышение уровня здоровья ребенка. Лечебная гимнастика применяется на всех этапах консервативного лечения и имеет свои особенности на этапе разведения ножек, на этапе удержания и на этапе реабилитации после снятия ортопедических изделий.
Лечебная гимнастика у новорожденных (если разрешено снимать ортопедические изделия) выполняется просто: левая ладонь матери фиксирует правый тазобедренный сустав ребенка, правая рука, удерживая левую ножку за коленный сустав в согнутом положении до 90°, производит вращательные движения в тазобедренном суставе. Далее все повторяется на другой ножке. За один сеанс производят по 50 вращательных движений для каждого сустава (см. рисунок 48). Проводится 2 раза в день.
На рисунке показаны другие упражнения для новорожденных, которые обязательно сочетаются с приемами массажа.
Приемы массажа: поглаживание, растирание, легкое разминание мышц поясничной области, ягодиц, передней, задней и боковой поверхности бедра и мягкий точечный массаж ягодичных мышц у головки бедра в сочетании с приемами расслабления приводящих мышц.
Физиотерапевтические процедуры: обычно назначают теплые ванны, подводный массаж, парафиновые аппликации, грязелечение. Эти процедуры следует согласовать с лечащим врачом-педиатром.
https://v-ugnivenko.narod.ru
Смотрите также:
У нас также читают:
Источник
