Переломы костей и вывихи история болезни

Любой человек хоть раз в жизни встречается с людьми медицинской профессии: врачами, медсестрами. Это происходит не по нашей воле. Когда мы рождаемся, эти люди оказывают нам первую помощь, уход. В процессе жизни, в ходе профессионального обследования мы можем посещать врачей уже разных специализаций, например, терапевтов, эндокринологов, окулистов и так далее. Но иногда нам волей случая приходится встречаться с травматологами. Эти врачи помогают исправлять последствия различных травм. Врачи этого направления ассоциируются с гипсом на руке или ноге. Но они лечат не только переломы. Травматологи каждый день сталкиваются с массой других патологий, например, растяжением суставов, ушибами или вывихами, составляют истории болезни по травматологии и назначают лечение. И каждая травма требует особых знаний и подхода специалиста.
Чем занимается травматология?

Травматология — медицинская специальность и раздел, занимающийся вопросами травматизации организма и методами лечения патологических состояний, развившихся в результате воздействия травмирующего фактора. Соответственно, врач, подготовленный для решения данных проблем, называется травматологом.
В зависимости от травмирующего фактора различают несколько видов травм:
- Удары любыми материальными телами и массами. В зависимости от силы воздействия и характера материи могут наблюдаться любые повреждения: от ушибов до открытых травм и переломов. Ныне травматология, переломы и ушибы — нераздельные понятия. Так как они являются основой специальности.
- Воздействия любых агрессивных жидкостей и газов. Приводят к развитию локального и/или общего поражения. Наиболее яркими примерами являются хлор и иприт. Местно эти газы вызывают раздражение и повреждение слизистых и кожи. Системное их действие связано с отравлением.
- Воздействие высоких и низких температур. Это приводит к ожогам и отморожениям.
- Воздействие лучей. Это фотоны света, радиоактивные лучи. В первом случае может развиваться ожог (при локальном воздействии) и различные формы гипертермии, вплоть до солнечного удара. Во втором — развивается лучевая болезнь.
Но на современном этапе специальность травматология стала более узкой, и теперь она занимается только механическими травмами, такими, как ушибы, растяжения, переломы. Все остальные виды травматизма являются уделом других специальностей: камбустиология, хирургия, кардиология, токсикология, гематология.
Что такое истории болезни по травматологии?

История болезни — это отображение всех основных моментов патогенеза и лечения. И истории болезни по травматологии не являются исключением. Но они имеют ряд специфичных особенностей.
- Первичный осмотр должен обязательно содержать раздел, посвященный механизму травмы, времени, месту и обстоятельствам ее получения.
- Локальный статус является основой травматологического осмотра. Поэтому ему уделяется достаточно внимания. Он присутствует при любом осмотре травматолога.
Кроме того, история болезни по травматологии должна включать описание всех манипуляций. Если это необходимо, делается протокол оперативных вмешательств и иных хирургических процедур.
Причины переломов
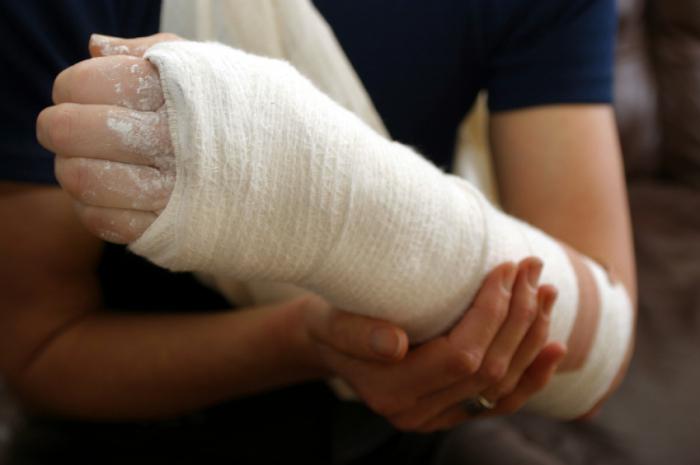
Перелом — полное или неполное нарушение целостности кости. Происходит в результате действия механической травмы. Она может быть нанесена как извне, так и из самого организма.
Травматические переломы связаны с внешними механическими воздействиями. Составляют подавляющее большинство. Связаны с прямым или косвенным внешним воздействием на кость. Причем сила воздействия должна превышать пределы прочности кости.
Патологические переломы — результат действия внутренних причин. Например, разрушение кости туберкулезом или вследствие остеопороза. Тогда переломы могут наступить даже от обычных нагрузок.
Классификация переломов, их виды

Классификация переломов строится на нескольких критериях. Все они имеют большое значение для их лечения. В зависимости от повреждения кожных покровов все переломы делятся на открытые и закрытые. Для первых обязательным является повреждение кожи с выходом наружу части костных отломков. В случае закрытого перелома кожные покровы не повреждены.
Часто встречаются полные переломы. Отломки кости полностью разделены вследствие повреждения ее целостности. Эти переломы, в свою очередь, разделяются на переломы со смещением и без. При первых имеется смещение отломков относительно друг друга. Во втором случае отломки не смещены. Например, детская травма происходит по типу закрытого перелома без смещения в силу большой прочности надкостницы. Травматологи называют его «переломом по типу зеленой веточки».
В зависимости от формы нарушения целостности кости различают несколько видов переломов:
- Поперечные. Линия перелома проходит перпендикулярно оси кости.
- Продольными переломы называются в случае, если линия повреждения примерно параллельна линии кости.
- Косые. Линия находится к оси под углом, не равным 90°. В большинстве случаев перелом запястья является косым.
- Винтообразные переломы образуются при повороте отломков относительно нормальной оси в ту или иную сторону.
- Оскольчатые. В месте перелома образуются более двух отломков, расположение которых хаотично относительно костной оси.
- Клиновидные. Часть кости входит в тело другой кости. Это характерно для губчатых костей, например, для позвонков. У трубчатых данный вид именуется вколоченным. Так как вклинению подвергаются отломки одной кости. Самый яркий пример — перелом кости ноги при вертикальном прыжке вниз.
- Компрессионные переломы — повреждение двух соприкасающихся поверхностей костей без четкой линии. Также встречается при травмах губчатых костей. Это позвоночник, кости таза.
Особыми вариантами считаются так называемые неполные переломы. Здесь повреждение заканчивается неполным разрушением целостности кости: трещины, повреждения надкостницы.
Наконец, все переломы разделяются на осложненные и неосложненные. К первой группе относят любые существенные патологические нарушения, возникающие в результате травмы.
- Шок. Болевой и геморрагический.
- Повреждение органов. Характерно для костей, расположенных в непосредственной близости к внутренней среде организма. Такие, как ребра, кости таза и позвоночник.
- Эмболия или закупорка сосудов. Причем не обязательно это могут быть близлежащие артерии и вены. Иногда эмболизации могут подвергнуться сосуды, находящиеся далеко от места повреждения. При переломах чаще всего встречается жировая эмболия. Так как во время травмы осколки повреждают ткани. В том числе и жировые клетки. Выделившиеся при этом капли липидов легко могут проникнуть через поврежденные сосуды в общий кровоток и вызвать закупорку какой-либо части организма.
- Инфицирование раны. Имеет место быть только при повреждении кожных покровов. Связано со свободным проникновением микроорганизмов через поврежденные участки кожного покрова.
- Сепсис. Результат инфицирования раны. Инфекционные агенты проникают в кровь и распространяются по всему организму, образуя периферийные гнойные очаги.
- Остеомиелит. Гнойное воспаление кости.
Неосложненные переломы не характеризуются вышеописанными патологическими состояниями. Это, например, закрытый перелом без смещения отломков.
Устранение проблемы
Любое лечение переломов направлено на восстановление целостности кости. Для этого используются любые возможные способы.
Консервативные методы. Они включают все действия, которые не подразумевают использование оперативного вмешательства. Сюда относятся гипс и тугое бинтование. Так, например, лечат перелом запястья. С некоторой долей вероятности сюда можно отнести скелетное вытяжение. Так как для закрепления спиц необходимо просверливание отверстий в кости, при помощи которых будут крепиться грузы.
Хирургические методы заключаются в использовании различных пластин, штифтов, скоб и другого оборудования для восстановления целостности кости. Все эти приспособления непосредственно прикрепляются к кости для восстановления ее целостности. После срастания костных отломков, все конструкции убираются. Естественно, что истории болезни по травматологии обязаны отразить данный факт.
Одновременно с механическим воздействием на место перелома назначается системная терапия. Ее цель — улучшить питание костных клеток. Это повысит скорость протекания процессов восстановления. Даже детская травма нередко требует системной терапии. Она, конечно же, менее выражена, чем у взрослых.
Ушибы: как определить ушиб?
Под ушибом подразумевается травматическое повреждение тканей без значимых изменений их структуры. Естественно, что данный вид травмы встречается на мягких тканях значительно чаще, чем на твердых.
Выявить ушиб просто. Достаточно иметь факт воздействия на определенную область и последующую болезненность. При этом совсем не обязательно наличие кровоподтеков, покраснения и локального отека. Так, например, ушиб стопы часто протекает без каких-либо внешних признаков.
В основе любого ушиба лежит повреждение мелких сосудов тканей. В результате чего из них выходит плазма (или даже кровь). Она сдавливает ткани, вызывая постоянное механическое раздражение болевых рецепторов. Чем больше отек, тем выраженнее боль. Но это правило действует для мягких тканей. В случае смешанных плотностей все может выглядеть по-разному. Тот же ушиб стопы может быть резко болезненный при отсутствии внешних признаков.
Лечение
Терапия ушибов часто носит так называемый симптоматический характер. Для этого используются различные анальгетики. При их помощи снимается боль, предоставляется возможность организму самостоятельно восстановить повреждения.
Более радикальная терапия необходима в случае выраженности внешних признаков и наличия осложнений. Так, сильный ушиб может требовать не только адекватного обезболивания, но и применения местных анестетиков или даже хирургического вмешательства.
В любом случае сильный ушиб должен насторожить, так как это может быть началом более тяжелой травмы даже при остуствии ее признаков во время первого обращения за медицинской помощью.
Вывих: симптомы и лечение
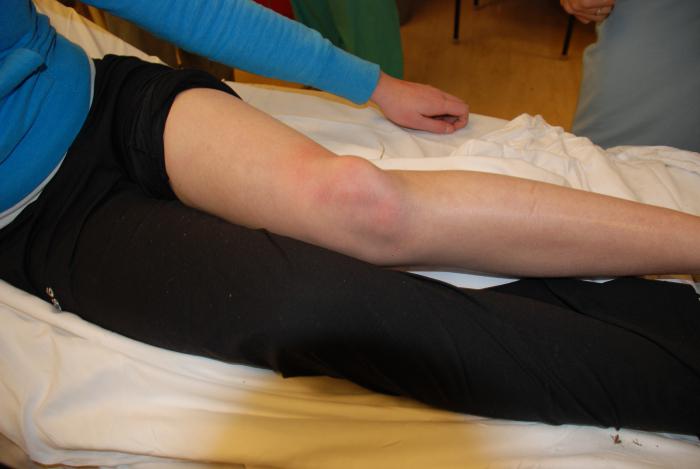
Вывих — разновидность травмы, заключающаяся в нарушении нормального строения сустава с сохранением целостности всех его тканей. Он происходит как в результате внешнего механического воздействия, так и в силу патологических процессов. Это артрозы, артриты.
Первый (и самый верный) признак — снижение амплитуды движений в суставе. На втором месте находится следующий важный признак — это изменение формы сустава. Травматологи такое изменение называют «деформация».
Что делать при вывихе? Конечно же, вправлять. Но лучше эту процедуру предоставить специально обученному врачу. Иначе можно получить более серьезную травму. Суставы, особенно у деток, очень хрупкие, поэтому при возникновении проблем требуют вмешательства именно специалистов.
Но что делать при вывихе, если он случился далеко от места возможной медицинской помощи? Здесь необходимо обездвижить сустав. Для чего накладывают фиксирующую повязку. Но в любом случае важно как можно раньше обратиться к специалисту.
Характеристики растяжения
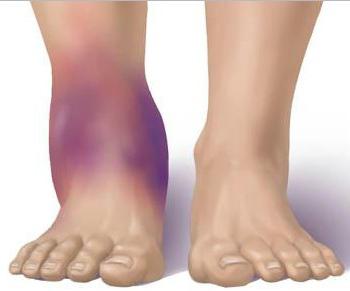
Растяжение — это увеличение продольной длины связок из-за отрыва одной из сторон. Исследуя растяжение на клеточном уровне, нужно отметить, что всегда имеет место разрыв мелких волокон.
Внешними признаками растяжения являются:
- боль;
- отек;
- деформация.
Вопрос о том, как лечить растяжение, не зависит от каких-либо лекарств или специальных методов лечения. В случае такой патологии необходим покой, уход и обезболивание.
Чем опасны детские травмы?
В детском возрасте отмечается бурный рост костей. Поэтому развитие надкостницы является максимальным, а соединительная ткань обладает высокой эластичностью. Это, казалось бы, способствует более благоприятному протеканию процессов восстановления после травм. Поэтому в вопросе «Как лечить растяжение у детей?» многие специалисты не видят никаких проблем.
Но здесь есть свои подводные камни. Ведь детские травмы оставляют неизбежный след на процессах роста. Вместо того чтобы тратить свои ресурсы на активный рост и формирование новых клеток, организм вынужден использовать драгоценное время на восстановление.
Наконец, главная опасность детского травматизма заключается в переоценке взрослыми и, прежде всего, самими детьми своих возможностей. Что может стать причиной непоправимых травм на всю жизнь. Иногда взрослые хотят вырастить из своих детей гибких и активных людей, не имея для этого достаточно опыта и знаний. В результате усиленных попыток реализовать свои мечты родители вместо физического развития провоцируют детский травматизм.
Источник
Министерство здравоохранения Украины
ГЗ « Луганский государственный медицинский университет »
Кафедра ортопедии и травматологии
Заведующий кафедрой проф.
Преподаватель доц.
ИСТОРИЯ БОЛЕЗНИ
Больной
Клинический диагноз: Закрытый оскольчатый перелом нижней трети правого плеча.
Куратор: студентка 2 1 группы V курса
Дата курации: 05.11.11. –09.11.11.
Луганск 2011 года
ПАСПОРТНЫЕ ДАННЫЕ
ФИО:
Дата рождения: 06 сентября 1988 г.
Возраст: 23 года
Пол: женский
Место работы: в декрете
Домашний адрес: г. Сватова, ул. Комарова № 50а
Дата госпитализации: 28.г. 14.20
Диагноз:
А) предварительный: закрытый перелом нижней трети правого плеча.
Б) клинический (основной): закрытый оскольчатый перелом нижней трети правого плеча
В) сопутствующие заболевания: отсутствуют.
Г) осложнения: отсутствуют.
ЖАЛОБЫ БОЛЬНОЙ
Больная предъявляет жалобы на боль и нарушение функции правой верхней конечности.
АНАМНЕЗ ЗАБОЛЕВАНИЯ
Травма бытовая произошла 26.11.2011 г. на улице при падении, сопровождалась хрустом в правой верхней конечности, резкой болезненностью. Обратилась по месту жительства в травматологический пункт, где ей было проведено лечение методом гипсовой иммобилизации. С целью оперативного лечения была госпитализирована в ТРО ЛОКБ №9
АНАМНЕЗ ЖИЗНИ
Перенесенные заболевания: ветряная оспа, ОРВИ.
Венерические заболевания, вирусный гепатит отрицает.
Аллергологический анамнез не отягощен.
Наследственный анамнез в отношении заболеваний опорно – двигательного аппарата не отягощен.
Вредные привычки отрицает.
ДАННЫЕ ОБЪЕКТИВНОГО ОБСЛЕДОВАНИЯ
I. ОБЩИЙ ОСМОТР
Общее состояние больной удовлетворительное.
Сознание ясное.
t° тела – 36,7 °C;
Кожа и видимые слизистые оболочки бледно – розового цвета. Тургор и эластичность кожи сохранены. Подкожная жировая клетчатка развитая умерено, распределена равномерно. Регионарные лимфатические узлы не увеличены.
II. ДЫХАТЕЛЬНАЯ СИСТЕМА
Грудная клетка нормостеническая, без деформаций. Носовое дыхание не затруднено. Обе половины грудной клетки симметрично участвуют в акте дыхания. Обе половины грудной клетки принимают участие в акте дыхания. Лопатки симметричнны прилежат к грудной клетке. При пальпации грудная клетка безболезненная.
Дыхание ритмичное. ЧДД – 16 раз в минуту.
Сравнительная перкуссия: над всей поверхностью легких выслушивается ясный легочной звук.
Аускультация: дыхание везикулярное, хрипы не прослушиваются.
III. СЕРДЕЧНО – СОСУДИСТАЯ СИСТЕМА
Осмотр области сердца и крупных сосудов. Область сердца не изменена. Патологической пульсации сонных артерий, набухания и пульсации шейных вен не обнаружено. Видимая пульсация в области сердца и эпигастрия отсутствует. Верхушечный толчок визуально не определяется. При пальпации верхушечный толчок определяется на 1,5 см кнутри от срединно-ключичной линии в V межреберье.
Пульс синхронный на обеих руках, 120 ударов в минуту.
Границы ОСТ: правая – в IV межреберье, на 1 см кнаружи от правого края грудины;
верхняя – III ребро;
левая – в V межреберье, 0,5 см кнутри по левой среднеключичной линии.
Ширина сосудистого пучка – 5 см. Сердце нормальной конфигурации.
Аускультация сердца. Сердечная деятельность ритмичная, тоны ясные. ЧСС − 120 ударов в минуту.
Артериальное давление – 120/80 мм. рт. ст., одинаковое на правой и на левой руке.
IV. ПИЩЕВАРИТЕЛЬНАЯ СИСТЕМА
Губы влажные. Язык влажный, без налета. Живот симметричный, округлой формы, участвует в акте дыхания; видимой на глаз перистальтики кишечника и желудка не отмечается. Поверхностная пальпация живот мягкий, безболезненный. Симптом Щеткина — Блюмберга отрицательный.
При пальпации печени ее нижний край слегка закруглён, мягкий, с гладкой поверхностью, безболезненный.
Размеры печени по Курлову:
по правой среднеключичной линии 10 см
по передней срединной линии 9 см
по левой косой линии 8 см
Селезенка пальпации не доступна. Стул регулярный, 1 раз в сутки.
V. МОЧЕВЫДЕЛИТЕЛЬНАЯ СИСТЕМА
При осмотре область поясницы не изменена. При бимануальной глубокой пальпации почки не пальпируются. Мочевой пузырь пальпации недоступен. Пальпация в верхних и нижних мочеточниковых точках безболезненная. Симптом Пастернацкого отрицательный с обеих сторон. Частота мочеиспусканий-4 – 5 раз в сутки (из них ночное мочеиспускание – 1 раза), мочеиспускание безболезненное.
VI. НЕРВНАЯ СИСТЕМА
Поведение больной адекватное. Ориентация во времени и пространстве правильная. Сознание ясное, настроение ровное, сон не нарушен. Физиологические рефлексы сохранены. Патологических рефлексов нет. Менингеальные симптомы (симптомы Кернига, Брудзинского и ригидность затылочных мышц) отрицательные. Слух и зрение не нарушены.
VII. ОПОРНО – ДВИГАТЕЛЬНЫЙ АППАРАТ
1. Голова при внешнем осмотре правильной формы. Видимой деформации черепа нет.
2. Шея. Грудинно-ключично-сосцевидные мышцы выражены с обеих сторон, при повороте головы в противоположную сторону хорошо контурируют.
3. Лопатки расположены симметрично относительно оси позвоночника. Углы лопатки плотно прижаты к задней поверхности грудной клетки, находятся на уровне между VII и VIII грудными позвонками. Ключицы симметричны.
5. Туловище и позвоночник.
Грудная клетка нормостеническая, правильной формы, обе ее половины симметричны. Над — и подключичные ямки выражены умеренно, симметрично с обеих сторон. Эпигастральный угол – 90°. Боли при пальпации по ходу ребер нет. Грудная клетка при пальпации безболезненна.
Позвоночник имеет 2 физиологических лордоза (шейный и поясничный) и 2 физиологических кифоза (грудной и крестцовый). Патологических кифозов и лордозов нет.
6. Таз симметричен справа и слева, расположен перпендикулярно к длинной оси туловища.
7. Верхняя левая конечность. Ось проходит через центр головки плечевой кости, центр головчатого возвышения плеча, головки лучевой и локтевой костей. Ось верхней правой конечности нарушена.
8. Нижние конечности симметричные. Ось проходит через верхнюю ость подвздошной кости, внутренний край коленной чашечки и большой палец стопы.
Суставы не увеличены, объем активных и пассивных движений сохранены, безболезненны, за исключением правого локтевого сустава.
Мышечная система развита удовлетворительно, гипотрофия и гипертрофия отсутствует, определение мышц правого плеча не возможно из-за болевого синдрома.
Длина сегментов конечностей
Анатомическая
Сегмент
справа
слева
Плечё
32 см
32 см
Передплечье
24 см
24 см
Бедро
44 см
44 см
Голень
4 см
4 см
Объем сегментов конечностей
Сегмент
справа
слева
Плечё, с/3
34
31
Передпечье, в/3
24
24
Бедро, с/3
57
57
Голени, в/3
35
35
Подвижность в суставах
Суставы, движения
справа
слева
1.Плечевой
аддукция
абдукция
70
90
Флексия
110
130
екстензия
35
45
2.Локтевой
Флексия
30
екстензия
180
3.Лучевой-зап.
Флексия
75
75
екстензия
55
55
аддукция
35
35
абдукция
20
20
4.Тазобедренный
Флексия
120
120
екстензия
180
180
аддукция
40
40
абдукция
45
45
5.Колінний
Флексия
125
125
екстензия
180
180
6.Голено — ст.
Флексия
20
20
екстензия
45
45
Сила мышечных групп
Мышечные группы
Справа
Слева
Аддукторы плеча
—
5
Абдукторы плеча
—
5
Флексоры передплечья
—
5
Екстензоры передплечья
—
5
Флексоры кисти и пальцев
5
5
Екстензоры кисти и пальцев
5
5
Флексоры бедра
5
5
Екстензоры бедра
5
5
Аддукторы бедра
5
5
Абдукторы бедра
5
5
Флексоры голени
5
5
Екстензоры голени
5
5
Флексоры стопы
5
5
Екстензоры стопы
5
5
STATUS LOCALIS
Правая верхняя конечность иммобилизованная гипсовой повязкой. При осмотре отек в области правого локтевого сустава. При активных движениях крепитация в области нижней трети правого плеча, подкожная гематома над всей поверхности локтевого сустава. Активность движения резко ограничена из-за боли.
ОБОСНОВАНИЕ ПРЕДВАРИТЕЛЬНОГО ДИАГНОЗА
На основании:
1. жалоб на боль и нарушение функции правой верхней конечности.
2. анамнеза заболевания — травма бытовая произошла 26.11.2011 г. на улице при падении, сопровождалась хрустом в правой верхней конечности, резкой болезненностью.
3. данных объективного обследования — отек в области правого локтевого сустава. При активных движениях крепитация в области нижней трети правого плеча, подкожная гематома над всей поверхности локтевого сустава. Активность движения резко ограничена из-за боли.
Можно предположить предварительный диагноз: закрытый перелом нижней трети правого плеча.
ЛАБОРАТОРНЫЕ И ДОПОЛНИТЕЛЬНЫЕ ИССЛЕДОВАНИЕ
I. Лабораторные исследования:
1. Клинический анализ крови
2. Общий анализ мочи
3. Анализ крови на глюкозу
4. Анализ крови на RW
5. Биохимический анализ крови
6. Группа крови и резус – фактор
7. Анализ кала на я/г
II. Инструментальные исследования:
1. Рентгенография правого плеча в прямой и боковой проекции
2. ЭКГ
РЕЗУЛЬТАТЫ ЛАБОРАТОРНЫХ И ДОПОЛНИТЕЛЬНЫХ МЕТОДОВ ИССЛЕДОВАНИЯ
1) Клинический анализ крови (29.11.11.):
Hb: 128 г/л;
Эритроциты: 3,5×1012/л;
ЦП: 0,93;
Лейкоциты: 6×10/л
Палочкоядерные: 7 %;
Сегментоядерные: 69 %;
Эозинофилы: 1 %;
Лимфоциты: 21 %;
Моноциты: 2 %.
СОЭ: 8 мм/ч.
2) Общий анализ мочи (29.11.11)
Количество: 80 мл
Цвет: желтый
Прозрачность: прозрачная
Относительная плотность: 1020
Реакция слабокислая;
Белок – отриц.
Эритроциты: 1 – 2 в п/з;
Лейкоциты: 0 – 1 в п/з;
Глюкоза: отриц.
3) Анализ крови на глюкозу (29.11.11.):
4,5 ммоль/л.
4) Анализ крови на RW(29.11.11): отрицательный
5. Биохимический анализ крови(29.11.11):
Общий белок — 74 г/л
Билирубин — 10,2мкмоль/л
АЛТ — 0,13
Калий — 4,3 ммоль/л
6) Группа крови и резус — фактор (29.11.11.):
В(III), Rh (+)
7) Анализ кала на я/г (29.11.11) – не выявленно
8) Рентгенография правого плеча (28.11.11.).
Заключение: закрытый оскольчатый перелом нижней трети правого плеча.
9) ЭКГ(29.11.11)
Заключение: нарушение ритма, синусовая тахикардия, ЧСС-120 уд в мин.
ДИФФЕРЕНЦИАЛЬНАЯ ДАГНОСТИКА
Дифференциальную диагностику проводим с ушибом, травматическим вывихом предплечья. При ушибе определяется незначительное ограничение активных движений, нет крепитаций, отрицательный симптом при нагрузке по оси верхней конечности в месте перелома. Что не характерно для перелома. При травматическом вывихе предплечья определяется укорочение предплечье, резкое напряжение сухожилия трехглавой мышцы плеча, нарушения треугольника Гютера. Это не характерно для перелома нижней трети плеча.
ОБОСНОВАНИЕ ОКОНЧАТЕЛЬНОГО ДИАГНОЗА
На основании:
1. жалоб на боль и нарушение функции правой верхней конечности.
2. анамнеза заболевания — травма бытовая произошла 26.11.2011 г. на улице при падении, сопровождалась хрустом в правой верхней конечности, резкой болезненностью.
3. данных объективного обследования — отек в области правого локтевого сустава. При активных движениях крепитация в области нижней трети правого плеча, подкожная гематома над всей поверхности локтевого сустава. Активность движения резко ограничена из-за боли.
4. результатов дополнительных методов обследования: рентгенография правого плеча (28.11.11.).Заключение: закрытый оскольчатый перелом нижней трети правого плеча.
Можно поставить окончательный диагноз: закрытый оскольчатый перелом нижней трети правого плеча.
ЛЕЧЕНИЕ БОЛЬНОГО
Для данной больной оптимальным являет оперативный метод лечения: открытая репозиция отломков перелома правой плечевой кости в её нижней трети, фиксация пластиной.
Больная согласна на операцию.
Предоперационный период:
Премедикация:
Sibazoni 0,005 по 1 таб. 1 р/д.
S. Phentanyli – 0.0005% — 4, 0
S. Dinastali – 40 mg
Ход операции 1.11.11
Под регионарной + внутривенной анестезией в положение больной на спине, операционное поле обработано трехкратно раствором бетадина.
Доступом к нижней трети правой плечевой кости на протяжении 20 см рассечена кожа, подкожная клетчатка, фасция. Гемостаз по ходу операции.
Выделены отломки правой плечевой кости, надкостница тупо отслоена распатором. Отломки плечевой кости репонированы с учетом осевых параметров, зафиксированы двумя винтами. Контакт между отломками полный. Осевые параметры сохранены.
По переднее — наружной поверхности плечевой кости наложена пластина, фиксирована винтами.
После наложения пластины фиксация отломков жесткая, осевые параметры и длина конечности сохранены, движения в смежных суставах в полном объеме.
В зону постановки пластины поставлен активный трубный дренаж, рана послойно ушита. Наложены швы на кожу, асептическая повязка.
В послеоперационном периоде проводим медикаментозную терапию.
1. Иммобилизация гипсовой шиной от верхней трети правого плеча до головок пястных костей.
2. Купирование болей – промедол 2% — 1,0 в/м 1р/д
3. 5% раствор глюкозы до 500 мл
4. Индометацин 0,01 по 1 таб. 2р/д
5. Антибактериальная терапия: Sol. Ceftriaxoni 1,0 в /м 1 раза в день в течение 3-х дней
6. Витаминотерапия: супрадин 1 таб. 1р/д
7. Седуксен по 1 таб. 2 р/д
ДНЕВНИК НАБЛЮДЕНИЙ
05.11.2011 г.
Температура – 36,8 º С
АД – 120/80 мм. рт. ст.
Ps – 78 уд / мин.
Объективно: общее состояние близкое к удовлетворительное. Жалобы на боль в области после операционной раны. При смене асептической повязки наблюдается отек после операционной раны, при пальпации отмечается болезненность.
Кожа и видимые слизистые без особенностей. В легких дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные. Язык влажный, чистый. Живот при пальпации — мягкий, безболезненный. Мочеиспускание и стул не нарушен. Лечение согласно листу назначения.
08.11.2011 г.
Температура тела 36,6С.
АД – 120/80 мм. рт. ст.
Ps – 70 уд / мин.
Объективно: общее состояние удовлетворительное. Жалоб нет. При смене асептической повязки отек не наблюдается.
Кожа и видимые слизистые без особенностей. В легких дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные. Язык влажный, чистый. Живот при пальпации — мягкий, безболезненный. Мочеиспускание и стул не нарушен. Лечение согласно листу назначения.
ЭПИКРИЗ
Больная , 1988 г. р. поступила на стационарное лечение в травматологическом отделении ЛОКБ 28.г. с диагнозом: закрытый оскольчатый перелом нижней трети правого плеча.
Предъявляла жалобы на боль и нарушение функции правой верхней конечности.
Анамнез заболевание: травма бытовая произошла 26.11.2011 г. на улице при падении, сопровождалась хрустом в правой верхней конечности, резкой болезненностью.
Данных объективного обследования — отек в области правого локтевого сустава. При активных движениях крепитация в области нижней трети правого плеча, подкожная гематома над всей поверхности локтевого сустава. Активность движения резко ограничена из-за боли.
Результаты дополнительных методов обследования: Клинический анализ крови (29.11.11.): Hb: 128 г/л; Эрит: 3,5×1012/л; ЦП: 0,93;л: 6×10/л п: 7 %;с: 69 %;э: 1 %;лим: 21 %;мон: 2 %.СОЭ: 8 мм/ч. Общий анализ мочи (29.11.11): цвет: желтый; прозрачная ; относит. плотность: 1020; реакция слабокислая; белок – отриц. ; эрит: 1 – 2 в п/з; лейк: 0 – 1 в п/з; глюкоза: отриц. Анализ крови на глюкозу (29.11.11.): 4,5 ммоль/л. Анализ крови на RW(29.11.11): отриц. Биохимический анализ крови(29.11.11): общий белок — 74 г/л; билирубин — 10,2мкмоль/л; АЛТ — 0,13; калий — 4,3 ммоль/л. Анализ кала на я/г (29.11.11) – не выявлено. Рентгенография правого плеча (28.11.11.) Заключение: закрытый оскольчатый перелом нижней трети правого плеча. ЭКГ(29.11.11) Заключение: нарушение ритма, синусовая тахикардия, ЧСС-120 уд в мин.
Больной проведено оперативное лечение: открытая репозиция отломков перелома правой плечевой кости в её нижней трети, фиксация пластиной.
Лечение назначено: иммобилизация гипсовой шиной, промедол, раствор глюкозы, индометацин, цефтриаксон, супрадин, седуксен.
За время лечения отмечается положительная динамика в виде стихания болевого синдрома.
Рекомендовано: наблюдаться у травматолога по месту жительства. Провести контрольную рентгенографию правого плеча через 1.5- 2 месяца. После снятия гипсовой шины начинать разработку в локтевом суставе. Проводить массаж и лечебную физкультуру локтевого сустава в кабинете ЛФК по месту жительства. Трудоспособность восстанавливается через 3 – 4 месяца.
ИСПОЛЬЗОВАННАЯ ЛИТЕРАТУРА
1. Травматология и ортопедия: Учебник / , , – М.: Медицина, 190с.
2. Травматология и ортопед/ .- 2-е изд. – К.: Вища шк. 198с.
3. Травматология и ортопедия: Учебник.- К.: Вища шк., 199с.
4. Травматология и ортопедия: Учебник/.- К.: Здоровья, 200с.
Источник
