Паранефральная гематома после резекции
Под травматической забрюшинной гематомой понимают продолжающееся или остановившееся кровотечение в забрюшинное пространство. Забрюшинная гематома осложняет закрытую травму живота в 13-44%, а открытую — в 6% случаев. Причины её возникновения разнообразны: часто это повреждения органов пищеварительной системы (абдоминальный отдел пищевода; второй, третий и четвёртый отделы двенадцатиперстной кишки; поджелудочная железа, задняя стенка восходящей и нисходящей ободочной кишки, прямая кишка). Другие источники забрюшинной гематомы — травмированные органы мочевыделительной системы (надпочечники и почки, мочеточники, мочевой пузырь). Разрывы и раны брюшного отдела аорты, нижней полой вены, их ветвей и притоков, а также повреждения воротной вены могут приводить как к внутрибрюшному кровотечению, так и к образованию гематомы забрюшинного пространства. Наконец, обусловить возникновение забрюшинной гематомы могут разрывы диафрагмы, большой поясничной мышцы, квадратной мышцы поясницы, подвздошной мышцы, переломы позвонков и костей таза.
Механизм образования забрюшинной гематомы при закрытой травме наиболее точно описан в схеме удара пострадавшего о тупой твёрдый предмет. Это приводит к сдавлению или резкому торможению со смещением тканей. Переломы таза возникают в результате контакта с тупым твёрдым предметом или бедренной костью. К образованию тазовых гематом приводит кровотечение из костей, тазовых венозных сплетений, глубоких ветвей внутренних подвздошных артерий. Внебрюшинные разрывы мочевого пузыря возникают в результате его повреждения отломками тазовых костей, растяжения стенки пузырно-лобковыми связками или гидродинамического удара.
Паранефральные гематомы образуются в результате прямого контакта с тупым твёрдым предметом либо деформации тканей нижними рёбрами или их отломками. Прямой удар вызывает контузию, надрыв или разрыв почки, отрыв её полюса; резкое торможение приводит к отрыву ветвей почечной вены или отслойке интимы почечной артерии с её тромбозом. Повреждение двенадцатиперстной кишки вызывает её сдавление между тупым твёрдым предметом и позвоночником или образование «замкнутой петли» с резким повышением давления в ней. Резкое торможение за счёт растяжения связок и брыжеек приводит к отрыву ветвей аорты или притоков нижней полой вены. Повреждения при открытой травме обусловлены прямым контактом с ранящим предметом.
Симптомы забрюшинной гематомы неспецифичны и чаще всего определяются травмой забрюшинно расположенных органов и структур, а не самой гематомой. Пациента может беспокоить боль в животе и поясничной области. У пострадавших с переломами костей таза или повреждением крупных сосудов выявляют признаки геморрагического шока. Симптом Джойса (укорочение перкуторного звука в боковых отделах живота, границы которого не меняются при повороте пострадавшего на бок), считающийся типичным для этого поражения, обнаруживают нечасто. Макро- или микрогематурия патогномонична для травмы органов мочевыделения.
Применявшийся ранее диагностический перитонеальный лаваж в связи с большим числом ошибок постепенно уступает место инструментальным методам диагностики (УЗИ, рентгенография, КТ), особенно у пострадавших со стабильной гемодинамикой. Диагностическая видеолапароскопия — инвазивная процедура, требующая наложения пневмоперитонеума, а нередко и искусственной вентиляции лёгких; к тому же она не позволяет визуализировать органы и структуры забрюшинного пространства, поэтому в диагностике забрюшинных гематом её применяют редко.
Клинико-инструментальные признаки продолжающегося внутрибрюшного кровотечения или перитонита — показание к экстренной лапаротомии. В других случаях необходимо проводить интенсивную терапию, клиническое наблюдение, инструментальное обследование.
Забрюшинные гематомы при закрытой травме
Повреждения сосудов брюшной полости и срединные забрюшинные гематомы (зона I)
Срединные гематомы, расположенные выше корня брыжейки поперечной ободочной кишки, иногда являются следствием травмы ветвей брюшной аорты (отрыв поясничных и верхней брыжеечной артерий), поэтому их интраоперационная ревизия обязательна. Доступ к брюшному отделу аорты осуществляют после обеспечения временного гемостаза. Для этого в ряде случаев приходится пережимать брюшную аорту, что осуществляют через отверстие в малом сальнике максимально близко к диафрагме, отводя пищевод влево. Затем мобилизуют все органы брюшной полости и забрюшинного пространства, расположенные слева: ободочную кишку, поджелудочную железу, селезёнку, почку, дно желудка (рис. 53-27).

Рис. 53-27. Мобилизация органов брюшной полости и забрюшинного пространства, позволяющая визуализировать аорту от диафрагмы до бифуркации.
Этот приём обеспечивает полноценный доступ к супраренальному отделу брюшной аорты. При отрыве мелкой ветви аорты оба конца сосуда прошивают и перевязывают. Кровотечение из верхней брыжеечной артерии останавливают наложением сосудистого зажима, после чего повреждённый сосуд можно имплантировать в аорту ниже места разрыва, выполнить шунтирование или, в крайнем случае (при хорошем ретроградном кровотоке и жизнеспособности тонкой и восходящей ободочной кишки), перевязать её. Небольшая забрюшинная гематома в этой зоне может быть единственным проявлением травматического тромбоза почечной артерии. Восстановление функции почки возможно при её реваскуляризации в течение 12 ч после окклюзии.
Причиной срединной забрюшинной гематомы, расположенной выше корня мезоколон, также может быть разрыв левой почечной вены. Ушивание этого разрыва представляет значительные технические трудности, в связи с чем, убедившись в интактности правой почки, выполняют левостороннюю нефрэктомию. Повреждённые мелкие парапанкреатические вены перевязывают.
Отрыв поясничных ветвей аорты и нижней полой вены — самая частая причина срединной забрюшинной гематомы, расположенной ниже корня брыжейки ободочной кишки. Активное кровотечение бывает крайне редко, и всё же в ряде случаев, чтобы обеспечить гемостаз при артериальном кровотечении, ревизию гематомы выполняют из доступа ниже корня брыжейки ободочной кишки. Для обеспечения временного гемостаза аорту пережимают сразу ниже корня мезоколон. Доступ к инфрагепатическому отделу нижней полой вены осуществляют по методу Катель-Браш, для чего мобилизуют правую половину ободочной кишки и двенадцатиперстную кишку с головкой поджелудочной железы по Кохеру (рис. 53-28).

Рис. 53-28. Мобилизация органов брюшной полости и забрюшинного пространства, позволяющая визуализировать нижнюю полую вену от инфрагепатической части до слияния подвздошных вен.
Латеральные забрюшинные гематомы (зона II)
В подавляющем большинстве случаев при закрытой травме повреждается правый надпочечник, который оказывается прижатым массивной правой долей печени к позвоночнику. Повреждения надпочечников не имеют типичной клинической картины, их диагностируют с помощью УЗИ или КТ (рис. 53-29).

Рис. 53-29. Спиральная компьютерная томограмма. Гематома правого надпочечника (белая стрелка) и забрюшинная гематома вокруг.
Даже во время лапаротомии травма надпочечника часто оказывается нераспознанной из-за его расположения глубоко за печенью в поддиафрагмальном пространстве и наличия паранефральной гематомы. Выявленное при инструментальном обследовании повреждение надпочечника служит показанием к консервативной терапии. Паранефральная гематома в области верхнего полюса почки, расположенная более поверхностно, может образоваться за счёт отрыва надпочечниковой вены, впадающей справа непосредственно в нижнюю полую вену. Если предполагают этот механизм, необходима ревизия гематомы. При разрыве надпочечника с продолжающимся кровотечением следует выполнить адреналэктомию. Дефект нижней полой вены ушивают проленовой нитью 5-0 или 6-0.
Наиболее характерный признак повреждения почки — гематурия. Реже у пострадавших выявляют боли в поясничной области и животе, напряжение мышц передней брюшной стенки и поясницы. При наличии гематурии необходима инструментальная оценка степени повреждения почек. Наиболее информативна спиральная КТ (рис. 53-30); меньшей диагностической ценностью обладают экскреторная урография, радиоизотопное исследование почек и УЗИ.

Рис. 53-30. Спиральная компьютерная томограмма при разрыве левой почки и забрюшинной гематоме.
Необходимо помнить, что гематурия может отсутствовать в случае отрыва или тромбоза почечной артерии, при низком АД, отрыве мочеточника. Именно поэтому паранефральная забрюшинная гематома без гематурии при нормальном АД служит показанием к выполнению экскреторной урографии, радиоизотопного исследования почек или спиральной КТ с внутривенным усилением. Отсутствие функционирования почки, по данным перечисленных методов исследования, свидетельствует в пользу повреждения почечной артерии. Открытая травма почки (колото-резаное и огнестрельное ранение низкокинетическим оружием) к возникновению гематурии приводит реже.
Ревизия паранефральной забрюшинной гематомы абсолютно показана при тяжёлом повреждении почки, продолжающемся или рецидивирующем кровотечении (в том числе при гематурии), нарастающей пульсирующей или распространённой забрюшинной гематоме, при открытой травме. Относительными показаниями считают отрыв полюса почки, поступление мочи в забрюшинное пространство с образованием урогематомы, тромбоз почечной артерии при неудачной попытке ангиографического вмешательства. Ревизию паранефральной гематомы производят после выделения почечной артерии у места её отхождения от аорты (рис. 53-31).

Рис. 53-31. Превентивное выделение почечных артерий и вен.
Такой превентивный контроль кровотечения позволяет существенно уменьшить частоту нефрэктомий.
Перед выполнением нефрэктомии нужно убедиться в наличии и адекватном функционировании второй почки. Органосохраняющая операция абсолютно необходима при повреждении единственной почки или недостаточности функций неповреждённой почки, а также при травме обеих почек. Органосохраняющая операция (нефрорафия или резекция полюса почки) состоит из следующих этапов: полного выделения почки, в том числе и в области ворот, удаления нежизнеспособных тканей, прошивания кровоточащих артериальных сосудов, герметичного ушивания собирательной системы, закрытия дефекта паренхимы.
Закрытая травма мочеточников встречается очень редко и крайне трудна для диагностики. Чаще всего диагноз ставят в поздние сроки, когда развивается забрюшинная урогематома или флегмона забрюшинной клетчатки. Повреждение мочеточника можно заподозрить у пострадавшего с травмой поясничной области при наличии боли в ней и в верхних отделах живота, при напряжении мышц передней брюшной стенки и поясницы. Примерно через 24-48 ч появляются клинические и лабораторные симптомы интоксикации. Диагноз ставят на основании рентгеноконтрастных (спиральная КТ с внутривенным контрастным усилением, внутривенная урография, ретроградная пиелография) либо радиоизотопных (сцинтиграфия почек) методов исследования (рис. 53-32, 53-33).

Рис. 53-32. Компьютерная томограмма при правосторонней паранефральной урогематоме (указана стрелками).

Рис. 53-33. Экскреторная урограмма (40 мин). Визуализируется контрастное вещество в расширенной чашечно- лоханочной системе правой почки, в мочевом пузыре (чёрные стрелки) и забрюшинном пространстве (белая стрелка).
Операция, выполняемая в ранние сроки, заключается в ушивании разрыва мочеточника и заведении мочеточникового катетера, который выводят трансуретрально, через нефро-, пиело- или эпицистостому. При невозможности выполнения подобной операции (из-за большого диастаза между проксимальным и дистальным концами мочеточника, при тяжёлом общем состоянии больного, при забрюшинной флегмоне) и сохранённых функциях почки целесообразно хирургическое вмешательство ограничить нефростомией, дренированием забрюшинного пространства и эпицистостомией. Реконструктивную операцию в этом случае выполняют в отдалённые сроки.
Гематомы околоободочной клетчатки
Тазовые гематомы, причиной которых стал перелом костей таза, нередко распространяются кверху, переходя на параколон и заднюю стенку восходящей и нисходящей ободочной кишки. Если хирург уверен в этом и признаки травмы стенки кишки отсутствуют, ревизия такой гематомы не обязательна. Изолированная гематома параколон может быть проявлением травмы ободочной кишки, и её необходимо подвергнуть ревизии.
Тазовые забрюшинные гематомы (зона III), повреждения мочевого пузыря
Закрытые повреждения мочевого пузыря возникают, как правило, при переломе костей переднего полукольца таза. Причиной разрыва мочевого пузыря может быть прямая или косвенная травма: прямой удар в нижнюю половину живота, падение с высоты с ударом в живот, удар по крестцу, в промежность, по ягодицам, падение на ноги и др. Большое значение имеют величина, направление и точка приложения действующей силы, её внезапность. Предрасполагающим фактором возникновения разрыва мочевого пузыря служит переполнение его в момент травмы, так как при этом он поднимается высоко над лоном и как бы становится органом брюшной полости. Различают внебрюшинный и внутрибрюшной разрыв мочевого пузыря.
Клинические проявления закрытого разрыва мочевого пузыря — появившиеся у пострадавшего после травмы болезненные позывы к мочеиспусканию при невозможности самостоятельного опорожнения мочевого пузыря, гематурия, оскольча- тый перелом костей переднего полукольца таза со смещением отломков.
Основным методом, позволяющим не только выявить наличие подобной травмы, но и определить её локализацию и отношение к брюшине, до настоящего времени остаётся цистография с ретроградным введением в мочевой пузырь водорастворимого контрастного вещества. До назначения цистографии обычно производят снимок костей таза, на котором выявляют переломы разной локализации (переломы лонных, седалищных костей, крестца, подвздошных костей, травмы тазобедренного сустава и др.). Кроме того, могут быть выявлены признаки свободной жидкости в брюшной полости на основании расширения и гомогенного затенения одного или двух латеральных каналов на уровне крыльев подвздошных костей. Для выполнения ретроградной цистографии в мочевой пузырь через катетер вводят 250-300 мл рентгеноконтрастного препарата. Прямой признак повреждения стенки органа — затекание контрастного вещества за пределы пузыря. При этом форма пузыря вытянутая, то есть длинник его больше поперечника (рис. 53-34).

Рис. 53-34. Ретроградная цистограмма при внутрибрюшинном разрыве мочевого пузыря (указан стрелкой).
При полном разрыве мочевого пузыря показано оперативное лечение. Только при крайней тяжести состояния пострадавшего операция может быть отложена до его стабилизации. При внутрибрюшинном разрыве мочевого пузыря следует выполнить нижнесрединную лапаротомию, при внебрюшинном разрыве — надлобковый срединный внебрюшинный доступ. Ушивание разрыва осуществляют наложением двухрядного шва (для внутреннего ряда используют рассасывающийся материал). Дренирование осуществляют путём цистостомии или катетеризации мочевого пузыря. Наложение эпицистостомы показано при большом дефекте стенки органа и ненадёжном его ушивании (например, в поздние сроки после травмы и при развившемся воспалении окружающих тканей), переломах позвоночника с нарушением функции тазовых органов, разрывах в области шейки мочевого пузыря, наличии у пострадавшего доброкачественной гиперплазии предстательной железы. В связи с частым развитием орхоэпидидимита и простатита на фоне длительной катетеризации мочевого пузыря наложение эпицистостомы особенно показано мужчинам. Операцию заканчивают дренированием паравезикальной клетчатки. Дренажи выводят через контрапертуры в подвздошных областях или по Буяльскому-Мак-Уортеру.
Переломы костей таза
Если тазовая забрюшинная гематома обнаружена во время лапаротомии (то есть не являлась показанием к ней), её ревизия не показана при выполнении следующих условий:
- гематома вызвана закрытым переломом костей таза;
- во время лапаротомии её размеры не увеличиваются;
- сохранена отчётливая пульсация бедренных артерий;
- до операции исключены разрывы мочевого пузыря и уретры.
При принятии решения о ревизии тазовой забрюшинной гематомы ей должен предшествовать превентивный контроль возможного кровотечения. Для этого тонкую кишку отводят вправо, сигмовидную ободочную — влево. Срединным разрезом выше мыса крестца вскрывают забрюшинное пространство и выделяют дистальную часть брюшного отдела аорты с её бифуркацией. Наружные подвздошные артерии и вены выделяют сразу над пупартовой связкой. Проводят ревизию вышеназванных сосудов. Если кровотечение продолжается, то дальнейшие действия хирурга зависят от его предполагаемого источника. В случае поступления венозной крови из глубины таза можно считать, что его источником служат тазовые венозные сплетения или сами кости таза. В такой ситуации проводят тампонаду таза большими салфетками и стабилизацию переломов (наложение аппарата наружной фиксации). Если складывается впечатление об артериальном характере кровотечения, хирург должен выбрать один из двух вариантов — двустороннее лигирование внутренних подвздошных и нижних надчревных артерий с тампонадой таза или тампонаду таза и немедленную артериографию с эндоваскулярным гемостазом повреждённой артерии. Чаще других повреждаются срамная и запирательная артерии, а также внеорганные ветви внутренней подвздошной артерии.
Забрюшинные гематомы при открытой травме
Все забрюшинные гематомы, выявленные при лапаротомии по поводу открытой травмы, необходимо подвергнуть ревизии с применением способов и методов, описанных ранее. Пренебрежение этим правилом — тактическая ошибка, способная привести к неблагоприятным последствиям.
А.С. Ермолов
Источник

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Введение
Нетравматический разрыв почки, иными словами, спонтанный разрыв почки, в отличие от травматических разрывов встречается гораздо реже и во многих случаях представляет диагностическую сложность [1-3]. В мировой литературе за прошедшие полтора столетия после выделения спонтанного разрыва почки в виде самостоятельной патологии опубликовано свыше 1000 наблюдений самопроизвольного разрыва почки. Вместе с тем сравнительно небольшое количество исследований посвящено изучению механизмов возникновения, диагностике и лечению спонтанного разрыва почки. Основной причиной такой ситуации является редкость возникновения данной патологии. Спонтанный разрыв почки может быть осложнением новообразований почек, гидронефроза, кист почек, наблюдается при узелковом периартериите, остром пиелонефрите, мочекаменной болезни, аневризме артерий почки, гранулематозе Вегенера, инфаркте почки, геморрагической лихорадке с почечным синдромом и т.д. Возможно возникновение спонтанного разрыва почки в ряде предрасполагающих состояний, таких как беременность, роды. В редких случаях спонтанный разрыв почки может возникнуть в неизмененной почке. В свою очередь спонтанный разрыв почки входят в гораздо большее семейство патологических состояний, объединяемых в отечественной и зарубежной литературе под общим названием «спонтанные периренальные кровотечения». Причинами спонтанных периренальных кровотечений могут быть также болезни крови (лейкемия, гемофилия и т.д.), прием антикоагулянтов, разрыв надпочечника, опухоли надпочечника, аневризмы аорты и т.д. [4].
Обзорные работы, обобщающие описанные в литературе случаи с 1933 по 2002 г. [5-8], включают 448 единиц наблюдения. Основными этиологическими причинами возникновения спонтанных периренальных кровотечений являются опухоли, встречающиеся, по данным разных авторов, с частотой от 57 до 63% (из них доброкачественные 24-33% и злокачественные 30-33%). С чуть меньшей частотой возникновения причинами спонтанного разрыва почки служат заболевания сосудов (17-26%, из них узелковый периартериит — 12-13%). Третьей основной причиной являются инфекции (4-10%).
В настоящее время отсутствует единая диагностическая и лечебная тактика для определения спонтанного разрыв почки, тяжести и прогноза данного состояния, несмотря на то, что спонтанный разрыв почки является ургентным состоянием и требует незамедлительных действий. Нередки случаи неправильной диагностики, посмертного установления спонтанного разрыва почки, неоправданной отсрочки хирургического вмешательства. В то же время рост чувствительности таких диагностических методов, как ультразвуковое сканирование, мультиспиральная компьютерная и магнитно-резонансная томография, существенно увеличивает возможности хирурга в плане своевременного и точного установления причины, вызвавшей спонтанный разрыв почки. На основании этих данных в большинстве случаев можно выявить причину, вызвавшую разрыв почки, оценить целесообразность оперативного вмешательства, а также спланировать его объем. Приводим собственное наблюдение, когда на основании комплексного обследования удалось установить диагноз спонтанный разрыв почки и выбрать рациональную тактику лечения.
Клиническое наблюдение
Больная, 46 лет, поступила в Урологическую клинику ММА им. И.М. Сеченова с жалобами на слабость, вялость, быструю утомляемость, боль в поясничной области справа, пальпируемое образование в правой половине живота.
Из анамнеза известно, что 20 дней назад внезапно возникла резкая боль в поясничной области и боковом отделе живота справа, подъем температуры тела до субфебрильных цифр, 5 дней назад появилась тотальная безболевая макрогематурия с бесформенными сгустками. Следует отметить, что в анамнезе отсутствовали прямые или косвенные указания на перенесенную травму, предшествующую физическую нагрузку и какие-либо оперативные вмешательства. Больная консультирована в нашей клинике и госпитализирована для оперативного лечения.
При поступлении состояние удовлетворительное, кожный покров бледный, слегка влажный. Температура тела нормальная на протяжении 4 последних суток. В правом подреберье пальпируется мягкоэластическое объемное образование размером до 110 мм, неподвижное. В анализах крови снижение гемоглобина до 9,3 г/л. В анализах мочи эритроциты покрывают все поле зрения. Цифры артериального давления соответствуют привычным (120/80 мм рт.ст), пульс 80 уд./мин. Со слов больной, показатели гемодинамики с момента начала клинических проявлений оставались стабильными.
При ультразвуковом исследовании в проекции среднего и нижнего сегментов правой почки определяется гиперэхогенное образование до 9 см в диаметре, с четким контуром, целостность которого нарушена. В паранефральной клетчатке вокруг опухоли скопление анэхогенной жидкости в виде гематомы (рис. 1). Левая почка без патологических изменений. Заключение: ультразвуковая картина скорее всего соответствует спонтанному разрыву ангиомиолипомы правой почки.
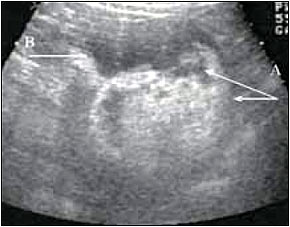
Рис. 1. Ультрасонограмма правой почки:
А — анэхогенная жидкость; В — гиперэхогенное образование.
При мультиспиральной компьютерной томографии правая почка смещена гематомой кпереди и медиально. В среднем и нижнем сегментах почки определяется объемное образование размером 69x82x89 мм с бугристыми контурами, неоднородной структуры, преобладают участки жировой плотности. На фоне жировой ткани определяются участки стромы. В верхних отделах зона высокой плотности (до 73 едН) с неровными контурами размером 50×48 мм — гематома. Капсула образования в нескольких местах четко не прослеживается (разрыв?). При контрастном усилении в периферических отделах определяются мелкие сосуды. Участки стромы в нижних отделах опухоли накапливают контрастный препарат. Паранефральная клетчатка тяжиста, в ней определяются множественные участки уплотнения, ограниченные скопления жидкости, зоны высокой плотности (от 54 до 70 HU). При контрастном усилении плотность этих участков не изменяется. Затеки распространяются кверху до нижнего края печени, книзу вдоль поясничной мышцы до уровня подвздошных сосудов. Сделано заключение, что КТ-картина (рис. 2 а-г) соответствует ангиомиолипоме с кровоизлиянием в новообразование и паранефральную клетчатку.
Рис. 2. Серия компьютерных томограмм.
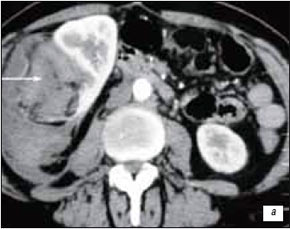
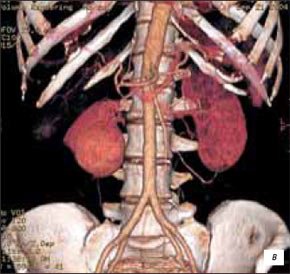
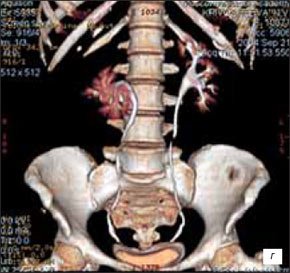
а-г) Ангиомиолипомы (стрелки — кровоизлияние).
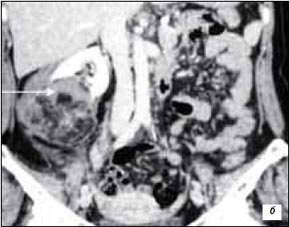
После выполнения мультиспиральной компьютерной томографии (МСКТ) подтверждено, что клиническая картина обусловлена самопроизвольным разрывом вероятнее всего ангиомиолипомы правой почки с кровоизлиянием в ткань новообразования и паранефральную клетчатку с формированием гематомы. Необходимо определить давность кровоизлияния — имеются ли участки свежих кровоизлияний на фоне состоявшегося кровотечения в паранефральную клетчатку, что может определить показания к экстренной операции. При МР-томографии почек правая почка смещена и ротирована кпереди (прилежит к передней брюшной стенке). В среднем и нижнем ее сегментах определяется объемное образование размером 90x60x75 мм, с неоднородным МР-сигналом (характерным для жировой ткани, крови в подострой стадии). МР-сигнал от паранефральной клетчатки резко негомогенно изменен за счет наличия участков с сигналом, характерным для крови в подострой стадии, отечной клетчатки суммарным размером до 90x75x110 мм. Создается впечатление о разрыве почечной капсулы. МР-картина соответствует объемному образованию, вероятнее ангиомиолипоме, правой почки с кровоизлиянием (в подострой стадии) в образование и паранефральную клетчатку (рис. 3).
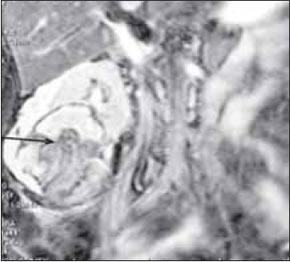
Рис. 3. МР-томограмма (Т2-ВИ). Опухоль нижнего сегмента с распадом и кровоизлиянием в подострой стадии (стрелка).
Полученные данные позволили исключить наличие свежих разрывов и кровоизлияний и отказаться от экстренного проведения операции, что целесообразно с учетом низкого уровня гемоглобина у больной и планирования органосохраняющей операции. Показания к последней обусловлены предположительно доброкачественной структурой новообразования, молодым возрастом пациентки, а также ее настоятельным желанием сохранить почку. С учетом больших размеров новообразования, наличия гематомы в паранефральной клетчатке, распространяющейся до подвздошных сосудов, не исключена вероятность нефрэктомии, проведение которой допустимо, так как функция противоположной почки сохранна. Спустя 3 дня, в течение которых проводилось переливание крови и ее компонентов (уровень гемоглобина составил 13 г/л), выполнена органосохраняющая операция, возможность осуществления которой окончательно установлена интраоперационно (рис. 4 а-г).
Рис. 4. Интраоперационная картина органосохраняющей операции.
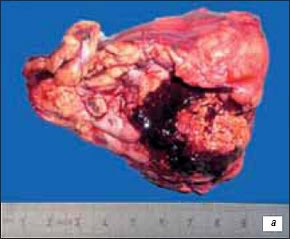
Данное наблюдение еще раз подтверждает, что размеры новообразования не всегда определяют возможность или нереальность осуществления органосохраняющей операции, так как при изучении макропрепарата диаметр опухоли составил 100 мм (рис. 5).
Рис. 5. Макропрепарат опухоли почки.

а) Макропрепарат опухоли правой почки в блоке с паранефральной клетчаткой и гематомой, с фрагментом почечной паренхимы, размером 100×60 мм.
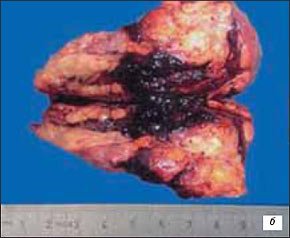
б) На разрезе опухоль желто-коричневого цвета с белесыми перегородками.
При морфологическом исследовании подтверждено, что удаленная опухоль представлена ангиомиолипомой (рис. 6).
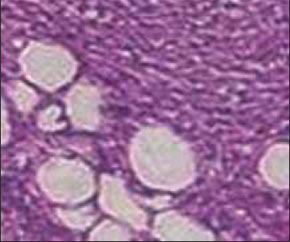
Рис. 6. Микропрепарат опухоли правой почки. Ангиомиолипома. Окраска гематоксилином и эозином x 100
Через полгода после оперативного лечения пациентке выполнена мультиспиральная компьютерная томография. Патологических изменений не выявлено. Зона резекции, паранефральная клетчатка без особенностей (рис. 7).
Рис. 7. Серия компьютерных томограмм.
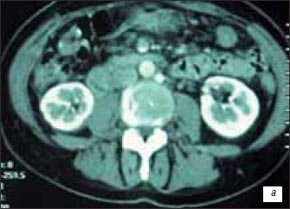
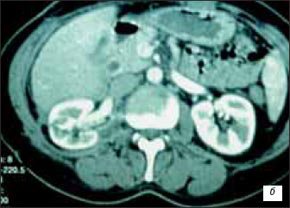
а, б) Через 6 мес после операции.
Обсуждение
До внедрения методов ультразвуковой диагностики приблизительно 25% случаев ангиомиолипомы почки манифестировало внезапным приступом боли в боку или в животе после спонтанного разрыва и последующего периренального кровотечения. В настоящее время выработаны критерии ультразвуковой диагностики ангиомиолипомы до возникновения осложнения и сопутствующей клинической симптоматики. Эхогенность ангиомиолипомы на УЗИ зависит от относительного содержания жировых масс в опухоли. Типичная ангиомиолипома представлена массами, гиперэхогенными по сравнению с остальной почечной паренхимой; в ряде случаев может отмечаться наличие акустической тени или, вдобавок к этому, гипоэхогенный ободок (подкапсульная гематома).
Для правильной и своевременной диагностики спонтанного разрыв почки или заболевания, его вызвавшего, требуется применение современных методов исследований, таких как УЗИ, МСКТ, МРТ. В первую очередь назначаются скрининговые методы — ультразвуковую диагностику, позволяющую быстро и с уверенностью поставить диагноз спонтанный разрыв почки и проводить рациональную тактику лечения. Идентификация жировых элементов в паренхиме почки при МСКТ в большинстве случаев позволяет предположить диагноз ангиомиолипомы, что должно ориентировать на органосохраняющую тактику лечения. С помощью МРТ можно определить давность кровоизлияния, выявить участки свежих кровоизлияний на фоне состоявшегося кровотечения в паранефральную клетчатку, что может определить показания к экстренной операции.
Литература
- Shaw R.E. Spontaneous rupture of the kidney — Br. J. Surg. — 1957. — Vol. 45, p. 68-72.
- Henline R.B. Spontaneous rupture of kidney — J. Am. Med. Ass 1924, Vol. 83, p. 1411.
- Renander A. Another case of spontaneous rupture of renal pelvis — Acta Radiol., 1941. — Vol. 22, p. 422.
- Daskalopulos G., Karyotis I., Heretis I., Anezinis P., Mavromandolakis E., Delakas D. Spontaneous perirenal hemorrhage: a 10-year experience at our institution — Int Urol Nephrol., 2004;36(1):15-9.
- Polkey H.J., Vynalek W.J. Spontaneous notraumatic perirenal and renal hematomas. An experimental and clinical study. Arch. Sur., 1933, 26:196-202.
- Cinman A.C., Farrer J., Kaufman J.J. Spontaneous perinephric hemorrhage in a 65-year-old man — J. Urol. — 1985. — Vol. 133, p. 829-832.
- McDougal W.S., Kursh E.D., Persky L. Spontaneousrupture of the kidney with perirenal hematoma — J. Urol. — 1975. — Vol. 114, p. 181-184.
- Zhang J.Q., Fielding J.R., Zou K.H. Etiology of spontaneous perirenal hemorrhage: a meta-analysis — J. Urol. — 2002. — Vol. 167, p. 1593-1596.

УЗИ аппарат HM70A
Экспертный класс по доступной цене. Монокристальные датчики, полноэкранный режим отображения, эластография, 3D/4D в корпусе ноутбука. Гибкая трансформация в стационарный сканер при наличии тележки.
Источник
