Ожог роговицы от татуажа
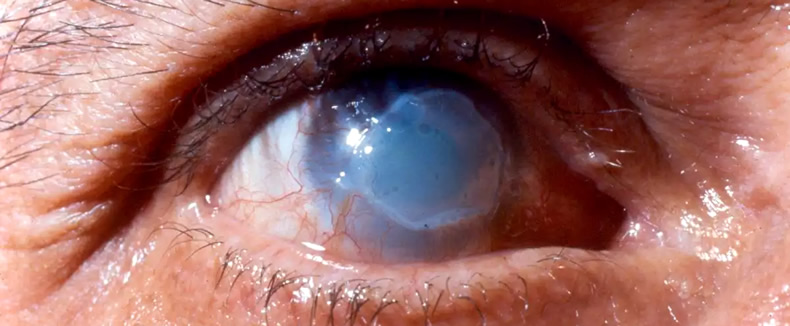
23 Апрель 2011
Татьяна
Просмотров:
6201
Перманентный макияж век: практические аспекты
Работа над перманентным макияжем век начинается с подготовки («отрисовки») эскиза. Необходимо помнить, что ПМ на веках держится очень долго (а если выбран черный пигмент, то и пожизненно). Исчезает он только в области межресничного края, да и то через 3-5 лет. Линии над ресницами и далеко отведенные стрелки, как правило, лишь бледнеют, приобретая серый или синеватый оттенок. С возрастом происходит нависание верхнего века, опускается латеральный угол глаза, поэтому длинная стрелка в лучшем случае прикрывается кожной складкой, в худшем — искривляется.
Прорисовка межресничного края нижнего века зрительно уменьшает глаз. Часто клиентки с маленькими, глубоко посаженными глазами настаивают на прорисовке верхнего и нижнего века черным цветом. Если вам не удается их разубедить, можно предложить такой вариант: межресничный край нижнего века прокрашивается светлым контрастным пигментом, а под ним рисуется тонкая темная линия. Лучше, если это будет не черный, а темный серый, коричневый или зеленый цвета. Это зрительно увеличит глаза и сделает их более яркими.Нежелательно прокрашивать латеральную комиссуру верхнего и нижнего века. Дерма там очень тонкая, нет мышечной прослойки. Сразу под дермой расположены медиальная и латеральная связки век. Здесь пигмент нередко растекается. Эти «растеки» не имеют ничего общего с синяками и самостоятельно с течением времени не рассасываются, но бесследно исчезают после одной обработки Nd:Yag Q-Switched лазером.
Варианты анестезии
Анестезия при перманентном макияже век имеет огромное значение. Только качественное обезболивание дает возможность специалисту выполнить отличную работу.
Для анестезии чаще всего используется крем «Эмла». После нанесения на кожу максимальная выраженность анестезии развивается через час и длится 30 минут. Крем наносят под пищевую пленку не менее чем за 30 минут до начала процедуры.
При использовании препарата в зоне вокруг глаз необходимо соблюдать осторожность: возможно раздражение и повреждение роговицы вследствие потери защитных рефлексов! При попадании его в глаза нужно немедленно промыть их водой или физиологическим раствором.
Препарат «Эмла» имеет кремовую основу. При нанесении на кожу он нагревается, консистенция становится более жидкой, поэтому препарат нередко затекает в глаза – если веки неплотно прикрыты или клиентка вдруг открывает глаза.
Необходимо предупредить клиентку, что после нанесения анестетика глаза открывать нельзя! Нужно попросить ее выключить мобильный телефон, поскольку на звонок глаза могут открыться рефлекторно. Следует объяснить, что если она почувствовала жжение внутри глаза, то должна немедленно вам об этом сообщить. Не оставляйте клиентку с анестезией на веках в кабинете одну!
Итак, при попадании крема «Эмла» в глаза клиент чувствует сильное жжение. Если их не промыть, через 3-5 минут жжение прекратится – это означает, что анестезия начала действовать непосредственно на конъюнктиву и роговицу. Если наблюдается повышенная чувствительность роговицы, ее «потертость» вследствие ношения контактных линз, микротравмы роговицы, то возможно ее повреждение. Оно проявляется следующим образом: после процедуры склеры инъецированы (глаза красные), через 15-30 минут (время, за которое действие анестезии заканчивается) клиентка ощущает болезненность, с трудом может открыть глаза, возникает светобоязнь и слезотечение. Окулист ставит диагноз: химический ожог роговицы.
Лечение должен проводить только специалист-офтальмолог.
Еще одна проблема жидкой консистенции крема «Эмла» — повреждение эскиза.
Существует еще один препарат, используемый для анестезии век, – «M36». Этот гель местного действия используется при проведении любых болезненных косметологических, дерматологических и хирургических процедур.
В его состав входит бензокаин, лидокаин, тетракаин. Бензокаин и тетракаин — анестетики эфирного типа, поэтому «Мезонамб» противопоказан при аллергии на новокаин, также являющийся анестетиком эфирного типа.
Препарат наносят тонким слоем; окклюзия не требуется; экспозиция — 20-40 минут. Хотя производитель называет «Мезонамб» гелем, препарат имеет плотную мазевую консистенцию, — по этой причине он не затекает в глаза, даже если случайно их приоткрыть. Однако и при аппликации «M36» нужно предупредить клиентку, что во время анестезии делать этого не следует. Если препарат попал в глаза, необходимо немедленно их промыть.
«M36» имеет бОльшую, чем «Эмла» концентрацию анестетиков, поэтому обезболивание длится дольше. Еще один плюс препарата – за счет того, что он не превращается на коже в эмульсию, эскиз остается более сохранным. Минус – из-за жирной основы он плохо удаляется с кожи.
Оба препарата для достижения хорошего анестезирующего эффекта необходимо выдержать на веках 30-40 минут.
Еще один вариант анестезии век – инъекционный, когда по переходной складке между подвижным и неподвижным верхним веком проводят внутрикожно инфильтрацию анестетиком (например, ультракаином). Пользуются этим вариантом чаще специалисты с хирургическим образованием, при введении возможны гематомы.
В процессе работы необходимо применять еще и поддерживающую анестезию, обрабатывая раневую поверхность 2-5% раствором лидокаина. У лидокаина есть побочное действие – он сам по себе вызывает отек. Чтобы уменьшить это явление, можно использовать для поддерживающей анестезии препараты с адреналином (эпинефрином). К ним относятся ультракаин, септонест, убистезин, гель Blue Ice.
Часто клиентка жалуется на нестерпимый зуд во время прокрашивания межресничного пространства. Зуд – это видоизмененное чувство боли, которое говорит нам о недостаточной глубине анестезии. Очень хорошо снимает зуд препарат Blue Ice – после его нанесения нужно подождать две минуты и снова продолжить работу. При необходимости его наносят несколько раз. Blue Ice обладает сосудосуживающими свойствами, вследствие чего уменьшается постпроцедурный отек.
Постпроцедурный уход
Важным в работе специалиста является назначение правильного постпроцедурного ухода. Он должен включать противоотечные мероприятия и манипуляции, направленные на восстановление целостности кожных покровов.
Противоотечные мероприятия:
холод на веки на 10-15 минут сразу после процедуры;
мази с кортикостероидами (снимают отек и болезненность);
примочки с чаем, водным раствором хлоргексидина биглюконата при значительном отеке и большой площади повреждения.
В норме постпроцедурный отек может наблюдаться от 2 до 4 суток с тенденцией к уменьшению. При большой площади повреждения (широкие растушевки на все подвижное веко) он может держаться до недели, причем первые 3-4 дня очень выражен: клиентка с трудом может открыть глаза).
Решить проблему помогают примочки. Механизм их действия таков: влажная повязка охлаждает воспаленную кожу за счет испарения жидкости. В результате сужаются сосуды, отек и напряжение кожи уменьшаются.
Примочки делаются следующим образом: марля складывается в 4-6 слоев, смачивается подготовленным раствором комнатной температуры, отжимается и накладывается на веки. Через 5-10 минут все повторяется (марля вновь смачивается тем же раствором, отжимается и накладывается на веки). Общая продолжительность процедуры — 30-90 минут, 1-4 раза в сутки.
Примочки назначаются только первые двое суток, чтобы преждевременно не удалить корочки, под которыми начинается эпителизация, в силу чего они держатся не так плотно.
Источник
Пользователь
Регистрация: 18.03.2011
Адрес: россия
Сообщения: 50
Галерея: 0
Комментарии: 2
Репутация: 26
Ожог роговицы после анестезии.
Привет всем. Вопрос врачам. У нас в студии случилось ЧП. Во время процедуры татуажа век (межресничка) мастер заметила, что зрачки неравномерно расширились. Обезболивание — сустейн и в глаз закапан алкаин. Сразу, как только заметили расширение зрачков (один из них расширен неправильно, в виде овала), промыли каплями для глаз систейн (клиентка жаловалась, что размыто видит). Закончили процедуру, клиентка в студии была еще 30 минут, зрачки были расширены полностью, во всю радужку, клиентка попила чай с шоколадкой, так как почувствовала слабость, потом сказала, что ей лучше, и даже прочитала рекомендации, напечатанные петитом, отказалась от скорой и от посещения врача (мы предлагали) и ушла своими ногами. Утром узнала, что она обратилась в травму глазную и утром легла в стационар (ей поставили диагноз — химический ожог роговицы 2-й,3-й степени). Врач говорит, что ожег идет только по глазной щели, то есть под веком и в глубине все в порядке. Я в шоке, стоп-машины всем процедурам на веках. Я в мандраже весь день, не знаю, что это могло быть. Еще использовали хлоргексидин на воде. Что могло вызвать эту реакцию? У кого-нибудь были такие проблемы?
Последний раз редактировалось Эллочка, 19.01.2013 в 05:32.
Новичок
Регистрация: 06.02.2013
Адрес: Краснодар
Сообщения: 12
Галерея: 0
Комментарии: 0
Репутация: 10
Ответ: Ожог роговицы после анестезии.
Здравствуйте. Я новичок, поэтому извините,если не туда написала. Сама врач. 4 месяца назад делал мне перманент (стрелки) тоже врач, однако получила эрозии (ожог?) роговиц обеих глаз. Вроде без рубцов зажило (тьфу-тьфу-тьфу), теперь меня мучает несколько вопросов:
1. анестезия — ЭМЛА. В вашей практике было такое с этой мазью? Если честно, во время процедуры я чувствовала, что мазь затекла в конъюнктивальный мешок (в ней кристаллы какие-то, как песок). Я еще спросила, есть ли там кисталлы, мастер ответил что есть, и продолжил работать. Не поняли друг друга. После процедуры — зрачки величиной с радужку, ничего не вижу, когда отошла анестезия , то ощущение стекол в глазах. Если это реакция на анестетик, то черт с ним, а если на саму краску, то я ней в коже хожу, и по законам нашим алерген надо убрать из организма. А как тут его уберешь-то? Окулисты вообще запретили к лазеру подходить, не говоря уже о химическом удалении.
2. Зажило без рубцов, тьфу-тьфу-тьфу. Однако, развился жуткий синдром «сухого глаза». Тут я занервничала, так как сейчас концепция сухого глаза — аутоиммунная. Это совсем нехорошо. Как часто вы видели сухой глаз после перманента?
3. Предварительно пробу с краской на интактной коже не делали. Производителя не знаю, сказал мастер, что на основе оксида железа. И (о ужас, ездит за ними в Шанхай. Это катастрофа, да?) Имеет ли смысл делать ее сейчас, чтобы узнать, есть ли аллергия? Я спрашиваю потому что мне не очень нравится вид татуажа. Вроде стрелки не плотные, не так чтобы возвышались над поверхностью кожи. Окружающие говорят, что веки не красные, не отечные, но что-то мне не нравится. Нельзя ли кому-нибудь прислать фото на оценку. Меня волнует, не образовались ли гранулемы под стрелками.
4. Как-нибудь можно предсказать, когда этот ужас сойдет с моих глаз?
Об эстетике говорить не приходится.
5. За всей этой канителью с роговицей, я не поняла сошла ли вообще корочка? Может такое быть, что она не сошла и что это значит? Спасибо заранее сочувствующим, которые ответят.
P.S. Я напуганная до нельзя, поэтому если можно утешьте.
Источник
У врачей есть такое понятие — закон парных случаев. Неясно только в каком масштабе он действует. Обязательно ли у одного врача, или в одну смену, или вообще надо считать по планете…
Вот такой парный случай на днях зафиксирован в области осложнений при перманентном макияже. Из Казахстана пришла новость об ожоге роговицы у клиентки, которая делала перманентный макияж век. Девушка потеряла зрение на один глаз, резко ухудшилось зрение в другом.
Специалиста, который делал процедуру пришлось разыскивать через правоохранительные органы. Из салона красоты она исчезла, как только узнала об осложнении у пациентки.
Второй случай произошел в Ярославле, где мастер перманентного макияжа перед процедурой нанесла на веки анестетик Dr.Numb и пациентка получала ожог роговицы.
Сотрудники косметической выставки Cosmo-Expo обращают внимание, что в рекламных текстах Dr.Numb позиционируется как местный анестетик, то есть, по сути лекарство, как допустим и «Эмла», зарегистрированная как лекарственный препарат, а в сопроводительных документах Dr.Numb — это «косметический крем по уходу за кожей» и о его обезболивающих свойствах ничего не сказано.
Между тем препарат распространяется через страничку ВКонтакте, где разные люди под аватарками рекламируют его чудодейственные обезболивающие свойства, например, говорят, что намазанные кремом клиент уснул и храпел два часа, пока ему делали тату на ребрах!
Еще интересный момент — страница ВКонтакте утверждает, что правильный крем по 30 миллиграм, а по десять — паленый. И еще при сравнении с «Эмлой» приводит как преимущество Dr.Numbа то, что в нем нет лидокаина! При этом на фото упаковки препарата которая расположена над текстом четко написано Lidocaine cream — 5%. topical anesthetic (то есть — актуальное анестезирующее средство и с лидокаином).
Кстати, на англоязычных сайтах, где крем предлагается как средство для обезболивания при пирсинге, тату, эпиляции, упаковка выглядит несколько иначе.
Зато в России больше фантазии по поводу состава, например доктор из Дагестана (по совместительству продавец крема) сообщает, что в его состав входят: антисептики (именно так во множественном числе!), гиалуроновая кислота и ДМАЕ ( а куда же без него, без ДМАЕ сейчас и зубной порошок выпускать неприлично!).
Вопрос, зарегистрирован ли Dr.Numbв России как лекарственное средство, честно отвечаем — нет! Он преподносится как «сертифицированный продукт Министерства Здравоохранения Канады и зарегистрированный товарный знак в США». Это практически автоматический перевод с сайта канадской компании, которая его выпускает. И, кстати, да — в тюбиках по 30 мл.
Вот как презентация продукта выглядит на его сайте:
Dr. Numb Topical Numbing Cream is a Certified Product by Health Canada
and United States FDA. Dr. Numb Is a Trademarked product
so you can be sure of our products safety and quality.
Но впрочем, искать подтверждения препарату на заграничных сайтах — пустое занятие. если и вашей клинике произойдет ожог роговицы, никто не будет взахлеб читать страницы ВКонтакте или на Amazon и E-bay, а спросят, на каком основании врач использовал незарегистрированное в России средства для обезболивания.
09.07.2013
Лето, пора обучать администраторов!
Обновлен наш дистанционный курс обучения администратора салона красоты, теперь помимо подробного описания того, что и как фронт-менеджер должен делать от рассвета до заката (включая искусство продаж), добавлены готовые скрипты телефонных разговоров с клиентами
Подробнее …
Источник
Ожог глаза — это травма или острое повреждение отдельного участка зрительного аппарата (слизистая или сосудистая оболочка, глазное яблоко, конъюнктива, хрусталик, сетчатка, кожа век) агрессивными веществами.
До 90% информации извне человек получает благодаря зрению. Травмы (физическая, химическая, термическая) приводит к снижению остроты аппарата, развитию осложнений вплоть до наступления полной слепоты. По статистике, на долю ожогов глаз приходится 10% из числа всех известных травм. Лидируют химические (75-80%), бытовые и термические травмы составляют 40%.
В быту вызвать травму глаза могут на первый взгляд безобидные предметы домашнего обихода: перекись водорода, уксус, спирт, сигарета, известь, острый перец при неосторожном, неправильном использовании. В случае несоблюдения мер безопасности нередко люди получают ожоги на производстве горячим паром, брызгами металла, раскаленными искорками от сварки.
Симптомы при ожоге полностью зависят от степени повреждения, временного промежутка с момента нанесения травмы. Однако, особенность ожогового повреждения – моментальное покраснение, припухлость век и кожных покровов. Постепенно отекает слизистая, мутнеет роговая оболочка, повышается или падает внутриглазное давление, уменьшается поле зрения. Если первая (легкая) степень травмы у пациентов не нуждается в доврачебной помощи и особом лечении, а незначительная гиперемия и отечность роговой оболочки проходят самостоятельно. При 3 степени же ожоговой стадии склеры глаз, хрящи и веки начинают некротировать, кожа покрывается волдырями. На 4 степени при глубоком повреждении роговая оболочка становится схожей с фарфоровой пластиной. Если бездействовать и не начинать лечение в срочном порядке, то осложнения (увеит, катаракта, вторичная глаукома) неминуемы.
Справка! Не всегда сразу же после травмы можно определить степень ожога. Чаще всего в первые минуты пациенты испытывают шоковое состояние, не чувствуют боли. Между тем ожог быстро расплывается, поражает большие площади глаза, особенно если вызван химическими элементами. В случае повреждения сосудистой оболочки глаза или сетчатки лазерными, инфракрасными лучами симптомы на начальном этапе могут вовсе отсутствовать. Независимо от вида и сложности травмы больного нужно в срочном порядке доставить в травмпункт. Прогнозы зависят не только от степени ожога, но и объема, скорости своевременно оказанной медицинской помощи.
В международной классификации болезней МКБ–10 ожог глаз имеет коды:
T26.0 Термический ожог века и окологлазничной области
T26.1 Термический ожог роговицы и конъюнктивального мешка
T26.2 Термический ожог, ведущий к разрыву и разрушению глазного яблока
T26.3 Термический ожог других частей глаза и его придаточного аппарата
T26.4 Термический ожог глаза и его придаточного аппарата неуточненной локализации
T26.5 Химический ожог века и окологлазничной области
T26.6 Химический ожог роговицы и конъюнктивального мешка
T26.7 Химический ожог, ведущий к разрыву и разрушению глазного яблока
T26.8 Химический ожог других частей глаза и его придаточного аппарата
T26.9 Химический ожог глаза и его придаточного аппарата неуточненной локализации
Классификация ожогов глаз
С учетом этиологии ожоговые повреждения офтальмологи разделяют на:
- термические (кипяток, пламя, пар);
- химические (известь, кислоты, щелочи);
- лучевые (ультрафиолет, ионизирующее облучение, инфракрасные лучи);
- комбинированные, вызванные сразу несколькими вредными факторами.
В зависимости от места локализации поражению подлежит:
- роговица;
- конъюнктивальный мешок;
- веки;
- окологлазничная область;
- глазное яблоко;
- придаточный аппарат.
С учётом патоморфологических изменений травму разделяют на 4 стадии:
1 острая стадия с длительностью в 1,5-2 дня, при которой стремительно развивается гидратация и некробиоз тканей, набухает роговица, начинает распадаться и диссоциировать белково-полисахаридный комплекс.
2 стадия в промежутке до 2-18 суток с момента ожогового поражения вызывает трофические расстройства глаза, набухание роговицы.
3 стадия с продолжительностью процесса в 2-3 месяца приводит к гипоксии тканей, неоваскуляризации роговицы, нарушению трофики глаза.
4 стадия (самая тяжелая) с длительностью от года до нескольких лет может усиливать синтез коллагеновых белков клетками роговицы, запускать процесс рубцевания.
В зависимости от глубины повреждения тканей выделяют 4 ожоговых степени:
Первая степень – незначительная в виде гиперемии конъюнктивы, поверхностной эрозии роговицы. Бесследно проходит спустя несколько дней.
Вторая степень (средней тяжести), вызывающая повреждение поверхностных слоев кожи век и строму роговицы, покрытие кожи век ожоговыми пузырьками, легкое помутнение роговой оболочки.
Третья степень с приобретением серовато-белого струпа и матовой поверхности конъюнктивы (роговицы) глаза, поражением тканей хряща и склер век. Возможно развитие катаракты, иридоциклита. Хотя поражение ожогом поверхности глазного яблока не превышает 50%.
Четвертая степень в сопровождении с обугливанием, некрозом склеры и конъюнктивы глаз. Роговица повреждена до глубинных слоев, поверхность напоминает фарфорово-белую непрозрачную пластину. При отсутствии экстренного лечения может произойти перфорация роговицы, развитие катаракты, вторичной глаукомы, увеита.
Заметка! Прогноз при ожоге будет полностью зависеть от концентрации попавшего в глаза элемента, стадии и степени поражения, скорости оказания первой помощи.
Химический ожог глаза
Химический ожог глаз – разновидность, при которой в глаза попадают химические реагенты (щелочь, спирт, кислота). Поражение – серьёзное. Степень определяется на основании консистенции, концентрации попавшего реагента на конъюнктиву, роговицу глаза.
Химическое повреждение глаза является экстренной ситуацией в офтальмологии. Щелочи и кислоты вызывают резкое разъедание, раздражение глаз вплоть до снижения остроты зрения, наступления инвалидности у человека. Степень тяжести устанавливается с учётом разновидности, объема, температуры попавшего химического вещества. Наиболее тяжело переживают подобные ожоги дети и пожилые люди. Прогноз будет полностью зависеть от своевременно проведенного лечения.
Химическая кислота — ядовитое вещество. Химический ожог глаза провоцирует свертываемость, коагуляцию белка глазного яблока с последующим покрытием своеобразной корочкой для препятствия более глубокому проникновению вглубь тканей органа.
Ожог глаза кислотой не считается особо опасной травмой, хотя и приводит к некрозу, обильному слезотечению на поврежденном участке. Если попадают в глаза высококонцентрированные кислоты (серная, азотная, фтористоводородная) то без труда проникают в глубокие слои тканей, вызывая более тяжелые последствия.
Щелочи полностью растворяют белок при попадании в глаза, не образуя корочки, способной задержать вещество, предотвратить глубокое проникновение.
Ожог щелочью – опасная разновидность, приводящая к:
- поражению внешних и внутренних элементов глазного яблока, нервных окончаний;
- разрушению клеток слизистой оболочки;
- образованию влажного некроза;
- помутнению роговицы;
- повышению внутриглазного давления.
Обычно в первые минуты пострадавший не чувствует боль, не осознает серьезность ситуации до конца. Отсчет времени при химическом ожоге щелочью может идти на минуты, привести к необратимым последствиям. Если раствор проникнет в глубокие ткани, то удалить будет практически невозможно. Ядовитое вещество быстро растекается. При непринятии срочных мер воздействия может вызвать потерю зрению, слепоту.
Ожог глаз сваркой
Ожог глаз сваркой — лучевое повреждение инфракрасными, ультрафиолетовыми лучами сетчатки глаза, которые вызывают электроофтальмию. В группу риска входят электросварщики, неправильно обращаясь с оборудованием, не соблюдая технику безопасности.
Особенность ожога глаза сваркой – отсроченное вредное воздействие лишь спустя несколько дней, когда начинает резко падать зрение, появляться светобоязнь, боль в глазах и слезотечение. Ожог сетчатки глаза также можно получить от воздействия ультрафиолетовой лампы или яркого солнца.
Лучевое поражение глаза требует оказания немедленной доврачебной помощи. Если пострадавший не может самостоятельно, то нужно помочь ввести медикаменты, заложить в конъюктивальный мешок:
- кортикостероиды (гидрокортизоновая мазь, Дексаметазон);
- антибактериальные препараты (Флоксал, Левомицетин, Окомистин);
- обезболивающие капли (Инокаин).
Далее – посодействовать отправке в ближайшую мед. клинику.
Ожог роговицы глаза
Роговица — важная структурная передней части глаза, необходимая для урегулирования зрительной функции. Ожог роговицы глаза приводит к частичной или полной утрате зрения в 45% случаев. Чаще всего страдает роговица по причине воздействия высоких температур (пламя, кипяток, пар, ионизирующее излучение), или агрессивных элементов (известь, кислота, щелочь, каустическая сода, едкий калий, этиловый спирт, аммиак, гашеная известь).
Ожоги роговицы глаз, вызванные химическими веществами являются наиболее тяжелыми, быстро распространяются за пределы контактируемой зоны с агрессивным агентом, поражая большие площади. Степени можно установить только спустя 2-3-е суток с момента получения травмы. Однако, мгновенно ткани подлежат ферментативной деструкции, развивается колликвационный некроз.
Реже, но повреждение глаз может быть вызвано кислотой (лимонная, соляная азотная, борная, уксусная, серная), провоцируя формирование струпа, распад на молекулы. Опасен щелочной ожог, быстро проникающий в глубокие структуры глаза, разрушая их до основания.
Стоит знать! Вызвать химический ожог может бытовая химия, инсектициды, ядовитые растения, лаки-краски, гербициды, ушные капли, спиртовая настойка при закапывании в глаза. Термические повреждения пламенем, кипятком, зажигательными смесями уже при T +45гр приводят к формированию струпа на поврежденном участке, становятся опасными для роговицы.
Лучевые ожоги инфракрасными и ультрафиолетовыми лучами, ионизирующим излучением могут наблюдаться при контактах с лазерными устройствами и могут вызвать электроофтальмию. Происходит поражение переднего отдела глазного яблока или сетчатки с дистрофическими изменениями впоследствии.
Основные симптомы при ожоге роговицы:
- светобоязнь;
- непроизвольное сокращение круговых мышц;
- слезотечение;
- рези, боли, присутствие инородного тела в глазу;
- отечность;
- покраснение век;
- головокружение;
- головная боль;
- затуманивание зрения;
- снижение остроты.
Заметка! Не всегда симптомы проявляются сразу. Так при ожоге солнцем, ультрафиолетовой лампой начинают проявляться лишь спустя 10-12 часов.
Стадии ожога роговицы:
Первая степень с проявлением набухания роговицы, распада белков, некроза тканей.
Вторая степень с продолжительностью в 2-18 суток, приводящая к трофическим расстройствам, набуханию роговицы.
Третья степень с прорастанием поражения в кровеносные сосуды и стромы роговицы, гипоксией глазных тканей.
Четвертая степень с продолжительностью от 6 месяцев до нескольких лет — к формированию рубцов, спаек, дистрофических изменений.
Первая помощь при ожоге роговицы:
- промыть конъюнктивальную полость физраствором, чистой водой, итак до 0,6 часа подряд, при химическом ожоге — 10-15 минут;
- выпить обезболивающее средство;
- наложить сухую повязку, обратиться к офтальмологу.
Первая помощь при термическом ожоге глаза:
- перевести пострадавшего в темное помещение;
- закапать капли с анестетиком;
- приложить компресс на 10-15 минут, асептическую повязку при ожогах сваркой.
Главное, оказать первую помощь не позднее 5 минут с момента получения травмы.
Что категорически нельзя делать:
- тереть лицо и глаза руками, грубой салфеткой;
- прикладывать горячие компрессы к пораженным участкам;
- промывать глаза водопроводной неочищенной, речной водой;
- закапывать на слизистую оболочку раздражающие средства (Альбуцид).
Ожог роговицы глаза считается опасной травмой, чреватой осложнениями: перфорация, эрозия, глаукома, катаракта, конъюнктивит, рубцевание кожи на веках. Прогноз напрямую зависит от глубины повреждения тканей, быстроте и правильности проводимых первичных действий. Даже после проведения лечения пациенты остаются под наблюдением у офтальмолога еще до 1 года.
Термический ожог глаза
Термический ожог глаза — повреждение (роговица, слизистая оболочка, кожа век) предметом низкой или высокой температуры (огонь, сжиженный газ, лед, пар, горячая жидкость). Чаще всего поражению подлежат передние отделы глаз.
Различают 4 степени термического ожога глаз. 1-2-ая характеризуются образованием пузырьков на слизистой глаза, покраснением кожи век.
Прогноз – благоприятный, если:
- своевременно промыть глаза струей воды;
- удалить частицы травмирующего вещества;
- наложить асептическую повязку.
При 3 степени начинает мутнеть роговица, приобретая оттенок матового фарфора, некротируют глубокие ткани кожи век. При 4 степени уже обугливаются ткани и пациентам не избежать долгого времяпрепровождения в больнице. Последствия – печальные. Если начнут формирование рубцовые изменения в тканях, то может начать развитие глаукома, катаракта, синдром сухого глаза.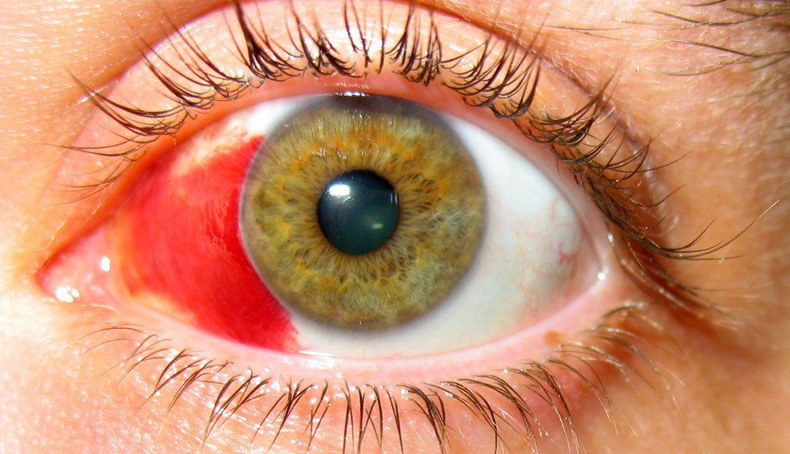
Лечение ожогов глаз
Лечение ожогов глаз любого типа стоит проводить только под наблюдением квалифицированного офтальмолога, к которому и нужно обратиться при травме зрительного органа, независимо от того: оказывалась или нет ранее неотложная доврачебная помощь. Врач проведет диагностические процедуры, далее назначит капли при ожоге глаз либо другие методы лечения.
Основные группы препаратов:
- противовоспалительные капли (Дексапос, Дексаметазон);
- мази и капли с антибактериальным эффектом (Левомицетин, Тетрациклин);
- глюкокортикостероиды (Бетаметазон, Макситрол);
- регенерирующий диализат (Декспантенол);
- гипотензивные средства (Дорзоламид);
- заменители слезной жидкости;
- препараты нпвс;
- парабульбарные инъекции (Метилэтилпиридинол).
Лечение проводится исключительно в стационарных условиях. В дополнение к медикаментам возможно проведение инстилляций препаратами (Скополамин, Атропин) для снятия боли, предотвращения образования спаек.
Дополнительно пациентам при ожогах показан массаж век, физиотерапия. В тяжелых случаях проводится операция. Если передняя камера глаза поражена химическими реагентами, то после удаления проникших компонентов врачами проводится парацентеза роговицы. В случае создавшейся угрозы утраты глаза – витрэктомия, кератопластика, некрэктомия роговицы и конъюнктивы, пластика конъюнктивальной полости.
При отсроченном ожоге и образовании рубцов на роговице возможно проведение сквозной кератопластики, а при развитии вторичной глаукомы — антиглаукоматозной операции.
Справка! Для регенерации роговицы глаза хорошо помогает Декспантенол (глазные капли), диализат из крови молочных телят, глюкокортикоиды.
При химических, термических ожогах разработкой специального лечения занимается врач. Нельзя решать проблему самостоятельно в домашних условиях и лечить ожог глаза народными средствами во избежание усугубления ситуации. Допустимо в качестве оказания первой помощи, для снятия неприятных симптомов при поражении, вызванном сваркой или бактерицидной лампой, приложить примочку из отвара ромашки, крепкой чайной заварки. Однако, в любом случае нужно обратиться к офтальмологу за консультацией.
Врачи считают, что 90% случаев ожога глаза можно избежать, если соблюдать технику безопасности на производстве, использовать защитные очки при работе с легковоспламеняющимися химическими компонентами и светофильтрами. Если же ожогового поражения избежать не удалось, то последствия будут полностью зависеть от глубины, степени тяжести повреждения тканей, стадии патологии.
Если при 1-2 степени ожоги проходят бесследно спустя определенный период времени, то на 3-4 степени высока вероятность формирования рубцовых изменений в тканях, снижения прозрачности роговицы, возникновения катаракты, глаукомы, синдрома сухого глаза. Самые опасные — лучевые и химические ожоги, приводящие к необратимым последствиям: повреждение клеток сетчатки, слепота, атрофия глазного яблока, образование бельма, заращение конъюнктивальной полости.
Первая помощь при ожоге глаз
Независимо от причины, вызвавшей ожог глаза, пострадавшему рекомендуется в срочном порядке обратиться в травмпункт для оказания качественной помощи.
Если нет возможности вызвать скорую помощь или посетить офтальмолога, то главное – устранить повреждающий фактор (излучение, высокая температура, химическое вещество), не допустить развития осложнений, присоединения к ожогу вторичной инфекции.
Первые действия при термическом ожоге:
- оттянуть нижнее веко, заложить мазь (Флоксан) или закапать капли с антибактериальным эффектом (Альбуцид, Сульфацил-натрия, Левомицетин);
- наложить стерильную повязку на глаза;
- доставить пострадавшего в медучреждение.
В случае поражения химическим веществом:
- промыть глаз физраствором, чистой водой или перманганатом калия, раствором соды (если произошло поражение кислотой);
- промыть борным, уксусным раствором в случае воздействии щелочи на роговую оболочку;
- аккуратно извлечь инородное тело с роговицы, конъюнктивы при механической травме;
- наложить стерильную повязку;
- вызвать карету скорой помощи для отправки в больницу.
Справка! Оптимальная температура проточной воды для промывания глаз +17 +18 градусов. При термическом ожоге стоит закапать глазные капли или наложить повязку с антисептиком.
Источник
