Ожог пищевода при эзофагите

Ожог пищевода – повреждение тканей пищевода, возникшее в результате непосредственного воздействия на них агрессивных химических, термических или лучевых агентов. Первыми признаками ожога являются сильная жгущая боль во рту, за грудиной, в эпигастрии; гиперсаливация, рвота, отек губ. В дальнейшем преобладает клиника интоксикации, шока, непроходимости пищевода. В диагностике ведущее значение имеет анамнез заболевания; после выхода из острой фазы проводят эзофагогастроскопию, рентгенографию пищевода. Неотложная терапия заключается в нейтрализации химического агента, обезболивании, противошоковых и дезинтоксикационных мероприятиях. В стадии рубцевания проводят оперативное лечение.
Общие сведения
Ожог пищевода – тяжелое повреждение стенок пищевода, чаще связанное со случайным или специальным проглатыванием агрессивных жидкостей. Примерно 70% пациентов с ожоговыми повреждениями пищевода – дети. Прием едких щелочей и кислот детьми происходит преимущественно непреднамеренно – из-за привычки все пробовать, по ошибке, при неправильном хранении агрессивных химических растворов (в емкостях из-под напитков и пищевых продуктов). У взрослых людей ожоги пищевода в 55% случаев происходят при случайном приеме кислот и щелочей вместо напитков либо лекарства (бытовая травма) и в 45% — с целью суицида. Подавляющее большинство ожогов пищевода обусловлены химическими веществами, радиационные и термические повреждения встречаются крайне редко. В прежние годы наиболее весомой причиной химического ожога был прием растворов каустической соды или марганцовки. На сегодняшний день 70% ожоговых повреждений пищевода вызываются уксусной эссенцией.
Ожог пищевода
Причины ожога пищевода
Наиболее частая разновидность повреждений пищевода — химические ожоги. Ожог пищевода может вызываться концентрированной кислотой (уксусная, соляная, серная), щелочью (каустическая сода, едкий натр, гидроокись натрия), другими веществами (этил, фенол, йод, нашатырь, лизол, клей силикатный, ацетон, марганцовка, растворы электролитов, перекись водорода и др.). Причины приема агрессивных химических веществ могут быть самые разнообразные.
Подавляющее большинство пациентов с ожогами пищевода составляют дети от года до десяти лет. Повышенный травматизм детей этого возрастного диапазона объясняется их природной любознательностью и рассеянностью. Большое значение имеет и бытовая невнимательность родителей, когда едкие вещества хранятся в немаркированной таре или емкостях из-под напитков. Среди взрослых химическое повреждение пищевода примерно в половине случаев может быть обусловлено случайностью (прием суррогатов алкоголя, едких веществ в состоянии алкогольного опьянения или по невнимательности), остальные случаи обычно связаны с попыткой суицида. Прием агрессивных растворов с суицидальной целью более характерен для женщин. Термические и лучевые ожоги пищевода встречаются крайне редко.
Едкие вещества при попадании на слизистую оболочку ротовой полости, глотки, пищевода и желудка вызывают повреждение эпителия, а при прогрессировании процесса – более глубоких тканей. Обычно кислоты вызывают более выраженный ожог пищевода, а щелочи – желудка. Связано это с устойчивостью слизистой оболочки желудка к кислой среде. Для ожогов пищевода щелочами характерно более тяжелое течение и глубокие повреждения, такие ожоги часто сопровождаются разрывом пищевода, медиастинитом, гнойными осложнениями, желудочным кровотечением.
По глубине распространения патологического процесса выделяют ожог пищевода первой степени (затрагивает только эпителий), второй степени (поражает мышечный слой включительно) и третьей степени (патологические изменения охватывают окружающую пищевод клетчатку и соседние органы). Чем глубже распространяется ожог пищевода, тем больше токсических продуктов распада тканей попадает в кровь. Выраженная интоксикация может приводить к повреждению сердца, головного мозга, почек и печени. Сочетание болевого шока, интоксикации и полиорганной недостаточности при глубоких ожогах пищевода ведет к летальному исходу в первые двое-трое суток.
Симптомы ожога пищевода
При ожоге пищевода беспокоят как местные, так и общие симптомы. Агрессивный раствор, попадая на эпителий пищевода, вызывает значительное повреждение тканей и нервных окончаний, которых в пищеводе огромное количество. Из-за этого возникает сильная боль по ходу распространения ожога: в ротовой полости, горле, за грудиной и в эпигастрии (повреждающий агент попадает из пищевода в желудок, вызывая химический гастрит). Тяжелое повреждение тканей (коррозионный эзофагит) приводит к их отеку: сначала начинают отекать губы и язык, затем процесс распространяется на глотку и пищевод. Из-за отека гортани появляется одышка, а повреждение голосовых связок приводит к осиплости голоса. В пищеводе наибольшие патологические изменения формируются в местах физиологических сужений. Сначала это приводит к дисфагии (нарушению глотания), в последующем развивается рвота. В рвотных массах можно заметить сгустки крови и фрагменты слизистой оболочки пищеварительной трубки. Ожог пищевода 3-й степени может привести к тяжелым нарушениям дыхания, профузному кровотечению, формированию пищеводно-бронхиальных свищей.
Общие признаки ожога пищевода обусловлены всасыванием токсичных продуктов распада тканей, болевым синдромом. Глубокие ожоги сопровождаются массивным некрозом тканей и выраженной интоксикацией, болевым шоком. Продукты распада повреждают клетки сердца, мозга, почек и печени. Полиорганная недостаточность и интоксикация проявляются сильной слабостью, тошнотой, лихорадкой, нарушениями сознания и сердечной деятельности. Тяжесть общих проявлений зависит от того, какое именно химическое вещество было выпито, от его объема и концентрации.
Если состояние пациента стабилизируется, то через несколько дней после получения ожога пищевода отек уменьшается, начинается заживление тканей путем грануляции и рубцевания. В начале заболевания (острый период) из-за боли и отека пациенты отказываются от пищи и воды. Вместе с появлением грануляций начинается подострый период, в котором наступает так называемая «ложная ремиссия» — страх приема пищи постепенно уходит, глотать становится легче. Однако явления дисфагии снова возвращаются в связи с появлением рубцовых стриктур в хроническом периоде ожога пищевода. Согласно клиническим исследованиям в области гастроэнтерологии, рубцовые стриктуры той или иной степени формируются у всех пациентов с ожогом пищевода в течение двух месяцев от начала заболевания. Этот процесс сопровождается прогрессирующей дисфагией, гиперсаливацией, рвотой, алиментарной дистрофией. Если коррекция ожоговых рубцов не проведена в срок и должным образом, стойкие рубцы со стенозом или непроходимостью пищевода развиваются у 70% пациентов.
Диагностика ожога пищевода
Диагноз ожога пищевода обычно устанавливается еще до проведения дополнительных исследований, на основании анамнеза заболевания. Консультация гастроэнтеролога и хирурга нужны для выяснения механизма получения ожога; типа (кислота или щелочь), количества и концентрации химического агента. Учитывая тяжесть повреждения пищевода при ожоге, опасность перфорации его стенки, инвазивные методики диагностики в первые трое суток после получения травмы не применяются.
После стабилизации общего состояния возможно проведение рентгенографии пищевода. В острой фазе ожога на рентгенограмме отмечается утолщение складок слизистой оболочки, данные за гиперкинезию пищевода. Консультация врача-эндоскописта в остром периоде более информативна: во время эзофагогастроскопии визуализируется гиперемия и отек эпителия, изъязвления и эрозии пищевода, налеты. В подострой фазе рентгенография пищевода выявляет стриктуры, расширение пищевода над стенозированным участком, умеренный эзофагит. Эндоскопическое исследование в подостром периоде позволяет обнаружить некротический струп, определить границы поражения, визуализировать грануляции и формирующиеся рубцы. В хронической стадии процесса можно выявить разнообразные виды рубцовых изменений: клапанные, в виде колец, трубчатые и др. Изредка рубцы пищевода могут малигнизироваться.
Лечение ожога пищевода
Первая помощь при ожоге пищевода может оказываться на догоспитальном этапе либо в отделениях хирургии и реанимации. Сразу после получения ожога пищевода следует промыть полость рта большим количеством чистой воды комнатной температуры, выпить два стакана молока. Вызывать рвоту для удаления химического агента из желудка не рекомендуется, так как это может привести к разрыву пищевода.
После поступления в стационар производится постановка желудочного зонда, обильно орошенного маслом. Перед постановкой зонда осуществляется местная анестезия слизистой рта и глотки. Через зонд удаляется содержимое желудка и производится инактивация повреждающего вещества. При ожоге щелочью производят промывание желудка неконцентрированным раствором уксусной кислоты или маслом; кислоту нейтрализуют содовым раствором. Если точно неизвестно, чем вызван ожог, рекомендуется промыть желудок большим количеством воды, либо ввести через зонд молоко. Промывать желудок следует только в первые шесть часов после получения ожога, в дальнейшем эта процедура нецелесообразна.
Сразу после инактивации повреждающего агента вводится антибиотик для профилактики гнойных осложнений, осуществляется обезболивание и седация пациента, начинается дезинтоксикационная и противошоковая терапия. При ожоге пищевода первой степени кормить больного можно начинать уже на вторые-третьи сутки пребывания в стационаре. При ожоге второй степени кормление не начинают раньше седьмых-восьмых суток. В случае ожогов третьей степени вопрос энтерального питания решается в индивидуальном порядке.
На седьмые-десятые сутки от получения ожога начинают проводить бужирование пищевода. Процедура заключается в ежедневном введении в просвет пищевода бужей возрастающего диаметра, что способствует расширению просвета и уменьшению рубцевания. Если в остром периоде ожога терапевтические мероприятия были проведены в полном объеме, а в подострой фазе – правильно произведено бужирование пищевода, то удовлетворительные результаты восстановления проходимости пищевода достигаются в 90% случаев.
Если же в отдаленном периоде развиваются грубые рубцовые стриктуры, значительный стеноз пищевода, либо его полная непроходимость – проводится оперативное лечение (стентирование пищевода, эндоскопическое рассечение рубцовой стриктуры пищевода, эндоскопическое расширение стеноза пищевода, пластика пищевода).
Прогноз и профилактика ожога пищевода
Прогноз при ожоге пищевода обусловлен видом, количеством и концентрацией химического раствора; степенью тяжести ожога; уровнем рН жидкости (наиболее тяжелые повреждения развиваются при рН ниже 2 и выше 12); правильностью оказания первой и дальнейшей медицинской помощи; наличием и тяжестью осложнений. Наиболее неблагоприятный прогноз при ожогах пищевода третьей степени – смертность в этой группе достигает 60%. У остальных пациентов прогноз более благоприятен, при правильном оказании помощи нормальное функционирование пищевода сохраняется у 90% больных. Профилактика ожогов пищевода — это соблюдение правил хранения опасных и едких веществ: отдельно от напитков и пищи, в недоступном для детей месте, в специально промаркированной таре.
Источник
Рефлюкс-эзофагит – это воспаление внутренней оболочки пищевода. Формируется из-за вброса из желудка рН. Она мгновенно начинает разъедать слизистую, оберегающую пищевод от агрессивной среды. При отсутствии такой защиты человек начинает ощущать боли. Возникают эрозии, язвы, осложнения.
Причины болезни
Наиболее частые причины возникновения рефлюкс – эзофагита – это неправильное питание, длительное употребление алкоголя и очень острая еда. При ненадлежащем лечении или его отсутствии на стенках пищевода образовываются рубцы. А также рефлюкс может возникать на фоне ослабления мышц, когда клапан начинает пропускать желудочный сок.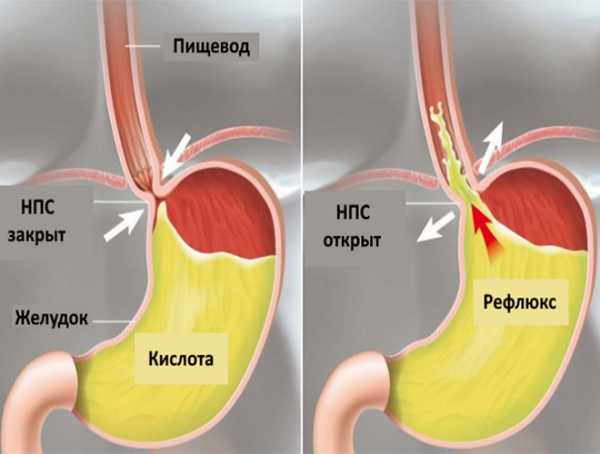
Самыми распространенными причинами эзофагита являются:
- высокое давление и распирание в брюшине;
- неправильный режим питания;
- острые, копченые и жирные блюда;
- стрессы;
- химические факторы;
- ожирение;
- язвы;
- период вынашивания ребенка;
- чрезмерное употребление спиртного;
- курение.
Любой из перечисленных факторов способен привести к обострению и возврату заболевания. Для этого достаточно даже простого наклона вперед.
Виды эзофагита
Классификация эзофагита делится на 2-е основных формы – острую и хроническую. Они в свою очередь подразделяются на:
- псевдомембранозный;
- катаральный (иначе поверхностный);
- некротический;
- эксфолиативный;
- отечный;
- эрозивный;
- флегмонозный (может быть ограниченным или диффузным).
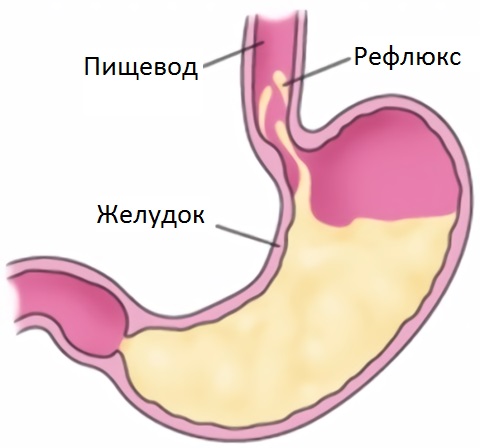
Острый эзофагит возникает внизу пищевода, часто сочетается с желудочными заболеваниями. Патология возникает на фоне дефицита витаминов, сбоев ЖКТ, инфекций. Острый рефлюкс вызывает болезненность во время питания или употребления жидкости.
Хронический появляется, как отдельное заболевание либо сформировывается как осложнение после острой формы. Сопровождается стабильным воспалением пищевода. В грудине появляются боли. Нередко хроническая форма дополняется гастритом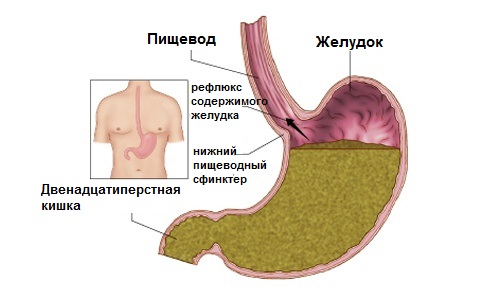
Стадии развития
Эзофагит развивается поэтапно. На первой стадии (А) заболевания пораженный участок составляет в диаметре 4-5 миллиметра. Таких мест на слизистой может быть несколько. При этом пораженные зоны не соприкасаются.
На второй стадии (В) заболевания несколько дефектных участков расширяются и становятся в диаметре более 5-ти мм. При этом пораженные места начинают сливаться. Образуются большие дефектные области. Однако на всю слизистую не распространяются.
Ее треть оказывается пораженной на 3-й стадии (С). Последний этап – четвертый сопровождается обширными язвами на слизистой. Места поражений занимают от 75 процентов поверхности. Может быть диагностирован стеноз.
Симптомы
Первыми признаками появляются общее недомогание и повышенная температура. Человека мучают боли за грудиной, по всей трубке пищевода. Дополнительным симптомом рефлюкса эзофагита может быть изжога, рвота или икота.
Патология может протекать скрытно. Иногда к эзофагиту присоединяются признаки, нехарактерные для данного заболевания. Любой форме присущи одинаковые симптомы:
- комок в горле;
- изжога;
- кислая отрыжка;
- жжение или боли за грудиной;
- тошнота.
Через час-полтора после еды начинаются боли в пищеводе. Это уже ярко выраженное воспаление. Симптомы усиливаются, когда человек лежит. Признаки рефлюкс-эзофагита могут разниться в зависимости от стадии и вида заболевания:
- Легочная обуславливается изжогой и неприятной отрыжкой. Появляется обструкция бронхов – длительный кашель, ночные удушающие приступы, нехватка воздуха. Это может спровоцировать образование астмы.
- Кардинальная сопровождается симптоматикой, присущей стенокардии, из-за близкого расположения нервных окончаний. Боли всегда возникают после кислой либо острой еды, жареных или жирных блюд, переедания.
- Отоларингологическая, помимо отрыжки и изжоги, сопровождается болями в горле, першением. Может появиться заложенность носа и выделения из него в виде прозрачной слизи.
- Стоматологическая форма сопровождается появлением кариеса. Этому способствует желудочный сок, который разъедает эмаль зубов.

Симптомы подвидов хронического рефлюкс-эзофагита
| Виды патологии | Симптомы |
|---|---|
| Катаральный (иначе поверхностный) | Трудное сглатывание пищи. После питания человека начинают мучать тупые боли в пищеводе, отрыжка слизью, изжога. Во время еды за грудиной нарастает жжение, саднение. Боли могут отдавать в шею, лопатки и челюсть. Появляется повышенное слюноотделение. |
| Эксфолиативный | Постоянные боли между лопатками, усиливающиеся при глотании жидкости или вдохе. Общая слабость, анемия, повышается температура тела. При сдаче анализов выявляется нарушение уровня лейкоцитов. |
| Отечный | Эта форма – продолжение катаральной. Кроме присущих ему симптомов дополнительно возникает отек пищевода. |
| Эрозивный | Появляются боли, «гуляющие» по всей длине пищевода. В основном – во время еды. В груди ощущается жжение, появляется отрыжка с кровью и выходят остатки непереваренной пищи. У человека наблюдается сильная усталость, обмороки, легкая анемия. Если присоединяется дополнительная инфекция – появляются кровотечения, может возникнуть рак пищевода. |
| Псевдомембранозный | Трудности при глотании. Во время этого процесса усиливается боль за грудиной. Появляется кашель с кровью. Признак выздоровления – выход в ротовую полость кусков фибринозной пленки. |
| Некротический | Интенсивная боль, дисфагия, частые позывы к рвоте, в которой видны кусочки слизистой. При осложненной форме возникает кровотечение. Это может спровоцировать появление гнойного медиастинита и абсцесса. |
| Флегмонозный | Боль при глотании пищи, лихорадка, дисфагия. Выявляется нарушение уровня лейкоцитов. При движениях шеей возникает боль. Такие же ощущения при пальпации мышц живота. Может начаться гнойный абсцесс. Это сопровождается рвотой со сгустками крови. Человека знобит, выделяется обильный пот и ощущается невыносимая боль в грудине. |
Геморрагическая форма – разновидность острого эзофагита. Появляется очень редко, на фоне сильного эрозивного воспаления. Сопровождается кровавой рвотой и меленой (дегтеобразным калом).
Обратите внимание! Без своевременного лечения заболевания оно может протекать годами. Со временем симптомы будут усиливаться, а в конечном итоге наступают необратимые изменения слизистой, на ней появляются рубцы.
Диагностика заболевания
При диагностике эзофагита определяется степень поражения слизистой и форма заболевания. Для этого используется рентген, снимки которого отчетливо показывают, пропускает ли клапан желудочный сок. Во время эндоскопии обследуется пищевод по всей длине.
Рекомендуем посмотреть видео: Рефлюкс эзофагит – Моя история болезни
Прежде чем лечить рефлюкс, проводится сцинтиграфия. Она показывает наличие или отсутствие отклонений в работе ЖКТ. Берется биопсия на гистологический анализ. Процедура рН-метрии определяет степень кислотности в желудке.
Лечение
Лечение эзофагита всегда комплексное. В схему входят медикаменты, диета, физиопроцедуры, ЛФК и другие методы. Изначально терапия направлена на устранение причин возникновения заболевания.
Общие мероприятия
Лечение рефлюкса желудка начинается с общих мероприятий, направленных на коррекцию качества жизни. Это значительно снижает мышечное повреждение, что помогает быстрому выздоровлению:
- Отказ от курения, так как никотин повышает кислотность и расслабляет мышцы пищеварения.
- После еды пищи нельзя сразу лежать, лучше спокойно посидеть или выйти на пешую прогулку. Быстрая ходьба и бег исключаются.
- Ограничение физических нагрузок помогает снизить симптоматику заболевания. Нельзя поднимать ничего более 3-х килограмм.
- За пару часов до сна исключается питание и алкоголь.
- Спать необходимо на приподнятой (15-20 см) подушке.
- Исключить ношения стягивающей одежды.
Если имеются дополнительные заболевания (ожирение, язвы и др.) нужно заняться их лечением. Иначе терапия рефлюкс-эзофагита не будет иметь эффекта.
Медикаментозное
При постановке диагноза рефлюкс-эзофагит, схема лечения назначается в зависимости от вида развития заболевания:
- Для снижения активности АП-ферментов применяется «Пантопразол», «Рабепразол».
- После 13-й недели вынашивания ребенка назначается «Лансопразол».
- При бронхиальной астме показаны «Омепразол», «Эзомепразол».
- Если нарушена работа печени, используются любые ИПП (ингибиторы протонной помпы), но предпочтителен «Рабепразол».
- Для быстрого и стабильного снижения кислотности применяется «Пантопразол» или «Лансопразол».
Если терапия с помощью ИПП оказалась неэффективной, то назначаются лекарственные препараты из блокаторов гистамина. Однако они применяются в больших дозировках, поэтому используются только при крайней необходимости – «Низатидин», «Фамотидин», «Роксатидин» и их аналоги.
Для снижения агрессивного воздействия рефлюксов и их количества назначаются прокинетики. Они улучшают работу пищеварения и облегчают прохождение пищи. К самым эффективным относятся:
- «Домперидон»;
- «Цизаприд»;
- «Метоклопрамид».

Для быстрого устранения болевого синдрома в пищеводе или изжоги назначаются антациды. Они не лечат заболевание, но частично смягчают симптомы рефлюкса. Могут быть назначены:
- «Маалокс»;
- «Ренни»;
- «Гевискон»;
- «Альмагель»;
- «Мегалак».
Перечисленные препараты действуют быстро, долго сохраняют эффект, значительно снижают кислотность. Для лечения при недостаточности кардии (неполное закрытие клапанов) применяются «Ранитидин», «Омепразол», «Солпадеин», «Регидрон». При осложнениях назначаются антибиотики.
Особенности диеты
Лечение рефлюкса с помощью диеты – одно из основных направлений в терапии эзофагита. Пищу можно готовить только несколькими способами:
- Мясо и рыбу можно заворачивать в специальные пищевые мешочки. Это помогает готовить еду без добавления масла. Специи заменяются на покрошенные овощи, подсушенные травы и небольшое количество соли.
- При запекании в духовке также не требуется много масла, что исключает приготовление жирных блюд. Ингредиенты лучше всего заливать водой. Тогда мясо, рыба или овощи станут мягкими и будут быстро усваиваться.

- Современные модели микроволновок способствуют приготовлению диетических блюд. Излучение не влияет на качество пищи. Она получается нежирной и вкусной.
- Готовить блюда можно в мультиварке. Обычно рекомендуется режим тушения. При этом продукты не теряют своей пищевой ценности, дают обильный сок. Заправлять пищу вместо специй можно только травами.
- На плите еду разрешается варить, тушить или готовить на пару.
Внимание! Вероятность возникновения эзофагита усиливается вследствие неправильного питания, табакокурения, употребления в больших дозах кофе, неразбавленных фруктовых соков и спиртных напитков.
При эзофагите кишечника исключается использование в блюдах майонеза или масла либо они добавляются в минимальных количествах. Нельзя использовать для заправок кетчупы, острые соусы, хрен и горчицу. Они еще больше будут раздражать слизистую и повышают кислотность желудочного сока. Запрещается слишком горячая или холодная пища.
При диагностике рефлюкс-эзофагита терапия включает в себя строгие ограничения в рационе питания.
| Полностью исключаются | Разрешаются |
|---|---|
| · натуральные соки; · спиртное, газировка и другие напитки, повышающие кислотность желудка; · сладости; · кофе, крепкий чай; · черных хлеб; · белокочанная капуста; · свежее молоко; · бобовые; · маринады, копчености; · острые блюда, специи, соленья · фрукты (в основном цитрусовые); · жареная и жирная пища; · наваристые бульоны и супы; · жевательная резинка. | · сухарики, бездрожжевой хлеб; · кисломолочные продукты (нежирный сыр, творог, йогурты); · яйца всмятку или в виде омлета, приготовленного на пару; · каши на воде (можно добавлять немного молока); · вареные, тушеные или приготовленное на пару нежирное мясо (можно запекать в духовке). |
В меню входят овощи и фрукты, но в сыром виде их употреблять не рекомендуется, желательно запечь или потушить. Питаться необходимо через каждые три часа, небольшими порциями. Последний ужин должен быть за 4 ч. до сна.

Физиотерапия
Лечить ГЭРБ можно с помощью физиотерапии. Она назначается при выраженной симптоматике, болевом синдроме. Разновидности физиотерапевтических процедур при эзофагите:
- ТКЭА (транскраниальная электроанальгезия);
- аэротерапия;
- электросонтерапия;
- электрофорез со спазмолитиками;
- ванны с хлоридом натрия;
- гальванизация;
- интерференцтерапия;
- УВЧ (ультравысокочастотная индуктотермия);
- криотерапия в области эпигастрия;
- магнито и лазеротерапия;
- хвойные и йодовые ванны;
- гальванизация мозга головы.

Физиотерапия зависит от формы заболевания, его тяжести, наличия или отсутствия осложнений. Она помогает восстановить функционал вегетативной нервной системы, частично внимает воспаление, ускоряет процессы заживления. Одновременно улучшает работу пищеварительной системы и снимает спазмы.
ЛФК
При эзофагите физические упражнения помогают ускорить процесс выздоровления, способствуют укреплению организма.
Тренировки и упражнения подбираются в зависимости от степени тяжести рефлюкса. При этом должна учитывать максимальная переносимость нагрузок. Упражнения помогают избавиться от изжоги, развивают мышечную систему, укрепляют сфинктер, способствуют быстрому заживлению язв.
Основное направление – гимнастика дыхания. К основным методам относится диафрагмальный, по Стрельниковой. Отдельно прорабатываются упражнения на задержку дыхания, проводятся аэробные тренировки.

Хирургия
Оперативное лечение эзофагита – крайняя мера, используется при серьезных осложнениях. Хирургическое вмешательство может быть назначено при сильных кровотечениях в пищеводе, стойкой стриктуре, необратимом повреждении сфинктера.
Также операция назначается в случае предракового состояния слизистой, при активном размножении и перерождении клеток. Хирургия показана при онкологии 1-й и 2-й степени. Во время оперативного вмешательства проводится полное или частичное удаление пищеводной трубки, восстанавливается целостность органа, иссекается опухоль.
Народные методы
Схема лечения рефлюкс эзофагита включает в себя народные средства в качестве вспомогательной терапии. При этом используются отвары из трав, целебные ванны и чаи.
Один из популярных методов лечение рефлюкса с изжогой – пищевая сода. Однако это приносит дополнительный вред. Во время первого прохождения по пищеводу слизистая раздражается еще больше. В ответ на ощелачивание происходит сильное выделение кислоты, рефлюксы становятся еще более агрессивными. Поэтому вместо соды желательно применять антациды.
Рефлюкс-эзофагит, причиной которого стала острая, жирная или копченая пища, в начальной стадии лечится простыми травами. Снять воспаление помогают травяные отвары из пустырника, солодки, мелиссы и семян льна.

Эзофагит у взрослых нередко вызывает изжогу и отрыжку. От них спасают шиповник, валериана, цветы одуванчика и порошок аира. Сильным заживляющим действием обладает сок подорожника. Однако он противопоказан людям с рефлюксом повышенной кислотности.
Для терапии эзофагита пищевода хронической формы делаются отвары из ромашки. Их можно комбинировать с семенами льна. Средство пьется три раза в день. Семена льна обладают одновременно обволакивающим действием, снижают повышенную кислотность. Это хорошая профилактика рака и уменьшения симптомов заболевания.
Мед нужно употреблять за пару часов до еды. Желательно не в цельном виде, а разбавлять небольшим количеством жидкости. Нельзя употреблять мед в период обострения эзофагита. Это приведет к раздражению слизистой пищевода.
Облепиховое масло обладает заживляющим действием, улучшает секреторную функцию и пищеварение. Картофельный сок обволакивает слизистую, создавая дополнительную защитную пленку. Это помогает уменьшить изжогу и боли за грудиной.
Можно ли полностью вылечить рефлюкс эзофагит
На начальных стадиях это возможно. Однако, несмотря на успешную консервативную терапию рефлюкса эзофагита, полностью он не лечится. Любое отклонение от диеты и симптомы могут вернуться. Это нередко приводит к обострению заболевания.
Исключение из жизни и рациона питания провоцирующих факторов помогает предотвратить серьезные осложнения в виде прободения язвы, онкологии.
Источник
