Ожог или рак пищевода

30.11.-0001
Частота рака пищевода после химического ожога возрастает с увеличением срока существования рубцовой стриктуры. Данные литературы о возникновении этого грозного осложнения довольно противоречивы. Так, U. К. Kiviranta (1952) наблюдал развитие опухоли на рубцах у 1,2% больных, J. L. Lortat-Jacob и CI. A. Richard (1962)— у 1,1%, A. Dubecz и соавт. (1959)— у 0,2% больных. Согласно нашим наблюдениям, рак пищевода возникает в 1,9% случаев в сроки от 30 до 35 лет после химического ожога.
Диагностика рака пищевода после химического ожога
Диагностика рака пищевода после химического ожога сложна и требует тщательного и всестороннего обследования больного. Возникновение рака сопровождается нарастанием симптомов, наблюдавшихся и ранее, а также появлением новых признаков, характерных для рака пищевода, и ухудшением общего состояния. Началом заболевания можно считать появление наряду с общими симптомами (быстрая утомляемость, анемия, понижение аппетита) таких «пищеводных» признаков, как повышенное слюноотделение, приступы упорной икоты, усиление дисфагии. Состояние больного ухудшается из-за болей, которые возникают как при глотании, так и независимо от него.
Диагностика рака пищевода основывается на данных анамнеза, рентгенологического исследования и эзофагоскопии. Первое подозрение на рак у больного с рубцовым стенозом должно возникнуть, у врача, если к нему обращается больной с наличием в анамнезе ожога пищевода большой давности, который отмечает за последнее время усиление дисфагии, появление болей за грудиной, слабости, похудания.
Рентгенологическая картина рака пищевода у больных с рубцовыми стенозами
Рентгенологическая картина рака пищевода у больных с рубцовыми стенозами имеет свои особенности, поскольку такие классические симптомы, как злокачественный рельеф слизистой оболочки при экзофитной форме рака и инфильтрация подслизистого слоя, мышечной оболочки, наличие аперистальтической зоны, изъеденность контуров пораженного опухолью участка пищевода при эндофитной форме рака, могут отсутствовать из-за рубцовой деформации пищевода.
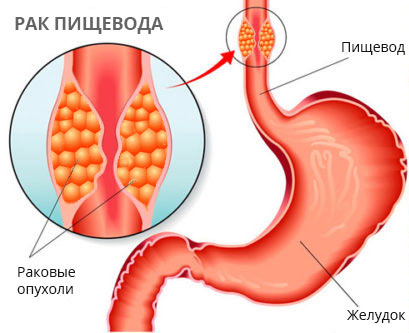
Однако следует учитывать, что наиболее часто опухоли возникают в пищеводе на участках, расположенных не в области рубца, а выше и ниже сужения, а также в изолированных полостях в области стриктуры пищевода, имеющих сообщение с внешней средой. Поэтому необходимо особое внимание уделять изучению именно этих отделов (смотрите рисунок ниже).
Рентгенограмма пищевода больной через 32 года
после химического ожога каустической содой

В стенке пищевода на уровне ретроперикардиального сегмента определяется опухоль растущая в просвет органа. На вставке микропрепарат опухоли, удаленной у больной: гнездное скопление плоскоэпителиальных раковых клеток с многочисленными митозами. Окраска гематоксилин-эозином, об. 20, ок. 8.
«Ожоги пищевода и их последствия»,
Г.Л.Ратнер, В.И.Белоконев
Смотрите также:
- Показания при рубцовом сужении анастомоза
- Список литературы
- Форсированное бужирование пищевода полыми рентгеноконтрастными бужами
- Бужирование через гастростому
- Плохие результаты бужирования через гастростому
- Наблюдение групп больных с рубцовыми стенозами пищевода
- Лечение функциональной дисфагии и профилактика рецидива стеноза пищевода после форсированного бужирования
- Признаки рака пищевода в области рубца
- Операция при возникновении рака у больных с рубцовыми стенозами пищевода
- Лечение при наличии у больного с рубцовым стенозом пищевода рефлюкс-эзофагита
- Некроз мобилизованной кишки
- Некроз трансплантата расположенного внутриплеврально
- Осложнения в отдаленные сроки у больных, перенесших восстановительную операцию пищевода
Источник
Рак пищевода встречается нечасто, ежегодно поражает чуть более 7,5 тысяч россиян или 8–9 человек из 100 тысяч населения, преимущественно пожилого возраста. Самые высокие показатели, двадцатикратно превышающие российские, отмечены в Китае, Корее, Японии, Монголии, Иране и Бразилии.
В структуре мужской онкологической заболеваемости рак пищевода взял 2, 5%, тогда как среди женских раков — только 0,5%. Это совсем не женское заболевание, мужчины болеют почти в четыре раза чаще и начинают болеть раньше. В мужской когорте средний возраст выявления онкологического поражения пищевода 64 года, то в женской — после 70 лет.
Факторы риска
Рак пищевода одна из самых скрытно текущих опухолей, поскольку пищеводная трубка достаточно растяжима и даёт знать о неблагополучии при сужении просвета более чем на две трети. Пациенты обращаются к врачу, когда может просочиться только вода. При эндоскопическом исследовании желудка пищевод «пролетают», планируя осмотр слизистой желудка в плане диспансеризации или контроль хронической язвы желудка, и если не иметь намерения что-то прицельно найти в пищеводе, то походя ничего и не обнаружат.
Есть ещё одна проблема — проблема личности. Для жителей Средней Азии, пьющих обжигающий чай, рак пищевода — традиционная болезнь. Злокачественная опухоль пищевода поражает пьющих крепкие алкогольные напитки, курящих, потребляющих некачественную пищу. Не минует рак пищевода и граждан с избыточным весом.
Также вероятность развития злокачественного новообразования повышает наличие грыжи пищеводного отверстия диафрагмы при которой происходит заброс желудочного содержимого в неприспособленный для такой агрессивной среды пищевод. Регулярно «обжигаемый» соляной кислотой пищевод даёт знать о себе гастро-эзофагеальной рефлюксной болезнью, коротко именуемой ГЭРБ.
Второе заболевание, с довольно высокой частотой приводящее к развитию аденокарциномы пищевода — пищевод Барретта. При пищеводе Барретта нормальный природный плоский эпителий слизистой оболочки в месте перехода в желудок локально, буквально гнёздами, замещается нетрадиционным цилиндрическим эпителием, такое состояние частичной замены называется метаплазией. И то воздействие различных жизненных факторов, которое легко переносит плоский эпителий, совершенно не подходит цилиндрическому, он страдает и сбивается с курса, давая рост раковым клеткам. Все больные пищеводом Барретта должны наблюдаться и лечиться, во избежание развития рака.
Эти факторы риска развития рака пищевода устранимы. Но есть и неустранимый — ахалазия пищевода, двадцатикратно увеличивающая вероятность рака. Заболевание обусловлено ненормальным регулированием нервной системой сокращений пищевода при передвижении по нему пищи и правильного открытия сфинктера у входа в желудок. Пищевод сужается циркулярными рубцами, а над сужением возникает чрезмерное расширение. Особенность в том, что твёрдая пища проходит легко, а вот жидкая — плохо. При этом состоянии пища проходит очень плохо, подолгу застаиваясь в расширении и формируя хроническое воспаление слизистой оболочки. При воспалении начинается избыточное деление клеток эпителия слизистой, и сбой одной клетки с правильной программы может дать начало раку.
Клиническая картина
В пищеводе есть физиологические сужения, где преимущественно и начинается злокачественный рост. Сужения эти обусловлены прохождением вблизи других анатомических образований — аорты и развилки трахеи на бронхи, в местах перехода глотки в пищевод и пищевода в желудок тоже имеется небольшое сужение. Считается, что здесь слизистая более подвержена мелким травмам грубой пищей, значит, чаще возникает воспаление. Тем не менее, в шейном отдела частота рака составляет 10%, в нижней трети пищевода — 30%, а 60% раков образуется в среднем сегменте.
Злокачественные клетки не только растут в толщу органа, как бывает при большинстве раковых образований, они ещё и мигрируют по мелким лимфатическим сосудикам. Сосудики формируют внутри пищеводной стенки полноценную лимфатическую сеть, распространяя опухоль внутри, поэтому протяжённость опухоли может быть и 5, и 10, и 15 сантиметров.

В запущенной стадии локализация определяет симптоматику, а первыми признаками считается ощущение прилипания пищи к одному и тому же месту или царапание слизистой кусочком еды. По мере прогрессирования появляется затруднённое прохождение сначала твёрдых кусочков, потом каши, далее жидкости. Всё этот называется дисфагия. Сначала пациент запивает кусочки еды водой, проталкивая их, после это уже не помогает, нарушается питание, человек худеет. Соприкосновение опухоли с пищей приводит к воспалению, появляется неприятный гнилостный запах, при регулярной травме рыхлая слизистая опухоли начинает кровоточить, может развиться опасное для жизни кровотечение.
Присоединяются боли, поскольку пищевод сокращается перистальтическими волнами, боль имеет спастический характер. Прорастание опухоли через всю толщу пищеводной стенки делает боль постоянной, локализуется она между лопатками. Инфильтрация опухолью клетчатки средостения вовлекает в процесс возвратный нерв, отвечающий за движение голосовых связок, появляется осиплость и попёрхивание при питье. Нерв могут сдавить увеличенные метастазами лимфатические узлы и пропадёт звучность голоса.
Как и при ахалазии, над сужением пищевода опухолью образуется расширение, где копится еда. Ночной заброс скопившихся пищевых масс в дыхательное горло тоже может привести к пневмонии. А днём беспокоит сильная слабость, температура. Если в процесс вовлечены дыхательные пути, то может сформироваться соустье между пищеводом и трахеей или крупными бронхами — свищ, по которому крошки еды будут попадать в дыхательную трубку, вызывая кашель и пневмонию. Если такой свищ откроется из пищевода в клетчатку средостение, то её воспаление приведёт к смерти.
Диагностика
Современная диагностика, сделавшая с конца прошлого века рывок в развитии, активному выявлению опухоли пищевода помогает мало, только у 6,4% из всех заболевших опухоль находят до появления ярких клинических признаков. Как и в докомпьютерную медицинскую эру рак пищевода на I–II стадии выявляют только у 28,2%, на III стадии — у 36,4%, и треть попадает к доктору уже с отдалёнными метастазами. По причине запущенности 60% больных с момента выявления рака не проживут и года, а 5 лет проживают только 32,3%.
Статистические показатели у россиян хуже только при раке печени и поджелудочной железы, действительно высокозлокачественных опухолях с весьма высоким метастатическим потенциалом. По степени злокачественности рак пищевода отнюдь не под стать им, просто у 73% рак выявляется в распространённом варианте, когда возможности терапии ограничены сугубо паллиативной помощью.
Лечение рака пищевода
Главный и основной метод терапии — хирургия, но выявление опухоли в запущенном состоянии при невозможности замены всей пищеводной трубки аналогичной анатомической структурой — техническое ограничение хирургических возможностей, не всегда даёт желаемый результат. Поэтому к операции подключают лекарственную и лучевую терапии. Выбор ведущего метода лечения диктуется размерами и локализацией опухоли, состоянием больного и сопутствующими заболеваниями.
- При очень небольшой опухоли, не прорастающей слизистую, выполняют резекцию только слизистой с подлежащим слоем с помощью гастроскопа, и результаты лечения очень хорошие.
- При I‑II стадии рака часть пищевода удаляется, дефект заполняют сегментом кишки или формируют трубку из желудка. Сегодня возможно использовать эндоскопическое оборудование при этих операциях.
- При распространении опухоли в мышечный слой и далее тоже делается операция, но в этом случае результаты не очень хороши, поэтому её дополняют предоперационной химиотерапией или облучением. В некоторых случаях, когда невозможно радикально удалить опухоль, ограничиваются химиолучевой терапией.
- Предоперационная химиотерапия максимальный выигрыш даёт при аденокарциноме, в некоторых случаях проводят несколько курсов до операции и несколько после.
- Профилактическую терапию после радикальной операции не проводят из-за малой эффективности.
- Без химиотерапии эффективность лучевой терапии тоже невысока, методы лучше совмещать, тогда операцию делают через 6–8 недель после завершения консервативного лечения, такой комплексный подход позволяет прожить 5 лет ещё 13% больных.
- Иногда химиолучевое лечение проводят при недостаточной радикальности операции.
- Химиолучевое лечение может проводиться при невозможности операции, когда опухоль слишком большая, или при маленькой опухоли, но с общими противопоказаниями к операциям. В этом консервативном варианте выживаемость сравнима с хирургическим лечением.
- При наличии свищей химиолучевое лечение невозможно.
- Химиолучевое лечение может осложниться острым воспалением слизистой пищевода, которое потребует перевода на питание «через капельницу».
В онкологической гастроэнтерологии для восстановления просвета пищевода часто используется стентирование. Это решает серьезные задачи, не прибегая к «большой хирургии», малоинвазивным способом.
Паллиативное лечение распространённого рака пищевода
В этой ситуации на передний план выходит полная невозможность питания через практически закрытый опухолью пищевод. Часто прибегают к расширению — реканализации или установке специального стента в пищеводе. Стенты обязательны при соединении пищевода и трахеи или бронхов соустьем — опухолевым свищом, что предотвращает заброс пищи в дыхательное дерево и уберегает от пневмонии. В некоторых случаях во время эндоскопии опухоль частично разрушают лазером, используя фотодинамическую терапию. Вариантов лечения рака пищевода достаточно, надо вовремя и умело их использовать.
Источник
Развитие рака в рубцово-измененном пищеводе встречается редко. Описано более 100 наблюдений этой ситуации. Сроки возникновения и развития рака пищевода после его химического ожога различны и составляют от 10 до 58 лет от момента ожога пищевода [3, 6, 8, 9]. Описаны случаи возникновения рака при ожогах пищевода в детском возрасте, когда повреждающим агентом была щелочь [2, 4, 8]. Чаще всего опухоль возникает в зоне сужения пищевода с интрамуральным типом роста, что имитирует рецидив сужения [1, 4, 7, 8]. Описаны случаи возникновения рака пищевода в шейном отделе через 35 лет после выполнения пластики пищевода [6].
В монографии «Болезни искусственного пищевода» А.Ф. Черноусова и соавт. [1] выделяют следующие факторы риска развития рака в собственном пищеводе после эзофагопластики: 1) рубцовые изменения пищевода. Злокачественные опухоли развиваются в длительно существующих ригидных стриктурах, плохо поддающихся бужированию, часто на фоне гастроэзофагеального рефлюкса; 2) хронический эзофагит при рубцово-измененном пищеводе. В этой ситуации свое влияние оказывает постоянная травматизация бужами и пищевыми массами при сохранении питания через рот.
К факторам риска также относят длительный застой и брожение пищи в престенотическом отделе пищевода [1, 3, 7].
Мерами профилактики возникновения данного состояния могут служить удаление патологически измененного пищевода или его выключение из пассажа пищи при шунтирующей эзофагопластике, но встречаются сообщения о развитии рака в выключенном пищеводе у больных после шунтирующей эзофагопластики [1, 2, 6, 7].
В клинике кафедры госпитальной и детской хирургии лечебного факультета НГМУ на базе отделения торакальной хирургии ГБУЗ НСО «ГНОКБ» за период с 2010 по 2017 г. на лечении находились 4 пациента со злокачественным новообразованием пищевода на фоне его рубцового сужения после химического ожога. Сведения о пациентах представлены в табл. 1.  Таблица 1. Характеристика больных раком пищевода после его химического ожога
Таблица 1. Характеристика больных раком пищевода после его химического ожога
В 1 случае рак пищевода возник через 40 лет после эзофагопластики правой половиной толстой кишки с участком подвздошной, в нативном участке пищевода с переходом на зону эзофагоэнтероанастомоза.
Во всех случаях поводом обращения в клинику было появление или нарастание явлений дисфагии различной степени выраженности, вплоть до полной непроходимости пищевода, и снижение массы тела. В 1 случае (пациентка после эзофагопластики правой половиной толстой кишки с участком подвздошной) была госпитализирована в стационар с осложненным течением заболевания (флегмона шеи).
Всем пациентам проведено полное обследование, включающее рентгеноскопию пищевода и желудка, эндоскопическое исследование с выполнением биопсии из участка стеноза и компьютерную томографию органов грудной клетки. Лишь в 1 из 4 наблюдений опухоль была резектабельной и состояние пациента позволяло выполнить радикальное оперативное вмешательство. Структура и характер выполненных вмешательств представлены в табл. 2.  Таблица 2. Оперативные вмешательства, выполненные пациентам
Таблица 2. Оперативные вмешательства, выполненные пациентам
Приводим клинические наблюдения.
Наблюдение 1. Пациентка Р., 62 лет, поступила в отделение челюстно-лицевой хирургии ГБУЗ НСО «ГНОКБ» 08.02.11 с жалобами на боль при глотании, отек передней поверхности шеи, подъемы температуры тела до 38 °C.
Из анамнеза: в 1971 г. выполнена субтотальная шунтирующая пластика пищевода правой половиной ободочной кишки с участком подвздошной кишки. В течение всего времени после операции отмечала периодически затруднения при глотании твердой пищи, нигде не наблюдалась, исследования искусственного пищевода после эзофагопластики не проводилось. В течение года нарастание явлений дисфагии. 04.02.11 появились боли в шее, затруднения при глотании, отметила подъем температуры тела до фебрильных цифр. За медицинской помощью не обращалась. С 08.02.11 ухудшение состояния: нарастание отека шеи. Обратилась в поликлинику по месту жительства, откуда в срочном порядке направлена в стационар.
При поступлении состояние тяжелое. Локально: имеется ограниченный отек передней поверхности шеи (больше слева), гиперемия кожи. Она не собирается в складку, болезнена при пальпации в зоне отека.
При проведении рентгенографии пищевода (рис. 1)  Рис. 1. Рентгенограммы искусственного пищевода. Определяется сужение эзофагоэнтероанастомоза (а) с затеком контрастного вещества за пределы стенки искусственного пищевода, полость с уровнем жидкости в надключичной области слева (б). с водорастворимым контрастом во время глотания отмечается поперхивание. Просвет эзофагоэнтероанастомоза сужен до 5 мм, в области анастомоза имеется линейный затек контраста в левую надключичную область, где определяются полость с уровнем жидкости, диаметром до 2 см и мягкотканное образование.
Рис. 1. Рентгенограммы искусственного пищевода. Определяется сужение эзофагоэнтероанастомоза (а) с затеком контрастного вещества за пределы стенки искусственного пищевода, полость с уровнем жидкости в надключичной области слева (б). с водорастворимым контрастом во время глотания отмечается поперхивание. Просвет эзофагоэнтероанастомоза сужен до 5 мм, в области анастомоза имеется линейный затек контраста в левую надключичную область, где определяются полость с уровнем жидкости, диаметром до 2 см и мягкотканное образование.
Оперирована (08.02.11) — произведено вскрытие абсцесса шеи, биопсия опухоли. Во время операции в области эзофагоэнтероанастомоза обнаружен опухолевый инфильтрат грязно-серого цвета, размером 3×4 см (выполнена его биопсия). Для уточнения характера изменений выполнено эндоскопическое исследование (08.02.11): на расстоянии 17—18 см от резцов эзофагоэнтероанастомоз, просвет которого щелевидной формы, свободно проходим для аппарата. В зоне анастомоза и ниже по ходу искусственного пищевода на протяжении 2—3 см по передней стенке экзофитные разрастания грязно-серого цвета, кровоточащие при контакте с аппаратом (браш-биопсия) (рис. 2).  Рис. 2. Эндофотограмма. Сужение пищевода (а), эзофагоэнтероанастомоза и тонкокишечного трансплантата (б) за счет опухоли. Выполнен осмотр искусственного пищевода (фрагмент правой половины ободочной кишки с участком подвздошной кишки), установлен зонд в желудок.
Рис. 2. Эндофотограмма. Сужение пищевода (а), эзофагоэнтероанастомоза и тонкокишечного трансплантата (б) за счет опухоли. Выполнен осмотр искусственного пищевода (фрагмент правой половины ободочной кишки с участком подвздошной кишки), установлен зонд в желудок.
При цитологическом и гистологическом исследовании биоптатов обнаружен плоскоклеточный рак пищевода.
Наблюдение 2. Пациентка С., 54 лет, поступила в клинику 14.07.15 с жалобами на затруднения при глотании твердой и полужидкой пищи, снижение массы тела на 20 кг.
Из анамнеза: в возрасте 4 лет ожог пищевода щелочью. В течение 50 лет сохранялись затруднения при глотании твердой пищи. За медицинской помощью не обращалась. С января 2015 г. нарастание симптомов дисфагии, снижение массы тела. При рентгенографии пищевода и желудка (рис. 3):  Рис. 3. Рентгенограмма пищевода больной С. в средней трети пищевода определяется неравномерное сужение просвета пищевода до 1—2 мм на протяжении 5—6 см с неровными, четкими контурами. Определяется расширение просвета пищевода выше участка сужения до 2—3 см.
Рис. 3. Рентгенограмма пищевода больной С. в средней трети пищевода определяется неравномерное сужение просвета пищевода до 1—2 мм на протяжении 5—6 см с неровными, четкими контурами. Определяется расширение просвета пищевода выше участка сужения до 2—3 см.
При эндоскопическом исследовании: в средней трети пищевода на расстоянии 26—27 см от резцов определяется резкое сужение просвета пищевода за счет инфильтрации, до 1—2 мм (биопсия из участка сужения). При патоморфологическом исследовании: плоскоклеточный ороговевающий рак пищевода.
Первым этапом выполнена установка саморасправляющегося стента в пищевод (рис. 4).  Рис. 4. Рентгенограмма органов грудной клетки больной С. (виден стент в пищеводе). После дообследования и предоперационной подготовки выполнена экстирпация пищевода с эзофагопластикой желудочным стеблем (рис. 5).
Рис. 4. Рентгенограмма органов грудной клетки больной С. (виден стент в пищеводе). После дообследования и предоперационной подготовки выполнена экстирпация пищевода с эзофагопластикой желудочным стеблем (рис. 5).  Рис. 5. Рентгенограмма искусственного пищевода больной С. после эзофагопластики желудочной трубкой.
Рис. 5. Рентгенограмма искусственного пищевода больной С. после эзофагопластики желудочной трубкой.
Таким образом, полученные данные и приведенные клинические примеры указывают о необходимости пожизненного диспансерного наблюдения за пациентами после химического ожога пищевода и после эзофагопластики для своевременного выявления и лечения опухолей.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflicts of interest.
Сведения об авторах
Дробязгин Евгений Александрович – e-mail: evgenyidrob@inbox.ru, https://orcid.org/0000-0002-3690-1316
Чикинев Юрий Владимирович – e-mail: chilinev@inbox.ru, https://orcid.org/0000-0002-6795-6678
Судовых Ирина Евгеньевна – e-mail: isudovykh@gmail.com, https://orcid.org/0000-0002-4631-0384
Источник
