Опасный период для эзофагоскопии после ожога пищевода
Эндоскопическая картина пищевода. Показания и противопоказания к эзофагоскопии
Следует отметить, что слизистая оболочка пищевода очень тонка. Под ней паходится рыхлая соединительная ткань, так что при эзофагоскопии всегда поражает мягкость стенок пищевода. Всякое уплотнение стенок пищевода говорит о патологическом процессе.
При входе в пищевод, как уже было сказано, находится «рот» пищевода. Он представляется в виде поперечной складки, слегка выпяченной по направлению к задней стенке глотки (к позвопочнику). На другом своем конце при входе в желудок просвет пищевода имеет вид розетки. Форма розетки образуется продольным расположением складок пищевода и рыхлостью вокруг пищеводной соединительной ткани.
Слизистая оболочка нормального пищевода представляется розоватой, и на ней отчетливо видны продольные складки. В грудном отделе пищевод зияет. Его просвет имеет более или менее округлую форму. Продольных складок почти не видно, но становятся хорошо видными поперечные складки. При каждом глубоком вдохе просвет пищевода в его грудпом отделе расширяется, при выдохе суживается. Наряду с расширением пищевода во время вдоха имеет место и сглаживание поперечных складок.
На уровне дуги аорты становятся отчетливо видными пульсаторные движения. Такие же пульсаторные движения, связанные с сердечной деятельностью, видны и в нижнем отделе пищевода.
Ниже аортального сужения расположено третье сужение—от давления левого бронха. Иногда образуется большое выпячивание передней, а иногда и левой стенки пищевода. На глубине 35—36 см от края верхних резцов просвет пищевода начинает суживаться и принимает вид канала. На уровне диафрагмы видна щель, идущая справа налево и снизу вверх.
Иногда при так называемом «коротком» пищеводе диафрагмальное и кардиальное сужения сливаются. Слизистая оболочка желудка узнается по высоким складкам темно-красного цвета.
Показания и противопоказания к эзофагоскопии
Различают два вида эзофагоскопии: а) диагностическую для постановки диагноза и б) терапевтическую—для удаления инородных тел или для проведения каких-либо лечебных мероприятий. Диагностическая эзофагоскопия при удалении инородного тела или при лечении рубцовых стенозов часто переходит в терапевтическую.
Хотя в умелых руках эзофагоскопия является безопасным вмешательством, тем не менее она нелегко переносится больными. Поэтому для эзофагоскопии должны быть выработаны определенные показания.
Эзофагоскопия показана:
1. При всяком неточно распознанном заболевании пищевода. У ряда больных диагноз может быть поставлен на основании данных анамнеза, общего и особенно рентгенологического исследования. Все же часто диагноз носит предположительный характер и нуждается в подтверждении. Подтверждение и уверенность в диагнозе может дать только эзофагоскопия. С диагностической целью эзофагоскопия применяется при большинстве заболеваний пищевода—аномалии развития, непроходимость пищевода самой разнообразной этиологии, опухоли, дивертикулы, воспалительные процессы, язвенные образования.
2. Для удаления инородного тела. Иногда инородное тело носит обтурирующий характер, например при сужениях пищевода. При обтурирующем инородном теле нарушается перистальтика кишечника, создаются условия для анаэробной флоры, печень не может нейтрализовать токсины, поступающие из крови, т. е. создаются условия, при которых жизнь становится невозможной.
3. При внезапно наступившей непроходимости пищевода, когда природа непроходимости неясна и требуется выяснить ее причину.
4. При доброкачественных опухолях. Эзофагоскопия позволяет произвести биопсию и определить гистологическое строение опухоли. При помощи эзофагоскопии у ряда больных можно удалить небольшую опухоль.
5. Чтобы установить наличие сифилитического или туберкулезного процесса стенки пищевода, обнаружить пептическую язву, которая обычно помещается в нижней части пищевода. Произведенная во время эзофагоскопии биопсия позволяет установить с достоверностью туберкулезный, сифилитический или опухолевый характер поражения и точно определить локализацию процесса (какая стенка поражена и на какой глубине).
6. У больных с рубцовыми, уже сформировавшимися сужениями, когда она позволяет уточнить форму и локализацию процесса, дает возможность под контролем зрения провести буж для расширения сужения.
7. В случаях образования внутримышечных абсцессов в стенке пищевода. Эзофагоскопия с последующей инцизией позволяет дать выход гною и иногда спасает больного от медиастинита.
Эзофагоскопия противопоказана абсолютно или относительно:
1. При аневризме нисходящей части аорты.
2. В старческом возрасте при наличии тугой одтшжности позвоночника.
3. При короткой толстой шее, когда больной не в состоянии разогнуть голову до требуемого эзофагоскопией положения.
4. При различных искривлениях позвоночника, влияющих на изгибы пищевода.
5. При резко выраженном артериосклерозе, особенно у тучных людей.
6. При декомпенсированных пороках сердца.
7. В случае острых заболеваний пищевода, например при ожогах едкими химическими веществами; при свежих ожогах эзофагоскопия противопоказана в первые 7—10 дней.
8. При циррозе печени, сопровождающемся расширением вен нижнего отдела пищевода (опасность кровотечения).
— Также рекомендуем «Осложнения эзофагоскопии. Рентгенография при остром рините и синуите»
Оглавление темы «Эзофагоскопия и рентгенография пазух носа»:
1. Эзофагоскопия. Эзофагоскопический инструментарий
2. Анестезия при эзофагоскопии. Подготовка больного к эзофагоскопии
3. Положение больного при эзофагоскопии. Сидячее положение пациента при эзофагоскопии
4. Техника эзофагоскопии. Этапы эзофагоскопии
5. Срединное проведение эзофагоскопа. Нормальная картина эзофагоскопии
6. Ретроградная и пневмотическая эзофагоскопия. Эзофагоскопия у детей
7. Эндоскопическая картина пищевода. Показания и противопоказания к эзофагоскопии
8. Осложнения эзофагоскопии. Рентгенография при остром рините и синуите
9. Острый гайморит. Рентгенография при остром гайморите
10. Острый этмоидит. Рентгенография при остром этмоидите
Источник
Эзофагоскопия – это эндоскопическое исследование пищевода с целью диагностики эзофагита и других патологий пищевода. Данная процедура относится к ряду инструментальных. Исследование проводится эндоскопом, который вводится через глотку пациента. Его вводят через рот.
Данная методика позволяет специалистам провести визуальный осмотр слизистой оболочки внутренней стенки пищевода и своевременно диагностировать различные патологии.
Плюсы и минусы
В отличие от других исследований, оно позволяет во время диагностики провести соответствующую терапию, а именно — удалить инородное тело и остановить кровотечение, а также взять биопсийный материал для гистологического исследования.
Эзофагоскопия по сравнению с подобными диагностическими мероприятиями относится к самой информативной и безопасной диагностической процедуре. С каждым днем она набирает популярность. На сегодняшний день данную процедуру проводят в условиях поликлиник и амбулаторий.
Как и все эндоскопические исследования, эндоскопия имеет ряд противопоказаний. Не рекомендовано исследование в острый период (первая неделя) после химического ожога; при острых заболеваниях инфекционного характера; при острых процессах в пищеварительной системе и кишечной непроходимости; тяжелых сердечных и сосудистых патологиях; психиатрических заболеваниях; черепно-мозговых травмах.
Процесс проведения диагностики может быть затруднен у пациентов с искривленным позвоночником и лишним весом.
После проведения эзофагоскопии не исключено развитие осложнений. Из угрожающих осложнений в редких случаях возможно прободение стенки пищевода, кровотечение в результате травматизации из варикозно-расширенных вен пищевода, или из новообразований пищевода. Возможно развитие анафилактоидной реакции на анестетик, которым обрабатывают ротоглотку перед введением эндоскопа.
Кто проводит эзофагоскопию?
Если у пациента есть проблемы с пищеварительной системой, то вначале необходимо обратиться к участковому терапевту. Этот специалист проведет физикальный осмотр и рекомендует обследование, с акцентом на исследование ЖКТ. Если по результатам лабораторного исследования появились подозрения на заболевания пищевода, то пациента отправляют к гастроэнтерологу. Именно он и занимается диагностикой и лечением органов желудочно-кишечного тракта.
Когда назначают эзофагоскопию?
Инструментальное исследование пищевода с помощью эзофагоскопа проводят в двух случаях: для диагностики патологических процессов и для лечения.
Итак, с помощью эзофагоскопии специалист диагностирует:
- аномалию развития пищевода и его стенок;
- ахалазию кардии (сужение нижнего пищеводного сфинктера);
- эрозивные и язвенные повреждения слизистой;
- дивертикул и опухолевых процессов;
- рефлюксную болезнь;
- наличие инородных тел и рубцовых стриктур (в результате химического ожога).
Во время диагностики могут взять материал для дальнейшего гистологического исследования – отделяется небольшой кусочек ткани слизистой оболочки пищевода и отправляетcя на гистологическое исследование. Таким образом, при подозрении на наличие новообразования на стенках пищевода, с помощью биопсии возможно подтвердить или опровергнуть предположение.
Эндоскопия рекомендуется также с целью:
- удалить инородное новообразование;
- использовать склерозирующие вещества для лечения варикозного расширения вен пищеводных стенок, чтобы снизить риск кровотечения;
- остановить кровотечение (в таком случае применяется электрокоагуляция или накладываются клипсы на кровоточащие сосуды);
- бужирования пищевода.
Зачастую эзофагоскопию проводят под наркозом. В каких именно ситуациях? Когда у пациента во время диагностики было обнаружено: инородное тело крупных размеров; подозрение на то, что инородное тело вклинивается в стенки пищевода; нарушение слуховых и речевых реакций пациента; расстройство со стороны психической системы; патологические процессы, поражающие сердечно-сосудистую систему.
Под наркозом эзофагоскопия проводится детям.
Как подготовиться к эзофагоскопии?
Данная методика инструментального исследования проводится натощак. Последний прием пищи должен быть меньше, чем за 6 часов, до начала исследования. Остатки еды в пищеводе могут негативно сказаться на результатах исследования.
За три дня до эзофагоскопии нельзя употреблять спиртные напитки, за день до исследования не рекомендуется курить.
Если пациент принимает лекарственные средства, то стоит обсудить этот момент с лечащим врачом. Возможно, диагностику нужно будет перенести, так как действие активных компонентов может значительно повлиять на результаты инструментальной диагностики.
Процесс проведения диагностики
Эзофагоскопию проводится в условиях поликлиники и стационара. За полчаса до процедуры пациенту вводят лекарственное средство Промедол и Атропин для расслабления мышц пищевода. Начинать процедуру можно только после получения от пациента письменного информированного согласия на проведение исследования.
Перед процедурой проводится местная анестезия ротоглотки. Врач орошает корень языка и ротоглотку раствором лидокаина, таким образом теряется чувствительность, что позволяет избежать рвотного рефлекса. Затем эзофагоскоп вводят в ротовую полость и далее в глотку. После этого датчик попадает в область пищевода. В это время пациент должен сделать большой глоток, тем самым протолкнуть датчик в сам пищевод.
Диагностическое мероприятие длится не более двадцати минут. Процедура в целом безболезненная. Единственное, возможны неприятные ощущения в момент проглатывания датчика. Также в этот период пациент может ощущать рвотные позывы, кашель и жжение. Но как только эзофагоскоп попадет в пищевод, все ощущения исчезнут.
На следующий день у пациента может появиться кашель, чувство першения и жжения в области гортани. В таком случае необходимо немедленно обратиться к специалисту и рассказать о всех неприятных признаках.
При проведения процедуры под общей анестезией, после пробуждения у него может возникнуть некий дискомфорт, но в течение получаса он проходит.
Больше свежей и актуальной информации о здоровье на нашем канале в Telegram. Подписывайтесь: https://t.me/foodandhealthru
Автор статьи:
Медведева Лариса Анатольевна
Специальность: терапевт, нефролог.
Общий стаж: 18 лет.
Место работы: г. Новороссийск, медицинский центр «Нефрос».
Образование: 1994-2000 гг. Ставропольская государственная медицинская академия.
Повышение квалификации:
- 2014 г. – «Терапия» очные курсы повышения квалификации на базе ГБОУВПО «Кубанский государственный медицинский университет».
- 2014 г. – «Нефрология» очные курсы повышения квалификации на базе ГБОУВПО «Ставропольский государственный медицинский университет».
Источник
Диагностика химических ожогов пищевода затруднений не вызывает (анамнез, остатки едкой жидкости в соответствующей таре, характерный «букко-фаринго-эзофагальный» синдром и другие клинические признаки общего характера. Значительно труднее установить степень ожога, его распространенность и глубину, и еще труднее предвидеть осложнения и последствия, которые могут возникнуть в результате этой травмы.
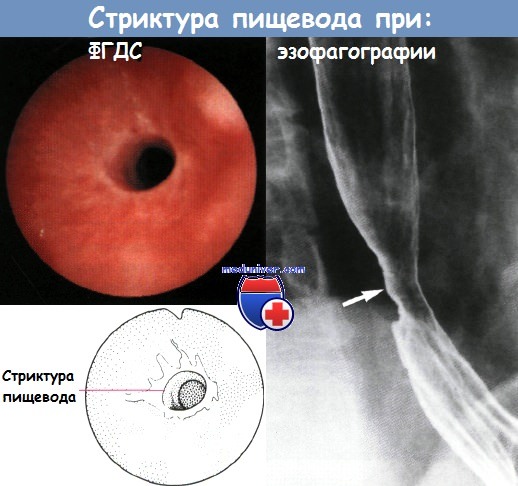
После оказания первой неотложной помощи больному и выведения его из шокового состояния, что обычно достигается на 2-е сутки после инцидента, больному проводят рентгеноскопию с контрастированием водорастворимым препаратом. В острой стадии этим методом можно обнаружить участки рефлекторного спазма пищевода, при глубоких ожогах — дефекты слизистой оболочки. В хронической стадии при развивающемся рубцовом процессе четко определяется область стриктуры и над ней — начинающаяся дилатация пищевода и, возможно, еще одна область рубцевания его стенки.
Эзофагоскопию производят лишь после острой стадии, между 10-м и 14-м днем заболевания, когда участки поражения достигли максимального развития и начался процесс репарации: локализованный отек, грануляционная ткань, покрывающая язвы, и диффузный отек практически исчез. Производство эзофагоскопии в более ранние сроки грозит перфорацией пищевода, особенно на его входе. В хронической стадии, которую условно можно назвать стадией выздоровления, при ЭзСк в области образующейся стриктуры определяется воронкообразное сужение с ригидными неподвижными стенками белесоватого цвета. При старых стриктурах над ними определяется расширение пищевода.
Дифференциальная диагностика при отсутствии четких анамнестических данных и сведений об обстоятельствах «заболевания» (например, остатков едкой жидкости, тары из-под нее, свидетельских показаний и др.) встречает определенные затруднения и проводится с достаточно большим числом заболеваний, в том числе с банальными первичными и вторичными эзофагитами и специфическими болезнями пищевода. Отличие банальных эзофагитов состоит в том, что длительность острого периода при них значительно меньше, чем при химических ожогах пищевода, в полости рта и глотке отсутствуют признаки химического ожога, а симптоматика определяется клинико-анатомической формой эзофагита — катаральной, язвенной или флегмонозной. Специфические эзофагиты возникают как осложнение на фоне общего инфекционного заболевания, диагноз которого в большинстве случаев уже известен (дифтерия, сыпной тиф, скарлатина, вторичный сифилис). Кроме вышеназванных заболеваний, химические ожоги пищевода в острой стадии следует дифференцировать от аллергического эзофагита, а также от спонтанных разрывов пищевода у алкоголиков. Оба заболевания возникают внезапно, причем для аллергического эзофагита характерны сопутствующие аллергические явления на слизистой оболочке глотки и полости рта, зуд, жжение, стекловидный отек входа в гортань, а для спонтанных разрывов пищевода — внезапная сильная «кинжальная» боль в надчревной области с напряжением мышц брюшной стенки, быстрым развитием периэзофагита, медиастинита и плеврита.
В хронической стадии химических ожогов пищевода дифференциальную диагностику проводят с доброкачественными и злокачественными опухолями пищевода. При этом следует иметь в виду, что практически все доброкачественные опухоли пищевода (кисты, фибромы, папилломы, рабдомиомы, липомы, миксомы, гемангиомы) встречаются редко и дисфагический синдром развивается очень медленно, в течение многих месяцев и лет. Общее состояние ухудшается постепенно и через годы от начала заболевания и не достигает такой выраженности, как при хронической стадии химических ожогов пищевода, проявляющейся его рубцовым стенозом. Диагноз доброкачественных заболеваний устанавливают при помощи эзофагоскопии и биопсии.
Злокачественные опухоли пищевода встречаются чаще доброкачественных и характеризуются более значительным и быстро наступающим дисфагическим синдромом на фоне общего ухудшения состояния организма (похудание, анемия, геморрагии и др.). Диагностика злокачественных опухолей пищевода затруднений не вызывает, поскольку и рентгенологически, и видеоэндоскопически, и биопсически устанавливают типичные (патогномоничные) признаки этих заболеваний.
При дифференциальной диагностике химических ожогов пищевода в поздних стадиях следует иметь в виду такие заболевания, как функциональные спазмы, расширения и параличи пищевода, гуммозные или туберкулезные поражения его стенки, паразитарные и грибковые заболевания, склеродермия, дивертикулы и первичная язвенная болезнь пищевода, диафрагмальная грыжа, сдавление пищевода локализованными вне его объемными патологическими процессами (лимфоаденит средостения, аневризма аорты, метастатические опухоли и т. п.), а также синдром Пламмера — Винсона.
Прогноз при химических ожогах пищевода всегда сомнителен из-за непрочности стенки пищевода, возможности многочисленных осложнений и образования рубцовой стриктуры. В прошлом летальность при химических ожогах пищевода достигала 40% и более. В настоящее время применение антибиотикотерапии и других методов раннего лечения позволило снизить летальность при химических ожогах пищевода до 2,5-3%. Из этого числа около 70% смертей приходится на торакоабдоминальные осложнения и 30% — на общерезорбтивные и токсические поражения почек и печени.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Источник
Симптомы химического ожога пищевода и их лечение
а) Симптомы и клиника химического ожога пищевода. Ожог едкими веществами вызывает интенсивную боль в полости рта, глотке, за грудиной и в эпигастральной области, сопровождающуюся позывами на рвоту, рвотой, слюнотечением и иногда отеком надгортанника и затрудненным дыханием. У большинства больных обожженная поверхность покрывается белыми струпьями.
Развивается шок, состояние больного неуклонно ухудшается, снижается артериальное давление, учащается пульс, появлются бледность и цианоз, кожа покрывается холодным потом, наступает коллапс. Через 24-48 ч появляются признаки интоксикации, нарушения функции почек (гематурия), печени, развивается гемолиз, нарушение водно-электролитного баланса, и иногда появляются симптомы нарушения функции ЦНС.
Возникает опасность перфорации или развития медиастинита, плеврита, перитонита, трахеопищеводного свища. Больные быстро истощаются. У выживших больных в дальнейшем развивается протяженный стеноз пищевода и прогрессирующая дисфагия.
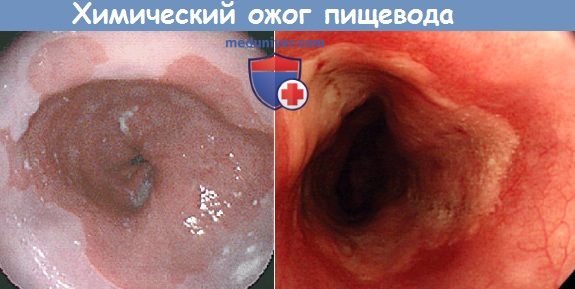
Эзофагоскопия при химическом ожоге пищевода
б) Причины и механизмы развития. Глубина поражения стенки пищевода при коагуляционном некрозе, вызванном ожогом сильными кислотами, и колликвацион-ном некрозе при ожоге щелочью, бывает разной. Рубцовый процесс в полости рта и в глотке может быть слабо выражен из-за быстрого прохождения едкого вещества в пищевод, но наблюдаются также случаи образования обширных рубцов, распространяющихся на пищевод и даже желудок и кишечник.
При ожогах щелочью поражение пищевода бывает более серьезным, чем желудка, что объясняется рефлекторным кардиоспазмом, в то время как при ожогах сильными кислотами поражение желудка оказывается более тяжелым.
Динамика ожоговой болезни пищевода включает следующие звенья:
1) первичный некроз слизистой оболочки полости рта, глотки, пищевода, желудка и кишечника;
2) общая интоксикация;
3) острый, подострый и хронический коррозивный эзофагит;
4) заживление пищевода с образованием рубцов и развитием стеноза;
5) поздние осложнения в виде поздних и рецидивирующих стенозов и злокачественной трансформации. Рубцовый стеноз развивается с 3-й недели.

Стриктура пищевода после химического ожога
в) Диагностика. Диагноз устанавливают на основании типичного анамнеза (случайное или преднамеренное (с целью суицида) употребление едкого вещества) и характерных местных признаков. Следует выяснить природу едкого вещества, выполнить рентгенографию грудной клетки и живота. Если по данным анамнеза и клинического обследования ожог не тяжелый, то выполняют контрастное рентгенологическое исследование пищевода, после чего осторожно исследуют пищевод и желудок эндоскопом и вводят желудочный зонд.
Противопоказаниями к эзофагоскопии и зондированию желудка являются шок и подозрение на перфорацию. Эзофагоскопию сразу при поступлении больного можно выполнить лишь в том случае, если протяженность и глубину ожога пищевода оценить невозможно.
г) Лечение химического ожога пищевода. Пострадавшему дают обильное питье (воду), анальгетики, седативные препараты и доставляют в отделение интенсивной терапии для борьбы с шоком, внутривенных инфузий, парентерального питания. Назначают антибиотики широкого спектра действия и при необходимости накладывают гастростому и трахеостому. Показана терапия высокими дозами глюкокортикоидов, вводимых внутривенно по крайней мере в течение 4 нед. Дозы этих препаратов корректируют в зависимости от результатов эндоскопического исследования (появление грануляций).
Первую эзофагоскопию с соблюдением необходимых предосторожностей выполняют через 6-8 дней. Если при рентгенологическом исследовании и эзофагоскопии выявляют стеноз пищевода, то с конца 2-й недели начинают дилатацию пищевода. В дальнейшем эзофагоскопию выполняют каждые 10 дней, пока дефекты слизистой оболочки не эпителизируют. После этого контрольную рентгенографию и эзофагоскопию выполняют через 1, 3, 6 и 12 мес.
Существует два метода бужирования пищевода:
• Раннее бужирование примерно на 8-12-й день после ожога пищевода. Бужирование проводится толстыми бужами размером 40F у взрослых, 20F у детей и 30F у подростков. Размер бужа с каждым днем увеличивают, пока больной не начнет свободно глотать. В дальнейшем бужирование повторяют, если при рентгенологическом исследовании вновь появляются признаки стеноза.
• Позднее бужирование выполняют лишь в том случае, если несмотря на глюкокортикоидную терапию развивается рубцовый стеноз пищевода. Бужирование в этом случае начинают спустя несколько недель. Его можно выполнять под контролем эзофагоскопа, с помощью бужей с ниткой-на-правителем или по клинку; бужирование вслепую недопустимо.
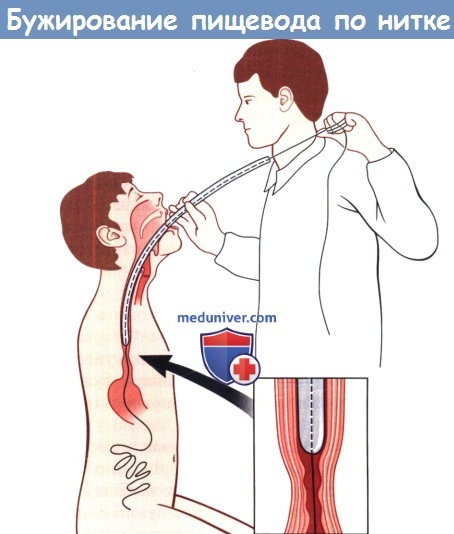
Начинают с подбора бужа подходящего размера с помощью эзофагоскопии. Предварительно с помощью контрастной рентгеноскопии уточняют локализацию стеноза и исключают злокачественную опухоль и множественные стенозы.
Бужирование с ниткой-направителем освобождает от необходимости ежедневного выполнения эзофагоскопии и обеспечивает правильность введения бужа в дистальный отдел пищевода. Применяются фенестрированные бужи. Сначала больной проглатывает свинцовый шарик, прикрепленный к шелковой нитке длиной в несколько метров. Нитку ежедневно приспускают, пока шарик не окажется в желудке, а затем и в кишечнике.
Тогда его положение верифицируют с помощью рентгенографии, нитку фиксируют и по ней начинают вводить в пищевод через стенозированный участок фенестрированные бужи, постепенно увеличивая их размер. Бужирование может занять несколько недель. Когда необходимость в нем отпадает, нитку отрезают на уровне рта, и она вместе с шариком выходит естественным путем.
Цель бужирования состоит в том, чтобы добиться расширения просвета пищевода до размера 45F у взрослых (что соответствует диаметру 15 мм), 30-35F у детей в возрасте до 10 лет и 30-40F у подростков.
Нить можно удалить также через гастростому, а последнюю использовать для ретроградного бужирования от желудка ко рту.
Бужирование таит в себе риск перфорации пищевода. Проведение бужа через нить-направитель устраняет этот риск. Особенно велика опасность перфорации, когда в стенозированной части пищевода имеется участок некроза и образуется слепой карман. Перфорация чревата развитием медиастинита, плеврита или перитонита, что требует наружного дренирования.
Если бужирование пищевода оказывается неэффективным, следует устранить стеноз хирургическим путем, выполнив резекцию пораженного участка с восстановлением непрерывности пищевода сегментом желудка или кишки. В связи с повышенным риском повторного стеноза, а также злокачественной трансформации больных следует взять под медицинское наблюдение и регулярно выполнять контрольную рентгенографию и эндоскопию.
— Также рекомендуем «Симптомы инородного тела пищевода и его удаление»
Оглавление темы «Болезни пищевода»:
- Симптомы химического ожога пищевода и их лечение
- Симптомы инородного тела пищевода и его удаление
- Симптомы перфорации и разрыва пищевода
- Симптомы дивертикула пищевода и его лечение
- Симптомы гастроэзофагеального рефлюкса (ГЭРБ) и его лечение
- Симптомы нарушения моторики пищевода — спазма и ахалазии
- Симптомы перстнеглоточной ахалазии и ее лечение
- Симптомы варикоза вен пищевода и его лечение
- Симптомы грыжи пищеводного отверстия диафрагмы (ГПОД) и его лечение
- Симптомы врожденных аномалий пищевода и их лечение
Источник
