Нетравматическая субдуральная гематома мкб 10

Рубрика МКБ-10: S06.5
МКБ-10 / S00-T98 КЛАСС XIX Травмы, отравления и некоторые другие последствия воздействия внешних причин / S00-S09 Травмы головы / S06 Внутричерепная травма
Определение и общие сведения[править]
Субдуральная гематома — это скопление крови между твердой мозговой оболочкой и поверхностью мозга. Она возникает у 10—15% больных с тяжелой черепно-мозговой травмой. По времени от момента травмы до появления симптомов субдуральные гематомы делят на острые (до 24 ч), подострые (от 1 до 10 сут) и хронические (более 10 сут). Около половины случаев (в основном острые гематомы) обусловлены переломами черепа. Субдуральные гематомы могут локализоваться в любой области, но чаще всего — над конвекситальной поверхностью мозга. Примерно в 20% случаев гематомы двусторонние.
Этиология и патогенез[править]
Причины: родовая травма, геморрагические диатезы или тупая травма головы без перелома черепа.
Патогенез. Источником кровотечения чаще всего служат поверхностные вены головного мозга, идущие к твердой мозговой оболочке или впадающие в мозговые синусы, а также сосуды, повреждаемые в контузионных очагах или при оскольчатых переломах. Субдуральные гематомы часто сочетаются с ушибом и отеком мозга. На КТ обычно выявляется смещение срединных структур, степень которого определяется не только размерами гематомы, но и повреждением вещества мозга.
Клинические проявления[править]
Виды субдуральных гематом
а. Острые субдуральные гематомы часто бывают результатом травм, полученных при столкновении на большой скорости (например, в результате автомобильных аварий). В этих случаях, как правило, бывают и тяжелые повреждения вещества мозга. Прогноз зависит от возраста, неврологического статуса на момент операции, времени от момента травмы до операции и обширности повреждения вещества мозга. Летальность — около 50%. Один из признаков острой субдуральной гематомы — длительное коматозное состояние, наступающее сразу после травмы. Отличить острую субдуральную гематому от эпидуральной на основании клинических данных удается не всегда.
б. Подострую субдуральную гематому следует заподозрить, если в течение нескольких суток от момента травмы сохраняются головная боль и заторможенность и затем вдруг развивается угнетение сознания. Во всех остальных отношениях подострая гематома напоминает острую.
в. Хроническая субдуральная гематома в отличие от других видов гематом может возникать при незначительной травме, которую сам больной нередко оставляет без внимания и о которой его друзья или родственники могут не знать. Обычно появляется нарастающее угнетение сознания вплоть до комы; иногда этому предшествует головная боль. Могут развиваться выраженные психические расстройства, в том числе имитирующие деменцию или лекарственные отравления. У детей хронические субдуральные гематомы чаще встречаются в возрасте от 2 до 6 мес; обычно они бывают вызваны случайной травмой или жестоким обращением, а основными проявлениями служат симптомы повышения ВЧД: рвота, заторможенность или возбуждение, увеличение окружности головы и выбухание родничка. Часто возникают эпилептические припадки. Если предполагается, что причиной травмы послужило жестокое обращение, следует поискать и другие повреждения (кровоизлияние в сетчатку, переломы). При вращательном ускорении легко повреждаются верхние поверхностные вены головного мозга в месте их впадения в верхний сагиттальный синус. При атрофии мозга (например, возрастной) эти вены удлиняются, что, по-видимому, увеличивает вероятность их разрыва. Этим можно объяснить частое возникновение субдуральной гематомы у пожилых и больных алкоголизмом, нередко после небольшого повреждения или даже без предшествующей травмы. Если больной не погибает, то вокруг кровяного сгустка формируется капсула, выстланная сосудистой грануляционной тканью. Эта капсула постепенно фиброзируется. Дуральный (наружный) слой этой капсулы толще, чем арахноидальный (внутренний) слой. Вначале гематома образована густой дегтеобразной жидкостью с фрагментами распавшегося кровяного сгустка, в последующем эта жидкость становится менее плотной и более прозрачной. Объем жидкости, по-видимому, постепенно увеличивается за счет транссудации плазмы и небольших кровоизлияний из сосудов богато васкуляризованной капсулы.
Травматическое субдуральное кровоизлияние: Диагностика[править]
Со временем плотность гематомы при КТ снижается: вначале она выше, чем плотность окружающих тканей, затем они сравниваются, и в конце концов гематома становится менее плотной, чем вещество мозга. В стадии, когда плотность гематомы и окружающих тканей одинакова, при КТ можно не увидеть даже массивную гематому, если не ввести в/в контрастное вещество, накапливающееся в васкуляризованной капсуле. В связи с этим методом выбора при диагностике подострой и хронической субдуральной гематомы стала МРТ. Если провести МРТ нет возможности, то используют КТ с контрастированием, сцинтиграфию или ангиографию.
Дифференциальный диагноз[править]
Травматическое субдуральное кровоизлияние: Лечение[править]
а. Острая субдуральная гематома. Обычно требуется хирургическое лечение. При остром интра- или послеоперационном отеке мозга необходимы мониторинг ВЧД и активная дегидратационная терапия.
б. Хроническая субдуральная гематома
1) При небольших гематомах можно ограничиться наблюдением с повторными неврологическими обследованиями и КТ, но только если возможность такого наблюдения гарантирована. Подобные гематомы могут самостоятельно рассасываться и не всегда требуют операции.
2) У больных с тяжелыми или прогрессирующими неврологическими расстройствами, а также при невозможности наблюдения показано хирургическое лечение. Если при КТ обнаруживается скопление жидкости пониженной плотности, то под общей или местной анестезией накладывают фрезевые отверстия для дренирования. После этого гематома часто рассасывается. У небольшого числа больных эту процедуру приходится повторять. Если же при КТ выявляется образование повышенной плотности, а также при неэффективности дренирования через фрезевые отверстия, необходимы краниотомия и удаление сгустка.
3) Дети с открытыми родничками. Сбривают волосы и обрабатывают голову йодом. Субдуральную иглу 18—22 G с коротким срезом вводят со вставленным мандреном в боковой угол большого родничка, отступив не менее 3 см от средней линии. Если родничок маленький, то иглу вводят через коронарный шов. Иглу медленно продвигают вперед, пока не будет проколота твердая мозговая оболочка. Удерживая иглу пальцем, извлекают мандрен и выпускают жидкость. Жидкость нельзя отсасывать. Такие пункции повторяют при появлении симптомов повышения ВЧД. При неэффективности повторных пункций показано временное шунтирование СМЖ, а иногда — краниотомия.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
1. Becker, D. P., and Gudeman, S. K. Textbook of Head Injury. Philadelphia: Saunders, 1989.
2. Kaufman, H. H., et al. Delayed and recurrent intracranial hematomas related to disseminated intravascular clotting and fibrinolysis in head injury. Neurosurgery 7:445, 1980.
3. Marshall, L. F., Smith, R. W., and Shapiro, H. M. The outcome with aggressive treatment in severe head injuries. Part I: The significance of intracranial pressure monitoring. Part II: Acute and chronic barbiturate administration in the management of head injury. J. Neurosurg. 50:20, 1979.
4. Peyster, R. G., and Hoover, E. D. CT in head trauma. J. Trauma 22:25, 1982.
5. Simon, R. H., and Sayre, J. T. Strategy in Head Injury Management. Norwalk, CT: Appleton & Lange, 1987.
6. Gomori, J. M., et al. Variable appearances of subacute intracranial hematomas on high-field spin-echo. MR. A.J.N.R. 8:1019, 1987.
Действующие вещества[править]
Источник
Гематома – повреждение, для которого характерно появление ограниченного скопления крови (жидкой или свернувшейся) при разного рода травмах, сопровождающихся нарушением целостности стенки сосуда. В зависимости от локализации варьируются и последствия гематомы.
Внутричерепные гематомы способны осложняться нарушениями мозговых функций вплоть до летального исхода. Субдуральная гематома головного мозга – это скопление крови, локализованное между паутинной и мягкой мозговыми оболочками. Данная разновидность обычно является следствием черепно-мозговых травм.
Иногда разрыв сосуда, ставший причиной возникновения кровоизлияния, происходит при гипертонической болезни, аневризмах и артериовенозных мальформациях головного мозга.
Информация для врачей: по МКБ 10 субдуральная гематома определяется как «травматическое субдуральное кровоизлияние», шифр S06.5.
Классификация
Субдуральные гематомы классифицируют по скорости развития клинических признаков. Существуют следующие виды кровоизлияний:

- острая субдуральная гематома: проявления возникают на протяжении семидесяти двух часов от момента нанесения травмы;
- подострая субдуральная гематома определяется при развитии симптомов в течение четырех – четырнадцати лет после травмы;
- хроническая субдуральная гематома охарактеризована появлением симптоматики через несколько недель или месяцев после получения травмы (обычно больше трех недель).
Подострые и хронические типы кровоизлияний образуются чаще как результат повреждения сосудов под влиянием различных факторов; острые – как итог черепно-мозговой травмы. Субдуральное кровоизлияние с одинаковой частотой возникает как на стороне травмы, так и на противоположной по биомеаническому принципу противоудара (головной мозг смещается в сторону, противоположную удару и может травмироваться, столкнувшись с костным черепом с противоположной стороны).
Симптомы
Симптомы субдуральной гематомы, чрезвычайно вариабельны. Проявления гематомы обусловлены локальными, общемозговыми и стволовыми нарушениями. Характерен «светлый» промежуток – временного отрезка сразу после нанесения травмы, когда проявления отсутствуют. Длительность «светлого» промежутка может колебаться от минут и часов до нескольких суток. При хронических формах этот период может составлять месяцы или годы.
Для субдуральных гематом характерна волнообразность течения, при этом иные пациенты могут внезапно впасть в коматозное состояние.
Очаговые симптомы зависят от локализации кровоизлияния, общемозговые – от ее объема и величины сдавления головного мозга, стволовые симптомы – от характера поражения ствола мозга и от процента его вклинения в затылочное отверстие.
Варианты течения заболевания
Различают три основных варианта клинической картины субдуральных кровоизлияний:
- Классическая клиника. Изменение состояния сознания происходит в три фазы: потеря сознания на момент травмы, четкий «светлый» промежуток, повторная утрата сознания. В период восстановления больной сообщает о сильных головных болях, тошноте, головокружении, возможна потеря памяти. Очаговая симптоматика проявляет себя позже, в период углубления оглушения. Тогда же происходит резкое усиление головной боли, развивается рвота.
Очаговые симптомы: чаще всего это мидриаз, расстройства чувствительности, контралатеральная пирамидная недостаточность (недостаточность функционирования мозга, отображающаяся на противоположной стороне от стороны поражения). Из стволовой симптоматики: вторичный стволовый синдром (урежение частоты сердечных сокращений, нарушение функции дыхания, тонические судороги).
Трехфазность клиники привычнее для подострой формы, нежели для острой. В этих случаях возможно появление эйфории, снижения критики к своему состоянию.
- Вариант со стертой картиной «светлого» промежутка. Первичная потеря сознания может достигать степени комы. Четко выражена стволовая и очаговая симптоматика. Затем происходит частичное восстановление сознания (обычно до оглушения). Через некоторое время больной вновь впадает в сопор или кому, углубляются нарушения жизненно-важных функций. Могут развиться эпилептические припадки, нарастает гемипарез.
- Вариант без «светлого» промежутка. Встречается при множественных, тяжелых травмах головного мозга. Пациент находится в сопорозном состоянии или в коме. Моменты прояснения сознания либо стерты, либо отсутствуют, положительной динамики практически не отмечается.
Последствия субдуральной гематомы
Возникновение субдурального кровоизлияния сопровождается быстрым смещением мозга и ущемлением его стволовых структур. Субдуральная гематома обычно развивается на фоне тяжелых повреждений черепа и мозга, поэтому прогностически неблагоприятна.
Исход и последствия субдуральной гематомы головного мозга зависят от скорости распознавания кровоизлияния и грамотно выбранной методики лечения. В основе прогноза лежат и другие факторы: возраст пациента, объем кровоизлияния, соматическое утяжеление. Статистика на сегодня говорит о высокой летальности среди таких больных и инвалидизации среди выживших.
Лечение
Производится консервативным способом или хирургическим путем, в зависимости от ее вида, объема, а также индивидуальных особенностей пациента. При острой форме чаще показано удаление субдуральной гематомы. Обнаружение смещения и сдавливания мозговых структур – стимул к операции в максимально короткие сроки от момента нанесения травмы (или разрыва сосуда).
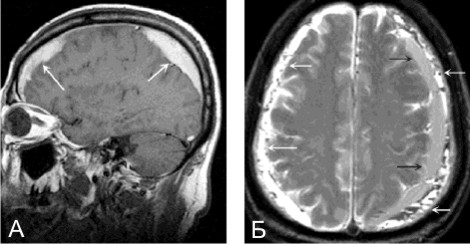
а) При МРТ без контрастирования на снимке определяются очаги скопления жидкости указанные белыми стрелками — подострые субдуральные гематомы.
б) При МРТ визуализируются очаги повышенной интенсивности сигнала (указаны стрелками белого цвета), а также очаги пониженной интенсивности МРТ-сигнала (указаны черными стрелками), данные признаки характерны для острых субдуральных гематом.
Абсолютным показанием для оперативного лечения субдуральной гематомы является толщина скопившейся крови более одного сантиметра, определяемая на визуализирующем исследовании (МСКТ, МРТ). Послеоперационный период должен сопровождаться поддерживанием жизненных функций, контролем внутричерепного давления.
Операция показана и при подостром субдуральном кровоизлиянии, если отмечается усиление очаговой симптоматики, появление признаков внутричерепной гипертензии.
Источник
- Описание
- Причины
- Симптомы (признаки)
- Диагностика
- Лечение
Краткое описание
Острая травматическая субдуральная гематома — скопление крови в пространстве между внутренним листком твёрдой мозговой оболочки и арахноидальной оболочкой головного мозга. У пациентов с острой травматической субдуральной гематомой обычно обнаруживают значительно большее первичное повреждение головного мозга, чем у пациентов с эпидуральной гематомой, поэтому результаты лечения этой группы больных значительно хуже.
Код по международной классификации болезней МКБ-10:
- I61 Внутримозговое кровоизлияние
Причины
Этиология и патогенез • Скопление крови вокруг источника кровотечения в зоне размозжения мозга (обычно полюс лобной и височной долей). В этом случае имеется значительное первичное повреждение всего мозга, «светлого промежутка» не бывает, доминирует общемозговая симптоматика в виде грубого нарушения сознания • Разрыв «мостиковых» вен в результате резкого движения головой при ускорении/замедлении. Первичное повреждение головного мозга меньше и возможен «светлый промежуток» с последующим быстрым ухудшением состояния. Следует помнить, что у пациентов, получающих антикоагулянты, риск развития субдуральной гематомы значительно выше (у мужчин в 7 раз, а у женщин в 26 раз по сравнению с общей популяцией). У таких больных даже незначительная травма может привести к возникновению гематомы, угрожающей жизни.
Симптомы (признаки)
Клиническая картина неспецифична и отражает тяжесть первичной ЧМТ, иногда наблюдают вариант течения со «светлым» промежутком (см. Гематома эпидуральная).
Диагностика
Диагностика. При КТ выявляют серповидной формы объёмное образование расположенное между конвекситальной поверхностью головного мозга и внутренней пластинкой костей свода черепа. В зависимости от давности гематомы интенсивность сигнала сильно варьирует
• 1–3 сут (острая гематома): плотность на КТ высокая.
• От 4 сут до 2–3 нед (подострая гематома): плотность как у тканей головного мозга.
• От 3 нед до 3 мес (хроническая гематома): плотность низкая (приближается к плотности ликвора).
• Более 3 мес: может принять форму линзы (как эпидуральная гематома), плотность выше, чем у ликвора, но ниже, чем у свежей крови.
Лечение
Лечение. В большинстве случаев при острой субдуральной гематоме необходимо экстренное оперативное вмешательство — краниотомия, удаление гематомы. Абсолютное показание к операции — гематома толщиной более 1 см по данным КТ. В послеоперационном периоде необходима интенсивная терапия с поддержкой витальных функции и контроль уровня ВЧД (должно составлять менее 25 мм рт.ст.) — маннитол, вентрикулярный дренаж, барбитураты, гипервентиляция.
Прогноз. Летальность составляет 50–90%, но следует учитывать, что она в первую очередь обусловлена первичным травматическим повреждением головного мозга, а не гематомой как таковой. У пожилых пациентов (старше 60 лет) и у пациентов, получающих антикоагулянты летальность приближается к 90–100%. В последнее время интенсивно исследуются факторы, влияющие на прогноз при острой травматической субдуральной гематоме. Независимые факторы достоверно влияющие на прогноз: • Механизм травмы: наихудший прогноз при мотоциклетной травме: без шлема летальность 100%, в шлеме — 33% • Возраст старше 65 лет значительно ухудшает прогноз (летальность 82%, «функциональная» выживаемость 5%) • Послеоперационный уровень ВЧД: менее 20 мм рт.ст. — летальность 40%, более 45 мм рт.ст. — практически 100% • Неврологический статус на момент поступления в специализированный стационар.
Летальность и «функциональная» выживаемость (т.е. с сохранностью, как минимум, способности к самообслуживанию) в зависимости от тяжести ЧМТ • 3 балла по шкале Глазго (смертность 90%, «функциональная» выживаемость 5%) • 4 балла по шкале Глазго (смертность 76%, «функциональная» выживаемость 10%) • 5 баллов по шкале Глазго (смертность 62%, «функциональная» выживаемость 18%) • 6–7 балла по шкале Глазго (смертность 51%, «функциональная» выживаемость 44%)
Хроническая субдуральная гематома, несмотря на внешнюю схожесть с острой субдуральной гематомой, имеет ряд существенных отличий.
Хроническая субдуральная гематома
Эпидемиология. Хроническая субдуральная гематома обычно возникает у пожилых людей (средний возраст — 63 года). Менее чем у 50% из них в анамнезе удаётся выявить ЧМТ. В 20–25% случаев хроническая субдуральная гематома бывает двусторонней.
Факторы риска • Алкоголизм • Эпилепсия • Шунтирующие операции по поводу гидроцефалии • Коагулопатия.
Этиология и патогенез. Считают, что хроническая субдуральная гематома формируется из незамеченной (скорее всего незначительной) острой субдуральной гематомы. Попадание в субдуральное пространство крови вызывает воспалительную реакцию, выпадает фибрин и формируется капсула гематомы. В дальнейшем происходят васкуляризация капсулы, фибринолиз и «разжижение» кровяного сгустка в центре гематомы. Течение гематомы определяется соотношением процессов фильтрации плазмы из капсулы и микрокровоизлияний в полость с одной стороны и реабсорбции содержимого гематомы с другой.
Клиническая картина весьма вариабельна: от минимальных проявлений (длительные головные боли, нарастание деменции и поведенческих нарушений) и симптоматики, напоминающей таковую при транзиторных ишемических атаках, до развития судорог, гемиплегии и комы (крайне неблагоприятный вариант течения). Во многих случаях до проведения КТ головного мозга правильный диагноз поставить не удаётся.
Диагностика: КТ или МРТ головного мозга. В некоторых случаях МРТ более информативна (например, у пациентов с так называемыми «изоплотностными» двухсторонними гематомами, когда гематома неотличима по плотности от паренхимы головного мозга, а дислокация срединных структур отсутствует.
Лечение. Все симптоматические гематомы и асимптоматические гематомы размером более 1 см подлежат оперативному лечению. Цель операции — удаление жидкого компонента гематомы (малая операция через фрезевое отверстие, которую можно выполнить под местным обезболиванием). Удаление капсулы в большинстве случаев не показано, т.к. значительно увеличивает хирургическую травму и может вызвать дополнительный грубый неврологический дефицит. Перед оперативным вмешательством обязательно проводят исследование системы гемостаза и корригируют выявленные нарушения. Целесообразность профилактического назначения противосудорожных препаратов дискутабельна, т.к. это не влияет на риск развития «поздних» эпиприступов.
Прогноз. Улучшение неврологического статуса наблюдают практически у всех пациентов сразу после дренирования, причём существует закономерность: чем выше было давление в гематоме, тем более отчетливым будет клинический эффект. Летальность по данным различных авторов составляет от 0 до 8% и определяется преимущественно общим состоянием пациента, а не самим фактом дренирования гематомы. На контрольных КТ, выполненных на 10 — й день после операции остатки гематомы выявляют в 78% случаев, через 1,5 мес — в 15%. Показания к повторному дренированию — увеличение остатков гематомы в объеме и ухудшение неврологического статуса пациента.
МКБ-10. I61 Внутримозговое кровоизлияние
Лекарственные средства и Медицинские препараты применяемы для лечения и/или профилактики «Гематома субдуральная».
Источник
