Неотложная помощь при субдуральной гематоме

5.5. субдуральная гематома
Острая травматическая субдуральная гематома – скопление крови в пространстве между внутренним листком твердой мозговой оболочки и сосудистой оболочкой головного мозга. У пациентов с острой травматической субдуральной гематомой обычно обнаруживают значительно большее первичное повреждение головного мозга, чем у пациентов с эпидуральной гематомой, поэтому результаты лечения этой группы больных значительно хуже.
Патофизиология
Гематома является следствие травмы, например перелома черепа.
Первичный осмотр
• Оцените качество дыхания пациента.
Нарушения в дыхании могут указывать на серьезные неврологические проблемы.
• Выполните неврологическую оценку, отметьте уровень сознания пациента, афазию, способность членораздельно произносить слова.
• Проверьте жизненно важные параметры пациента, отметьте наличие или отсутствие гипотонии, тахикардии, брадипноэ или тахипноэ, степень гипоксии.
• Проверьте историю болезни пациента, выявите наличие в недавнем анамнезе ран или травм, сопровождаемых потерей сознания.
• Узнайте, испытывает ли пациент головную боль, слабость, тошноту, рвоту.
• Оцените наличие у пациента раздражительности, беспокойства, изменений поведения, свидетельствующих об увеличении внутричерепного давления.
Первая помощь
• Обеспечьте пациенту постельный режим.
• Обеспечьте дополнительный доступ кислорода, подготовьте пациента к эндотрахеальной интубации и при необходимости – к ИВЛ.
• Отправьте кровь на анализ ее газового состава.
• Подготовьте пациента к выполнению магнитно-резонансной томографии.
• По показаниям врача введите:
• мочегонные средства для уменьшения отека головного мозга;
• антиконвульсанты;
• слабительные для предупреждения напряжения;
• жаропонижающие.
Последующие действия
• В большинстве случаев при острой субдуральной гематоме необходимо экстренное оперативное вмешательство – краниотомия, удаление гематомы. В послеоперационном периоде необходима интенсивная терапия с поддержкой витальных функций и контроль уровня внутричерепного давления с применением маннитола, вентрикулярного дренажа, барбитуратов, гипервентиляции.
Превентивные меры
• Проводите профилактические беседы о соблюдении личной безопасности, в частности о том, что при езде в автомобиле необходимо пользоваться ремнями безопасности и по возможности приобретать машины с подушками безопасности.
Таблица 4
Степени угнетения сознания (по А.Н. Коновалову и соавт., 1998)
Степень нарушения сознания может быть оценена по шкале комы Глазго (см. таблицу 5). По этой шкале производится оценка трех показателей: речевой продукции, реакции на боль и открывания глаз. Оценку каждого типа ответа выполняют независимо от других. Сумма трех ответов определяет глубину расстройств сознания. Уровень комы может варьировать от 3 баллов (атоническая кома) до 15 (ясное сознание).
Таблица 5
Шкала комы Глазго
Несмотря на современные технологические возможности, динамическая неврологическая оценка продолжает оставаться одним из наиболее простых и важных способов мониторинга адекватности интенсивной терапии. Данные инструментальных методов всегда должны рассматриваться только в сопоставлении с клинической картиной. Нарастание степени угнетения сознания, глубины двигательных и тонических расстройств, увеличение числа симптомов выпадения функций черепно-мозговых нервов отражают неэффективность терапии.
Данный текст является ознакомительным фрагментом.
Читайте также
5.4. Эпидуральная гематома
5.4. Эпидуральная гематома
Гематома эпидуральная – локальное скопление крови в пространстве между внутренней поверхностью черепа и наружным листком твердой мозговой оболочки (эпидуральное пространство).ПатофизиологияЭпидуральная гематома является следствием травмы,
5.6. Внутримозговая гематома
5.6. Внутримозговая гематома
Внутримозговая гематома, или травматическое внутримозговое кровоизлияние, это возникшее в результате сильного удара кровоизлияние в ткань мозга. Обычно диагноз ставят на основании компьютерной томографии головного мозга. Внутримозговая
ГЕМАТОМА
ГЕМАТОМА
См. статью КРОВОПОДТЕК.
Источник
Алгоритм диагностики и лечения острой субдуральной гематомы — Европейские рекомендации
Субдуральная гематома (СДГ) представляет собой скопление крови в субдуральном пространстве между внутренней стороной твердой мозговой оболочки и поверхностью мозга. Определение «острая субдуральная гематома» варьирует от автора к автору. По определению Маршалла они считаются «острыми» в течение первых 24 часов после травмы, «подострыми» на 2-7 сутки и «хроническими» спустя 14 суток после травмы.
а) Патогенез. Основными причинами острой субдуральной гематомы (оСДГ) у молодых пациентов являются дорожно-транспортные происшествия, а в пожилой возрастной группе — падения с высоты. Частой причиной является жестокое обращение с детьми.
«Чистая» острая субдуральная гематома (оСДГ) не типична. Разрыв корковых артерии или переходных вен мозга после незначительной травмы является наиболее частой причиной этих случаев.
Причиной формирования большинства острой субдуральной гематомы (оСДГ) являются другие внутричерепные повреждения (разрывы сосудов коры либо артерий или вен ушибленной поверхности головного мозга). Сопутствующие интракраниальные повреждения обнаруживаются примерно у половины пациентов с ШКГ 3-15 баллов. У пациентов с ШКГ 8 баллов или ниже, доля таких повреждений увеличивается до 60-80%. Большинство из них представлены ушибами и/или травматическими внутримозговыми гематомами. Травматическое субарахноидальное кровоизлияние (тСАК) можно наблюдать в 10-20% случаев.
Поскольку большинство из этих поражений являются результатом несчастных случаев с высокой скоростью, особенно часты экстракраниальные травмы (средней зоны лица, органов грудной и брюшной полости, конечностей).
Большинство острой субдуральной гематомы (оСДГ) находятся в супратенториальной части в лобно-височно-теменной области. Межполушарные СДГ редки. Инфратенториальные оСДГ составляют менее 1% всех случаев.
б) Эпидемиология. На основании данных разных исследований, острая субдуральная гематома (оСДГ) возникают примерно у 10% всех пациентов с черепно-мозговой травмой. У коматозных больных частота составляет около 20%. Собственные данные автора по 1136 пациентам с тяжелыми травмами головы показали возникновение в 18,4% случаях изолированной травмы головы и 30,4% сочетанной травмы. оСДГ могут возникнуть в любом возрасте, но преимущественно у молодых мужчин в возрасте 30-50 лет.
в) Клинические признаки острой субдуральной гематомы (оСДГ). Как и при эпидуральной гематоме, голова должна быть исследована для выявления местных травм таких как кровоподтеки, ссаднения кожи и подапоневротические отеки.
В связи с тем, что тяжелая первичная травма головного мозга присутствует у большинства пациентов с оСДГ, чаще всего они поступают уже в коме. На момент поступления 37-80% всех пациентов имеют ШКГ 8 баллов и менее. Светлый промежуток наблюдается в менее чем 20% всех случаев. Почти у 50% всех поступивших в стационар с острой субдуральной гематомой зрачки изменены. Как и при других гематомах, вторичное ухудшение проявляется снижением показателя ШКГ, расширением ипсилатерального зрачка и контралатеральным гемипарезом с последующими клиническими признаками дислокационного синдрома.
г) Диагностика. Как и во всех случаях травмы КТ является методом выбора. В типичных случаях может быть выявлено двояковыпуклое объемное образование, пониженной плотности под внутренней стороной черепа в лобно-височной области. Вполне типично расширение гематомы в сильвиеву борозду. Как уже упоминалось, инфратенториальная оСДГ очень редкая находка. КТ не только выявляет саму оСДГ, но и сопутствующие внутричерепные повреждения.
д) Операция при острой субдуральной гематоме (оСДГ):
1. Показания. Как для эпидуральной гематомы, рандомизированные контролируемые исследования, сравнивающие результаты хирургического и нехирургического лечения отсутствуют. Таким образом, показания к операции также зависят от клинического состояния, неврологического статуса и данных КТ. Толщина и объем гематомы, степень смещения срединных структур и компрессия базальных цистерн тесно связаны с исходом. Гематомы с толщиной более 10 мм или гематомы, вызывающие смещение срединных структур более чем на 5 мм, должны удаляться независимо от состояния пациента.
Хирургическая эвакуация гематомы должна быть выполнены как можно скорее, потому что как и при ЭДГ задержка в операции обычно ухудшает конкретный исход. При небольшой гематоме, но клиническом ухудшении имеются хорошие показания к операции. В принципе рекомендуется измерение ВЧД у всех пациентов в коматозном состоянии и прооперированных по поводу оСДГ. Возраст (как и во всех случаях ЧМТ) является четким предиктором исхода у пациентов с оСДГ, различные исследования были акцентированы на результатах операций по поводу оСДГ у пожилых пациентов. На основании полученных данных можно утверждать, что хорошие функциональные результаты у коматозных больных в возрасте старше 70 лет очень маловероятны. Таким образом, при оценке показаний этот факт также необходимо учитывать.
2. Общие хирургические принципы. Существуют различные методы эвакуации острой субдуральной гематомы (оСДГ). Чаще применяются трефинации, краниотомия и краниоэктомия (с дополнительной дуропластикой или без нее) и подвисочная декомпрессия. Очень немногие исследования посвящены перспективной оценке влияния этих различных хирургических методов на результат. Единственно, что можно извлечь из этих данных является то, что эвакуация оСДГ через трефинацию, как правило, не самый лучший вариант.
В нашем учреждении для эвакуации острой субдуральной гематомы (оСДГ) в типичной локализации используется большой стандартизированный «травма-лоскут» (то есть большая лобно-височно-теменная базальная трепанация черепа). Вполне понятно, что кожный и костный лоскут, а также вскрытие оболочки должны быть достаточно большими (поэтому для выявления всех источников кровотечения, а также снижения ВЧД должны быть визуализированы лобно-боковая, височная и теменная кора). После удаления костного лоскута и открытия ТМО удаление гематомы выполняется путем аспирирования и отмывания. Мы обычно резецируем только сильно ушибленные части мозга, также удаляя сгустки в лобной и височной области.
Если мозг расслаблен, и нет тенденции к отеку, мы имплантируем паренхиматозный датчик ВЧД и завершаем операцию с тщательным гемостазом, ушиванием ТМО, реимплантацией костного лоскута и ушиванием мягких тканей. Если же мозг имеет тенденцию к набуханию (основное правило: достижение уровня ТМО в конце интракраниальной части операции) мы выполняем дуропластику и удаляем костный лоскут.
3. Послеоперационные меры предосторожности. Как и во всех случаях травматических гематом, после операции для оценки полноты удаления гематомы и исключения рецидива должна быть выполнена контрольная КТ.
4. Результаты. С учетом того, что большинство пациентов с острыми травматическими субдуральными гематомами (оСДГ) имеет тяжелую первичную травму, результат в целом хуже, чем у пациентов с эпидуральной гематомой. Клиническое состояние, начальный неврологический статус, длительность вклинения и сопутствующие внутричерепные поражения являются чрезвычайно значимыми предикторами исхода. В целом смертность у коматозных больных колеблется от 45 до 70%, с частотой хорошего функционального результата от 10 до 20%.
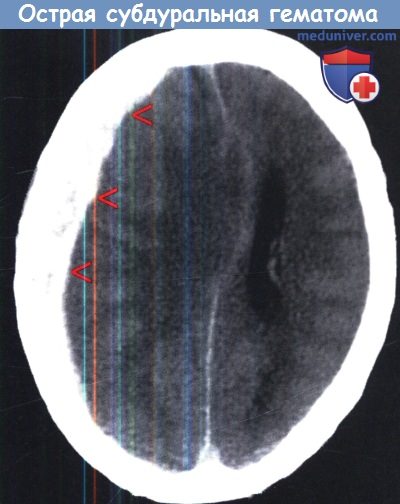
Компьютерная томография при типичной острой субдуральной гематоме (красные стрелки) в левой лобно-височной области,
вызывающей компрессию ипсилатерального желудочка и смещение средней линии.
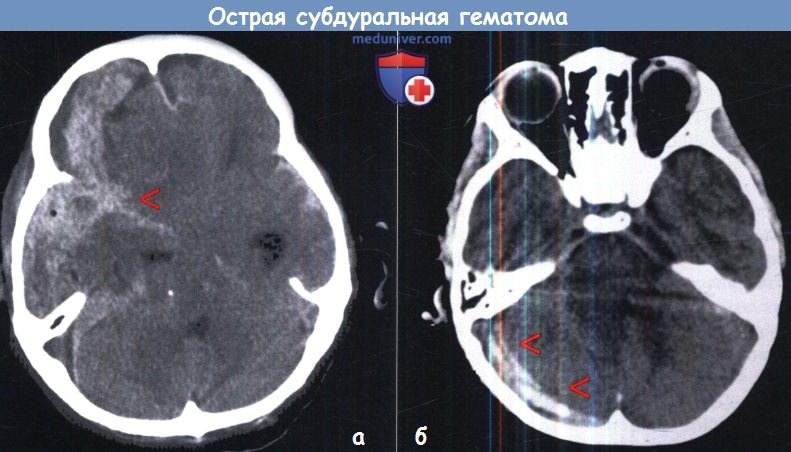
а — Компьютерная томография при большой СДГ правой стороны. Обратите внимание на расширение гематомы в сильвиеву щель (стрелки).
б — Острая субдуральная гематома над правым полушарием мозжечка.
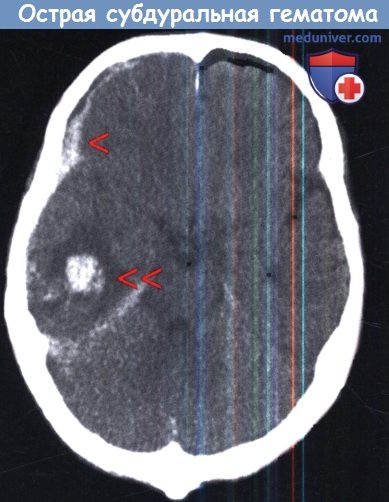
Типичная КТ картина острой субдуральной гематомы (красная стрелка),
сопровождающаяся ушибом височной доли (двойная красная стрелка).

A-В. Типичные хирургические действия в ходе удаления большой острой субдуральной гематомы.
А. После разреза кожи головы и удаления костного лоскута напряженная синеватая твердая мозговая оболочка указывает на наличие гематомы.
Б. После вскрытия ТМО. В. После удаления большей части гематомы.
Обратите внимание на красный цвет поверхности мозга, связанный с травматическим субарахноидальным кровоизлиянием и несколькими ушибами мозга.
— Также рекомендуем «Алгоритм диагностики и лечения паренхиматозного повреждения мозга — Европейские рекомендации»
Оглавление темы «Черепно-мозговая травма (ЧМТ).»:
- Алгоритм диагностики и лечения перелома кости черепа — Европейские рекомендации
- Алгоритм диагностики и лечения ликворной фистулы (ликвореи) — Европейские рекомендации
- Алгоритм диагностики и лечения проникающей травмы головы — Европейские рекомендации
- Алгоритм диагностики и лечения эпидуральной гематомы — Европейские рекомендации
- Алгоритм диагностики и лечения острой субдуральной гематомы — Европейские рекомендации
- Алгоритм диагностики и лечения паренхиматозного повреждения мозга — Европейские рекомендации
- Особенности черепно-мозговых травм у детей
- Виды травм головы при рождении у детей
- Особенности перелома черепа у новорожденных и грудных детей
- Черепно-мозговые травмы при жестком обращении с детьми
Источник
Гематома – повреждение, для которого характерно появление ограниченного скопления крови (жидкой или свернувшейся) при разного рода травмах, сопровождающихся нарушением целостности стенки сосуда. В зависимости от локализации варьируются и последствия гематомы.
Внутричерепные гематомы способны осложняться нарушениями мозговых функций вплоть до летального исхода. Субдуральная гематома головного мозга – это скопление крови, локализованное между паутинной и мягкой мозговыми оболочками. Данная разновидность обычно является следствием черепно-мозговых травм.
Иногда разрыв сосуда, ставший причиной возникновения кровоизлияния, происходит при гипертонической болезни, аневризмах и артериовенозных мальформациях головного мозга.
Информация для врачей: по МКБ 10 субдуральная гематома определяется как «травматическое субдуральное кровоизлияние», шифр S06.5.
Классификация
Субдуральные гематомы классифицируют по скорости развития клинических признаков. Существуют следующие виды кровоизлияний:

- острая субдуральная гематома: проявления возникают на протяжении семидесяти двух часов от момента нанесения травмы;
- подострая субдуральная гематома определяется при развитии симптомов в течение четырех – четырнадцати лет после травмы;
- хроническая субдуральная гематома охарактеризована появлением симптоматики через несколько недель или месяцев после получения травмы (обычно больше трех недель).
Подострые и хронические типы кровоизлияний образуются чаще как результат повреждения сосудов под влиянием различных факторов; острые – как итог черепно-мозговой травмы. Субдуральное кровоизлияние с одинаковой частотой возникает как на стороне травмы, так и на противоположной по биомеаническому принципу противоудара (головной мозг смещается в сторону, противоположную удару и может травмироваться, столкнувшись с костным черепом с противоположной стороны).
Симптомы
Симптомы субдуральной гематомы, чрезвычайно вариабельны. Проявления гематомы обусловлены локальными, общемозговыми и стволовыми нарушениями. Характерен «светлый» промежуток – временного отрезка сразу после нанесения травмы, когда проявления отсутствуют. Длительность «светлого» промежутка может колебаться от минут и часов до нескольких суток. При хронических формах этот период может составлять месяцы или годы.
Для субдуральных гематом характерна волнообразность течения, при этом иные пациенты могут внезапно впасть в коматозное состояние.
Очаговые симптомы зависят от локализации кровоизлияния, общемозговые – от ее объема и величины сдавления головного мозга, стволовые симптомы – от характера поражения ствола мозга и от процента его вклинения в затылочное отверстие.
Варианты течения заболевания
Различают три основных варианта клинической картины субдуральных кровоизлияний:
- Классическая клиника. Изменение состояния сознания происходит в три фазы: потеря сознания на момент травмы, четкий «светлый» промежуток, повторная утрата сознания. В период восстановления больной сообщает о сильных головных болях, тошноте, головокружении, возможна потеря памяти. Очаговая симптоматика проявляет себя позже, в период углубления оглушения. Тогда же происходит резкое усиление головной боли, развивается рвота.
Очаговые симптомы: чаще всего это мидриаз, расстройства чувствительности, контралатеральная пирамидная недостаточность (недостаточность функционирования мозга, отображающаяся на противоположной стороне от стороны поражения). Из стволовой симптоматики: вторичный стволовый синдром (урежение частоты сердечных сокращений, нарушение функции дыхания, тонические судороги).
Трехфазность клиники привычнее для подострой формы, нежели для острой. В этих случаях возможно появление эйфории, снижения критики к своему состоянию.
- Вариант со стертой картиной «светлого» промежутка. Первичная потеря сознания может достигать степени комы. Четко выражена стволовая и очаговая симптоматика. Затем происходит частичное восстановление сознания (обычно до оглушения). Через некоторое время больной вновь впадает в сопор или кому, углубляются нарушения жизненно-важных функций. Могут развиться эпилептические припадки, нарастает гемипарез.
- Вариант без «светлого» промежутка. Встречается при множественных, тяжелых травмах головного мозга. Пациент находится в сопорозном состоянии или в коме. Моменты прояснения сознания либо стерты, либо отсутствуют, положительной динамики практически не отмечается.
Последствия субдуральной гематомы
Возникновение субдурального кровоизлияния сопровождается быстрым смещением мозга и ущемлением его стволовых структур. Субдуральная гематома обычно развивается на фоне тяжелых повреждений черепа и мозга, поэтому прогностически неблагоприятна.
Исход и последствия субдуральной гематомы головного мозга зависят от скорости распознавания кровоизлияния и грамотно выбранной методики лечения. В основе прогноза лежат и другие факторы: возраст пациента, объем кровоизлияния, соматическое утяжеление. Статистика на сегодня говорит о высокой летальности среди таких больных и инвалидизации среди выживших.
Лечение
Производится консервативным способом или хирургическим путем, в зависимости от ее вида, объема, а также индивидуальных особенностей пациента. При острой форме чаще показано удаление субдуральной гематомы. Обнаружение смещения и сдавливания мозговых структур – стимул к операции в максимально короткие сроки от момента нанесения травмы (или разрыва сосуда).
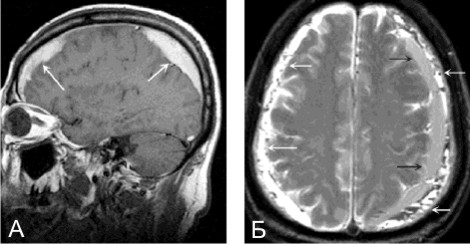
а) При МРТ без контрастирования на снимке определяются очаги скопления жидкости указанные белыми стрелками — подострые субдуральные гематомы.
б) При МРТ визуализируются очаги повышенной интенсивности сигнала (указаны стрелками белого цвета), а также очаги пониженной интенсивности МРТ-сигнала (указаны черными стрелками), данные признаки характерны для острых субдуральных гематом.
Абсолютным показанием для оперативного лечения субдуральной гематомы является толщина скопившейся крови более одного сантиметра, определяемая на визуализирующем исследовании (МСКТ, МРТ). Послеоперационный период должен сопровождаться поддерживанием жизненных функций, контролем внутричерепного давления.
Операция показана и при подостром субдуральном кровоизлиянии, если отмечается усиление очаговой симптоматики, появление признаков внутричерепной гипертензии.
Источник
