Можно ли резать гематому

Несмотря на то что любые синяки и кровоподтеки являются неприятными последствиями травм или заболеваний, далеко не всегда требуется вскрытие гематомы. При удачном стечении обстоятельств и медицинских факторов можно обойтись консервативными методами терапии, а вскрытие гематомы используется уже как одна из крайних мер.

Виды синяков
Любая гематома представляет собой скопление крови внутри мягких тканей, мышц или органов вследствие разрыва сосудов – обычно это происходит в результате травмы. Они могут быть как незначительными по размеру и степени выраженности, так и серьезными, которые способны сдавливать органы, вызывая риск развития осложнений. При негативном развитии событий на месте разрыва сосуда образуется новая соединительная ткань, возникает нагноение или нарушение функции соседнего органа, и наиболее опасными в этом смысле являются гематомы внутри черепа.
Классифицировать гематомы можно по нескольким критериям: по состоянию крови, по отношению к сосуду с кровотечением и по клиническим признакам (диффузные, ограниченные либо осумкованные), но наиболее важным признаком отличия является локализация травмы. Согласно этой классификации, виды внутреннего кровоизлияния могут быть следующими:
- подкожное;
- подслизистое;
- подфасциальное;
- межмышечное.
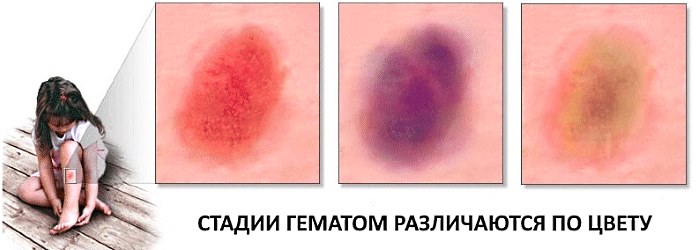
Также врачи обращают внимание на тяжесть повреждения: легкий синяк образуется в течение суток, не нарушает функцию конечности или области тела, и пропадает самостоятельно — без какой-либо хирургической операции. В любом случае даже при простой подкожной гематоме образуется отечность и инфильтрация тканей, а последующий застой крови придает поврежденной области синюшный оттенок, который в последующие дни сменяет цвет на более желтоватый.
При тяжелых травмах состояние пациента таково, что врачебное вмешательство требуется в обязательном порядке, иначе возникшие осложнения могут привести к необратимым последствиям и, в случае с черепно-мозговой гематомой, даже к летальному исходу.

Лечебные мероприятия
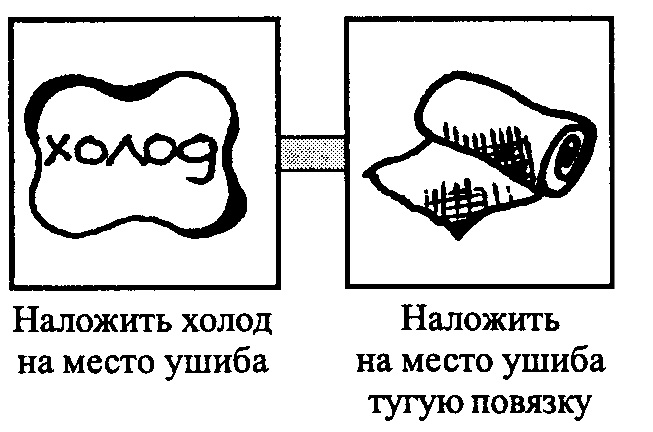
Любые терапевтические мероприятия при внутренних кровоизлияниях начинаются с оказания первой помощи. Если гематома расположена близко к поверхности кожи, в результате чего она легко визуально локализуется, эффективной экстренной мерой будет прикладывание к коже холодного объекта. Обращают внимание на то, что:
- Это может быть лед, завернутый в ткань, или бутылка с ледяной водой — в любом случае холод снимет болевой синдром и уменьшит приток крови через разорванный сосуд, благодаря чему и синяк впоследствии будет меньше.
- Второй необходимый шаг — обеспечение покоя травмированной области, особенно, если она расположена на подвижной части тела: руке, ноге или пальцах (стопах и кистях).
- Спустя несколько часов после повреждения есть смысл наложить давящую повязку, однако делать это надо умело, чтобы не затянуть ее слишком сильно. Если кровоподтек обширный и расположен подкожно, нельзя допустить нарушение его целостности, иначе с большой долей вероятности произойдет проникновение инфекции в кровоток.
- Дальнейшие действия зависят от тяжести гематомы и последствий, которые она вызвала: если этой обычный бытовой синяк, то достаточно будет использовать наружно мази и крема, однако при малейшем подозрении на сильные повреждения тканей лучше обратиться к специалисту.
Амбулаторные меры будут включать в себя, в первую очередь, диагностику — осмотр, пальпацию, рентгенограмму или сканирование МРТ. После чего будет принято решение о степени хирургического вмешательства и необходимости дальнейшей иммобилизации пострадавшей области (либо госпитализации пациента).
Консервативный метод
Существует целый перечень способов борьбы с гематомами без проведения операций, если состояние больного этому способствует. Комплекс доступных терапевтических мер выглядит следующим образом:

- аппликации мазей и кремов, обладающих противовоспалительным, охлаждающим и рассасывающим эффектами: Ибупрофен, Диклофенак, Кетопрофен, Пироксикам;
- наложение на пострадавшую зону тела лечебной пленки, способствующей более скорой регенерации и восстановлению кровотока;
- физиотерапия, включающая в себя самые разные процедуры: солевые ванночки, массаж, спиртовые компрессы, электрофорез, парафиновые аппликации и, конечно, ЛФК.
Не стоит пренебрегать этими мерами, потому что следование всем врачебным рекомендациям на дни и недели может ускорить процесс восстановления травмированных тканей. Конечно, если в диагнозе присутствует неврология — например, был поврежден лицевой нерв — о полном выздоровлении можно будет говорить нескоро.
Пункция
Пункция скопившейся крови — наименее сложная хирургическая операция, в том числе для самого пациента. Проводится она после предварительной диагностики, так как требуется выяснить, как глубоко распространяется гематома, не является ли она осумкованной и осталась ли кровь в жидком состоянии, пригодном для выкачивания. Перед проколом кожи место обрабатывается антисептиком. А пациенту — при необходимости — вводится обезболивающее, хотя процедура не является особенно болезненной.
 Далее, в отекшую полость вводится игла с широким просветом, соединенная с трубкой или шприцем. И затем кровь удаляют, осторожно надавливая на края гематомы для стимуляции оттока. Следует учитывать, что:
Далее, в отекшую полость вводится игла с широким просветом, соединенная с трубкой или шприцем. И затем кровь удаляют, осторожно надавливая на края гематомы для стимуляции оттока. Следует учитывать, что:
- после завершения процедуры в полость другим шприцем вводятся лекарственные средства (антибиотики), после чего накладывается антисептическая давящая повязка;
- если повреждение сосудов было значительным, на их заживление может потребоваться больше времени, поэтому пункцию придется проводить несколько раз;
- при нормальном развитии ситуации сосуды закроются тромбами уже через несколько суток, и для ускорения результата будет полезно обрабатывать травмированную область мазями и проводить тепловые процедуры.
Вскрытие
Чистка полости от крови проводится при невозможности осуществления пункции, либо при необходимости в кратчайшие сроки обработать и продезинфицировать рану. Операция осуществляется в несколько этапов:
- организуется местная анестезия, область обрабатывается антисептиком;
- в условном центре отека проводится надрез, полость вскрывают;
- далее следует удаление сгустков крови, полость чистится и промывается антисептиком (чаще используют хлоргексидин или перекись водорода);
- если инфицирования не наблюдается, рана ушивается с установкой дренажа и затем туго бинтуется. Если полость гноится, проводится дренирование без ушивания разреза.

В подобных ситуациях обязательной является последующая антибиотикотерапия. А также комплекс всех консервативных методов лечения: покой, физиотерапия, использование лекарственных средств наружного применения. При наличии воспалительных процессов могут понадобиться противовоспалительные препараты и лекарства для снижения повышенной температуры.
Заключение
Успешность восстановительного процесса во многом зависит от самого пациента и соблюдения им всех рекомендаций и предписаний. На практике, зачастую эти терапевтические меры не выполняются, особенно, если травмированной была подвижная часть тела. Например, рука или нога, и пациент раньше времени начал ее нагружать и беспокоить. Кроме того, далеко не все больные полностью проходят предложенный курс лекарственной терапии, бросая его при первых признаках выздоровления.
Осторожно, видео содержит элементы операции, рекомендовано для аудитории 18+.
В большинстве случаев организму хватает сил, чтобы справиться без помощи с последствиями гематомы. Но при повреждении мышц или нервных каналов пренебрежение выбранной тактикой лечения может привести к неполному выздоровлению с частичной (реже – полной) потерей чувствительности или подвижности. В будущем, даже после полного выздоровления, следует опасаться рецидива в результате аналогичной травмы, и беречь пострадавшую область с особым вниманием.
Источник
— 02.06.2012 — 15:43
ÐоÑле ÑилÑного ÑÑиба в дÑп 19 Ð¼Ð°Ñ Ð¾Ð±ÑазовалаÑÑ Ð³ÐµÐ¼Ð°Ñома на голени.
ÐбÑаÑалаÑÑ Ð² ÑÑавмпÑÐ½ÐºÑ ÑеÑез неделÑ, Ñам дали напÑавление на вÑкÑÑÑие на ÐйвазовÑкого.
Ðа ÐйвазовÑкого пÑиÑла Ñ Ð½Ð°Ð¿Ñавлением, поÑÑаÑила Ð¿Ð¾Ð»Ð´Ð½Ñ Ð² оÑеÑедÑÑ , когда попала к вÑаÑÑ, мне он Ñказал, заÑем Ð²Ñ Ð²Ð¾Ð¾Ð±Ñе ÑÑда пÑиÑли, идиÑе в Ð¿Ð¾Ð»Ð¸ÐºÐ»Ð¸Ð½Ð¸ÐºÑ Ð¿Ð¾ меÑÑÑ Ð¶Ð¸ÑелÑÑÑва.
Ðа ÑледÑÑÑий Ð´ÐµÐ½Ñ Ð¿Ð¾Ñла в поликлиникÑ, Ñам вÑÐ°Ñ ÑÑÐ°Ð·Ñ Ñказала ÑÑо надо вÑкÑÑваÑÑ.
Ð ÑÑÐµÐ´Ñ 30 Ð¼Ð°Ñ ÑÑÑом Ñделали опеÑаÑÐ¸Ñ Ð¿Ð¾ вÑкÑÑÑиÑ. Ð ÑеÑвеÑг Ñказали пÑÐ¸Ñ Ð¾Ð´Ð¸ÑÑ Ð² Ð¿Ð¾Ð»Ð¸ÐºÐ»Ð¸Ð½Ð¸ÐºÑ Ð½Ð° пеÑевÑзкÑ.
ÐÑиÑла на пеÑевÑзкÑ, оÑÑидела в оÑеÑеди ÑаÑа 2,5. Ðа пеÑевÑзке наживÑÑ Ð±ÐµÐ· Ð¾Ð±ÐµÐ·Ð±Ð¾Ð»Ð¸Ð²Ð°Ð½Ð¸Ñ Ð»Ð°Ð·Ð¸Ð»Ð¸ в ÑанÑ, пÑÑаÑÑÑ Ð´Ð¾ÑиÑÑиÑÑ Ð²ÑÑ Ð¾Ð´ÑÑие ÑгÑÑÑки. ÐÑмала ÑÐ¾Ð¹Ð´Ñ Ñ Ñма Ð¾Ñ Ð±Ð¾Ð»Ð¸.
ÐеÑевÑзали, оÑпÑÑÑили. Ðе ÑÑпела Ñ Ð²ÑйÑи из поликлиники, как Ñ Ð¼ÐµÐ½Ñ Ð¸Ð·-под бинÑов Ñ Ð»ÑнÑла кÑовÑ. ÐпÑÑÑ Ð² пеÑевÑзоÑнÑÑ, лед на ÑанÑ, пеÑевÑзали. ÐинÑÑ ÑеÑез 5 опÑÑÑ Ñ Ð»ÑнÑла кÑовÑ. Ð ÑÐ°Ð½Ñ Ð·Ð°Ð¿Ð¸Ñ Ð°Ð»Ð¸ поглÑбже ÑампонÑ. Ðакой-Ñо ÑоÑÑд — вена кÑовоÑоÑÐ¸Ñ Ð¸ наполнÑÐµÑ Ð¾Ð¿ÑÑÑ Ð³ÐµÐ¼Ð°ÑомÑ. РвÑзвали ÑкоÑÑÑ. Ðа ÑкоÑой оÑвезли в ÑÑже болÑниÑÑ Ð½Ð° ÐйвазовÑкого.
Там ÑоÑÑдиÑÑÑй Ñ Ð¸ÑÑÑг Ñказал ÑÑо ÑÑо не его ÑлÑÑай, ÑÑо в поликлинике ниÑего не понимаÑÑ. ÐÑпÑавили к ÑÑавмологÑ.
Ðод меÑÑной анаÑÑезией, пÑи коÑоÑой вÑе ÑÑвÑÑвовалоÑÑ Ð½Ð° глÑбине, ÑаÑÑиÑили ÑанÑ, ниÑего не наÑли, пÑоÑили вÑе Ñлои до коÑÑи, поÑÑавили дÑенаж.
Т.е. в ÑеÑвеÑг бÑла вÑоÑÐ°Ñ Ð¾Ð¿ÐµÑаÑиÑ.
ÐÑпÑавили домой и в Ð¿Ð¾Ð»Ð¸ÐºÐ»Ð¸Ð½Ð¸ÐºÑ Ðº вÑаÑÑ.
РекомендаÑии вÑаÑа ÑлÑÑал мÑж и ниÑего не запомнил.
РпÑÑниÑÑ Ð¿ÑÐ¸ÐµÑ Ð°Ð»Ð¸ к вÑаÑÑ Ð² поликлиникÑ, Ñа не ÑÑала даже оÑмаÑÑиваÑÑ, Ñказала езжайÑе домой. ÐеÑевÑÐ·ÐºÑ Ñами ÑделайÑе.
Ðо в ÑпÑавке из болÑниÑÑ Ð½Ð°Ð¿Ð¸Ñано ÑнÑÑÑ Ð´Ñенаж на вÑоÑÑе ÑÑÑки.
Рполиклинике вÑÐ°Ñ Ñказала Ñамим и дÑенаж вÑÑаÑиÑÑ.
Я никак не медик, понÑÑÐ¸Ñ Ð½Ðµ Ð¸Ð¼ÐµÑ ÐºÐ°Ðº и Ñем ÑÐ°Ð½Ñ Ð¾Ð±ÑабаÑÑваÑÑ, надо ли на Ñамом деле дÑенаж вÑÑаÑкиваÑÑ- повÑÐ·ÐºÑ Ð²ÑеÑа 2 Ñаза менÑла, она еÑе кÑовиÑ.
ЧÑо делаÑÑ?
Ðак дÑенаж доÑÑаваÑÑ? Ðли оÑÑавиÑÑ Ð´Ð¾ понеделÑника, когда на пÑием к вÑаÑÑ Ð¿Ð¾Ð¹Ð´Ñ?
Я боÑÑÑ Ð·Ð°ÑажениÑ, Ð²ÐµÐ´Ñ Ð´Ð¾Ð¼Ð° Ð½ÐµÑ ÑÑеÑилÑнÑÑ ÑÑловий.
Источник
Ìóæèê êðàñàâ÷èê âîîáùå, Ðýìáî îòäûõàåò.
Êñòàòè, êîãäà áûëà íàäïèñü «ïðîøëî 2 íåäåëè», ÿ ïîäóìàë ÷òî îí òàì æå ñèäèò äî ñèõ ïîð.
Àæ ïåðåäåðíóëî êîãäà îí òóäà ïàëüöåì çàëåç )
Âñå æå âîçäåðæóñü îò ñàìîñòîÿòåëüíîãî óäàëåíèÿ ãåìàòîìû.
ïîòîì îò íîãè íå çàáóäü îòêàçàòüñÿ
îò íîãè ìîæíî îòêàçàòüñÿ è ïîñëå êîâûðÿíèÿ ïàëüöàìè â ðàíå ñ ïîñëåäóþùèì åå çàøèâàíèåì, òàê ÷òî…
ñêàëüïåëü, èãëîäåðæàòåëü, èãëû îí âçÿë, à ñòåðèëüíûå ïåð÷àòêè-íåò?! êàê õèðóðã ñ 5-ëåòíèì ñòàæåì è ïîõîäíèê ñ 10-ëåòíèì ñêàæó, ÷òî ñ òðóäîì ýòî ïðåäñòàâëÿþ. ëó÷øå è ïðàâäà íîæîì è ïëîñêîãóáöàìè ðàáîòàòü, ÷åì ïðèíöèïû àñåïòèêè ïîïåðàòü.
à òàê-ìîëîäåö, ðåñïåêò! ÿ ñàì ñåáå òîæå òàêîå äåëàë, òîëüêî ïðèøëîñü åù¸ ôàñöèþ äëÿ äåêîìïðåññèè ðåçàíóòü, òîæå íà ãîëåíè. à â ïðîøëîì ãîäó óäà÷íî ïîäðóáëåííûé áîëüøîé ïàëåö íîãè äðóãó ïðèøèë â Êàðåëèè.
Íå ìîãëè áû âû, ïîæàëóéñòà, îòâåòèòü íà ïàðó âîïðîñîâ? Ïðîñòî âî âðåìÿ ïðîñìîòðà âèäåî òî, ÷òî ñäåëàë ýòîò ÷åëîâåê, ÷åñòíî ãîâîðÿ, âûçâàëî íåêèé äèñêîìôîðò. Ñàìîå îñíîâíîå — íàñêîëüêî åìó ïîìîã ñíåã? Äîâîëüíî-òàêè íåïðèÿòíà ìûñëü îá îïåðàöèè íà ñåáå (äà è íà êîì-ëèáî äðóãîì) áåç àäåêâàòíîé àíåñòåçèè… È â êàêèõ óñëîâèÿõ ëè÷íî âû äåëàëè ñåáå òàêóþ îïåðàöèþ? È áûëà ëè àíåñòåçèÿ? È, ÷òî ñàìîå ãëàâíîå, ê ÷åìó, â îáåùåì-òî ÿ è âåäó. Ìîæåò ëè, â ïðèíöèïå, ÷åëîâåê ñ íèçêèì áîëåâûì ïîðîãîì ñäåëàòü íå÷òî ïîäîáíîå â ñõîæèõ óñëîâèÿõ?
È çàîäíî õî÷ó âûðàçèòü âàì áëàãîäàðíîñòü. Êàê äîêòîðó. Âñåãäà ñ÷èòàë âàñ (ãîâîðþ î âñåõ ìåäèêàõ, êîòîðûå ÷åñòíî äåëàþò ñâîþ ðàáîòó) íàñòîÿùèìè ãåðîÿìè. Ñïàñèáî âàì çà âñå.
ìîé êîììåíò ÷óòü íèæå:
#comment_45384997
Ïðî àíåñòåçèþ: âñå äåëî â ëè÷íîé ïñèõè÷åñêîé ïîäãîòîâêå. Ñíåã, à òî÷íåå íèçêàÿ òåìïåðàòóðà+ñíåã è ïðàâäà äàåò ñëàáóþ àíåñòåçèþ (ïîýòîìó áóõàðèêè çèìîé çàìåðçàþò ïà÷êàìè). È óøèâàíèå êðàåâ ðàíû òîæå íà ñàìîì äåëå íå ñàìûé áîëåçíåííûé ïðîöåññ (ïðè ñîîòâåòñòâóþùåé ïîäãîòîâêå). Ìíå ïîâåçëî ìåíüøå — áûëî ëåòî, à ãåìàòîìà ãðîçèëà ïîëíîñòüþ ïåðåêðûòü òîê êðîâè ê ñòîïå, ïîýòîìó òàêàÿ îïåðàöèÿ áûëà åäèíñòâåííûì âûõîäîì. Çàòî ïîñëå óäàëåíèÿ ãåìàòîìû ïðèõîäèò òàêàÿ ëåãêîñòü, ÷òî íåãàòèâíûå îùóùåíèÿ çàòèðàþòñÿ. Íàäî ïîíèìàòü, ÷òî ñåðüåçíàÿ ãåìàòîìà ãîëåíè — ýòî ïîñòîÿííàÿ òóïàÿ íîþùàÿ áîëü, ñòîêðàòíî óñèëèâàþùàÿñÿ ïðè íàñòóïàíèè íà áîëüíóþ íîãó.
íèçêèé áîëåâîé ïîðîã — ýòî âûñîêàÿ ÷óâñòâèòåëüíîñòü (÷òîá íå ïóòàòüñÿ â ïîíÿòèÿõ, óòî÷íÿþ).  ñõîæèõ óñëîâèÿõ — î÷åíü âàæíàÿ îãîâîðêà. Æèòü çàõî÷åøü — è íîãó â êàïêàíå îòãðûçåøü çóáàìè.
Ïîâòîðþñü, ÷òî ìåíÿ ãîðàçäî ñèëüíåå íàïðÿã ôàêò îòñóòñòâèÿ ñòåðèëüíûõ ïåð÷àòîê. ß áû ÍÈÊÎÃÄÀ ðóêàìè â ðàíó íå ïîëåç. Õîòÿ âðó, îäíàæäû íà äåæóðñòâå ïðèøëîñü ãîëûìè ðóêàìè ïîðåçàííóþ ñîííóþ àðòåðèþ çàæèìàòü, âûõîäà íå áûëî (ýòî, êàê âû ïîíÿëè, âîîáùå êëþ÷åâîé ìîìåíò). Íî êàê òîëüêî äàëè ïåð÷àòêè, ÿ èõ ñðàçó îäåë.
Òàê ÷òî ÿ âîîáùå áåç ïàðû êîìïëåêòîâ èãîëîê è ïåð÷àòîê èç äîìà íå âûõîæó.
Íàäåþñü, ïîìîã
Ëîãè÷åñêè- âñ¸ ïðàâèëüíî ñäåëàë. Ïðàêòè÷åñêè íåâûïîëíèìî. Äëÿ ìåíÿ, âî âñÿêîì ñëó÷àå. Ïîäîáíîå áûëî, ñàì âñêðûòü è âûïóñòèòü êðîâü íå ñìîã. Ïîýòîìó «ðàäóþñü» îòêðûòûì ðàíàì, êîòîðûå ñïóñòÿ íåáîëüøîå âðåìÿ íå áîëÿò, â îòëè÷èå îò ãåìàòîì.
À ïî÷åìó íå âûïîëíèìî? Èëè ïî÷åìó íå ñìîã?
Ïîòîìó ÷òî ìàëî êòî ñìîæåò ïðîâåñòè íà ñåáå äàæå òàêóþ íåõèòðóþ îïåðàöèþ.
Ó ìåíÿ ïîñëå ïðîñìîòðà ãîëîâà çàêðóæèëàñü.Âðîäå è íå ñòðàøíî,óæàñòèêè ñòðàøíåå,è íå ïðîòèâíî,åñòü âåùè îòâðàòèòåëüíåå.Íî ìîçã ðåøèë ÷òî ëó÷øå îòêëþ÷èòñÿ,÷òîáû íåðâû ñáåðå÷ü(â îáîðîê íå óïàë,íî äóìàþ ñèìòîìû ïåðåä îáìîðîêîì ïîõîæèå).
Òýã ãÈìàòîìà âûæèãàåò ìíå ãëàçà
ÑËÀÁÎÕÀÐÀÊÒÅÐÍÛÉ-Îòëè÷àþùèéñÿ ñëàáûì õàðàêòåðîì, áåçâîëüíûé.
Íó îîî÷åíü ñóðîâûé äÿäÿ…
ß òàê âñåãäà äåëàþ, êîãäà ïîäîðîæíèêà íåò ïîä ðóêîé.
ß óçíàë ýòîãî ÷óâàêà

Ýòà èñòîðèÿ ïðîèçîøëà â 1961 ãîäó â Àíòàðêòèäå. 27-ëåòíèé äîêòîð Ëåîíèä Ðîãîçîâ ó÷àñòâîâàë â àíòàðêòè÷åñêîé ýêñïåäèöèè. 29 àïðåëÿ Ëåîíèä çàáîëåë. Êàê îïûòíûé õèðóðã, îí îïðåäåëèë, ÷òî ó íåãî îñòðûé àïïåíäèöèò. Íî òàê êàê îí áûë åäèíñòâåííûì âðà÷îì íà ñòàíöèè, à ïîãîäà áûëà íåëåòíîé, îí ðåøèë äåëàòü îïåðàöèþ ñàì. Ïðè ïîìîùè ìåòåîðîëîãà, ïîäàâàâøåãî èíñòðóìåíòû è âîäèòåëÿ, äåðæàâøåãî çåðêàëî è íàïðàâëÿâøåãî ñâåò îò íàñòîëüíîé ëàìïû, âðà÷ ïðîèçâåë ñåáå ìåñòíóþ àíåñòåçèþ è íà÷àë îïåðàöèþ, êîòîðàÿ ïðîäëèëàñü îêîëî äâóõ ÷àñîâ è ïðåðûâàëàñü íà âðåìÿ, êîãäà îí òåðÿë ñîçíàíèå.
«ß íå ïîçâîëÿë ñåáå äóìàòü íè î ÷åì, êðîìå äåëà… Ìîè áåäíûå àññèñòåíòû!  ïîñëåäíþþ ìèíóòó ÿ ïîñìîòðåë íà íèõ: îíè ñòîÿëè â áåëûõ õàëàòàõ è ñàìè áûëè áåëåå áåëîãî. ß òîæå áûë èñïóãàí. Íî çàòåì ÿ âçÿë èãëó ñ íîâîêàèíîì è ñäåëàë ñåáå ïåðâóþ èíúåêöèþ. Êàêèì-òî îáðàçîì ÿ àâòîìàòè÷åñêè ïåðåêëþ÷èëñÿ â ðåæèì îïåðèðîâàíèÿ, è ñ ýòîãî ìîìåíòà ÿ íå çàìå÷àë íè÷åãî èíîãî.»
Ê ïîëóíî÷è îïåðàöèÿ, äëèâøàÿñÿ 1 ÷àñ 45 ìèíóò, áûëà çàâåðøåíà. ×åðåç ïÿòü äíåé òåìïåðàòóðà íîðìàëèçîâàëàñü, åù¸ ÷åðåç äâà äíÿ áûëè ñíÿòû øâû. Ëåîíèä Ðîãîçîâ ñòàë èçâåñòåí âñåìó ìèðó.  1963 ãîäó Âëàäèìèð Âûñîöêèé ïîñâÿòèë åìó ïåñíþ.

À Àíäðåé Ëîìà÷èíñêèé íàïèñàë ðàññêàç.
Ñïàñèáî çà âèäåî, äîñìîòðåë äî êîíöà, è òåïåðü ÿ çíàþ, ÷òî ÿ íå ñëàáîõàðàêòåðíûé.
Êðàñàâ÷èê!

Çàøåë, ÷òîáû óáåäèòüñÿ, ÷òî çäåñü åñòü ôîòî Êî÷åðãèíà)))
Ó ìåíÿ õàðàêòåð ñèëüíûé, íî ÿ åëå äîñìîòðåë. Äà êñòàòè, íåðâû ñëàáûå, ìîæåò áûòü, â ýòîì äåëî?!
Ìíå ïîíðàâèëîñü êàê îí âíà÷àëå ïðîòåð êîæó ñïèðòîì, ïðîäåçèíôåöèðîâàë ñêàëüïåëü íà îãíå, à ïîòîì ãðÿçíûì ïàëüöåì ïîëåç ïðÿìî â ðàíó… ãåíèé…
Ìåíÿ ïåðåä¸ðíóëî, êîãäà îí âñå ýòî ïåðåêèñüþ ïîëèë è ðàíà çàïåíèëàñü
Âèäíî ÷òî ìóæèê ñ îïûòîì, äóìàþ ÷òî îí ñàì õèðóðã.
Åäâà ëè ìîæíî âñòðåòèòü õèðóðãà, êîòîðûé áóäåò â æèâîì ÷åëîâåêå ãðÿçíûìè ïàëüöàìè êîâûðÿòüñÿ… (
Êîãäà îí ïåðåêèñüþ ïîëèë, ìíå àæ ëåã÷å ñòàëî!!!äî ýòîãî êðóòèëî íîãó, ãðåáàíàÿ ôàíòàçèÿ
Âîïðîñû ê ìåäèêàì:
×òî òàêîå ãåìàòîìà (÷òîáû ïðîñòîìó ÷åëîâåêó áûëî ïîíÿòíî)? Îò ÷åãî îíà ïîÿâëÿåòñÿ? Íàñêîëüêî ýôôåêòèâíà òàêàÿ îïåðàöèÿ? Ìîæíî ëè ýòî ñäåëàòü íåïîäãîòîâëåííîìó (íå âðà÷ó) ÷åëîâåêó?
Ãåìàòîìà-ïîëîñòü ñ æèäêîé, à ïîñëå ñî ñâåðíóâøåéñÿ êðîâóøêîé. Ïðîùå — ìåãà-ñèíÿê.
Ïîÿâëÿåòñÿ âñëåäñòâèå òðàâì ÷àùå âñåãî.
Òàêàÿ îïåðàöèÿ èíîãäà êðàéíå íóæíà,íàïðèìåð, êîãäà ãåìàòîìà îáðàçóåòñÿ âíóòðè ôàñöèàëüíîãî âëàã…ìåøêà) è ìîæåò ïðèâåñòè ê íåêðîçó è ïîñëåäóþùåé ãàíãðåíå è àìïóòàöèè.
Ñåðü¸çíûå ãåìàòîìû âûçâàíû ïîâðåæäåíèåì áîëåå-ìåíåå êðóïíûõ ñîñóäîâ, ïîýòîìó íåïîäã îòîâëåííûì íàäî äåéñòâîâàòü êðàéíå àêêóðàòíî. Âñå ðàâíî áåç óìåíèÿ øèòüÿ íè÷åãî íå âûéäåò, íàäî ïîïðîáîâàòü õîòü íà êóðèíîé/ñâèíîé êîæå
íî âåäü â èäåàëå îí äîëæåí ñàì ðàññàñûâàòüñÿ
Ïî ñóòè ãåìàòîìà ýòî â îïðåäåëåííîì ñìûñëå îáû÷íûé «ñèíÿê». Ïðîèñõîæäåíèå, êàê ïðàâèëî, òðàâìàòè÷åñêîå. Íà âèäåî ïîäêîæíàÿ ãåìàòîìà. Îïåðàöèÿ ïîìîæåò óáðàòü ñãóñòêè çàñòîÿâøåéñÿ êðîâè è, êàê ñëåäñòâèå, îáëåã÷èòü çàæèâëåíèå òðàâìû. Íî òîò ñïîñîá, ÷òî íà âèäåî — äëÿ ñóèöèäíèêîâ, òàê êàê åñòü îãðîìíàÿ âåðîÿòíîñòü çàíåñòè èíôåêöèþ è ñïðîâîöèðîâàòü âîñïàëèòåëüíûé ïðîöåññ, ñ ñàìûìè íàèõóäøèìè ïîñëåäñòâèÿìè.
Îòâå÷ó íà ïîñëåäíèé âîïðîñ — íåò. Ñ âåðîÿòíîñòüþ 99.9%. Äàæå êàæäûé äåñÿòûé âðà÷ òàê íå ñìîæåò. Íóæåí íåâåðîÿòíûé ñàìîêîíòðîëü, ñèëà äóõà è ïîäîáíûå âåùè. Áåç àíàñòåçèè(ñíåã íå ñ÷èòàåòñÿ, âñå òàêè ÷óâàê øüåò ñåáÿ).
Ñ íîðìàëüíûì èíñòðóìåíòîì, áåç ïðîáëåì çàøèâàåòñÿ áåç àíåñòåçèè.
ß ñåáå íà ðàáîòå ëàäîíü çàøèâàë, òî÷íåå ïûòàëñÿ, îäíîé ðóêîé áûëî î÷åíü íåóäîáíî, áîëüøå ïîðâàë ÷åì çàøèë.
Øèë øâåéíîé èãëîé êîòîðóþ ñîãíóë, òóïîâàòàÿ îíà äëÿ òàêîãî.
Âîò ýòî äåéñòâèòåëüíî êðóòî! Ìóæèê — ìîëîäåö!:)

Ñòåðèëèçóåøü ñêàëüïåëü, à ïîòîì ëåçåøü ãðÿçíûì ïàëüöåì â ðàíó. Ëîãè÷íî.
Ó ìóæèêà áîëüøèå ÿèöà!Êðàñàâà!
Êëàññíî, êðóòî, Íî êàê ñåé÷àñ âèæó êàê êàêîé òî Âàñÿ ïîñëå ïðîñìîòðà ýòîãî âèäåî ïîñëå ïàäåíèÿ â ãîðàõ áóäåò ñåáå íîãó âûïèëèâàòü. Íó ñåðüåçíî, íå ïîäãîòîâëåííûé ÷åëîâåê êàê ìèíèìóì ïîëó÷èò çàðàæåíèå êàê ìàêñèìóì îòðóáèòñÿ óìðåò îò ïîòåðè êðîâè èëè îáìîðîæåíèÿ.
À íàõðåíà îí å¸ ïîðåçàë, ìíå òàê è íå ïîíÿòíî
Ìóæèê êðàñàâåö…. íî êàê ìíå òåïåðü íà íî÷ü ãëÿäÿ ýòî ðàçâèäåòü

Ðåñïåêò! Òåïåðü ÿ çíàþ ÷òî ÿ ñëàáîíåðâíûé, ïîëðîëèêà õâàòèëî ÷òîáû ïîíÿòü ÷òî óæèí áûë ëèøíèì! Çàâòðà äîñìîòðþ âòîðóþ ïîëîâèíó.
Êîãäà ðåøèë ðàñêîâûðÿòü ïðûùèê…
à ÷åãî åìó íå áîëüíî ñîâñåì? òàê ñïîêîéíî òàì êîâûðÿåòñÿ è ðåæåò
ÑÈËÀ ÂÎËÈ ïðîñòî ïîñòðÿñàþùàÿÿ !!!!
Источник
