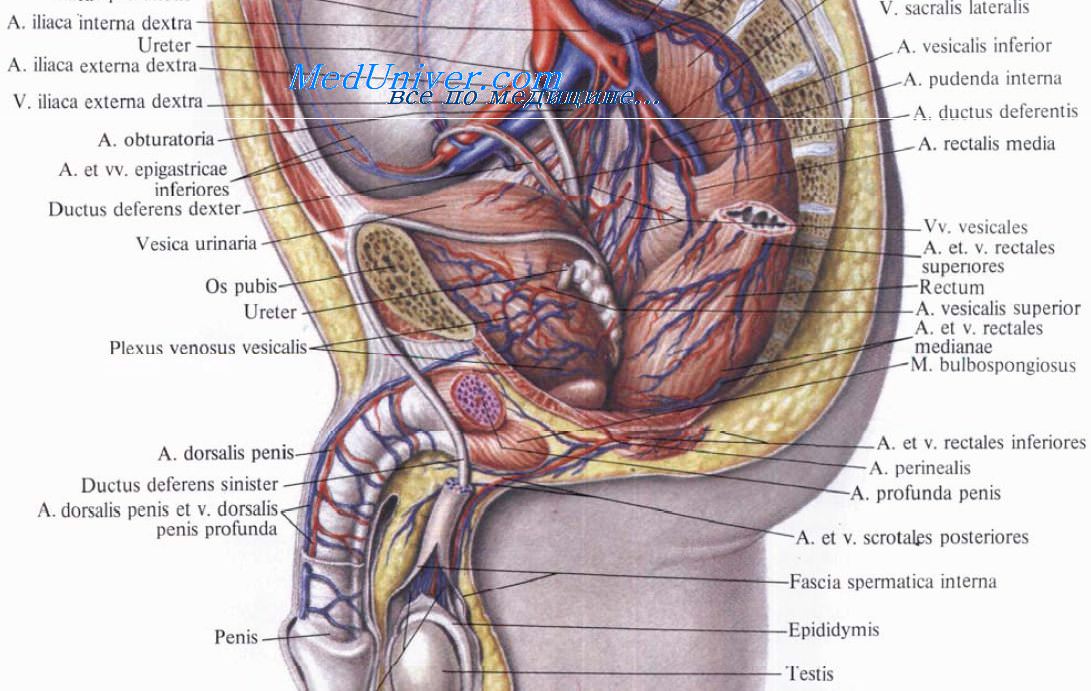
Лучевые ожоги прямой кишки

Лучевые поражения прямой кишки. Воздействие радиации на прямую кишку.Прямая кишка расположена в глубине малого таза. Она не подвергается воздействию высоких и низких температур, наносящих повреждения тканям человека. Поэтому не описано отморожений прямой кишки, а ожоги при использовании горячей воды для клизм являются большой казуистической редкостью. Наряду с этим поражения прямой кишки при кюри-терапии рака шейки и тела матки являются довольно частым осложнением. Наиболее часто повреждение окружающих органов вызывает радий — мезоторий (Д. Б. Астрахан, 1947—1950). Лучевое поражение прямой кишки при кюри-терапии рака матки зависит от многих причин и условий. Прежде всего больная должна быть подготовлена к этому методу лечения. При наличии анемии, кахексии, значительного нарушения обмена веществ, характерного для лиц, страдающих раковой болезнью, необходимо поднять их защитные силы. Для этой цели назначают высококалорийное питание, витамины, гормоны, повторные переливания крови, введение белковых жидкостей. Применение глюкозы во всех видах мы считаем противопоказанным. Если перед началом лучевого лечения у больной имеются воспалительные изменения стенок влагалища, прямой кишки и мочевого пузыря, то необходимо применением антибиотиков, назначением местных процедур — промываний, спринцеваний, клизм с дезинфицирующими средствами, максимально снизить эти явления. Известно, что воспалительные процессы вызывают гиперемию, набухание, разрыхление слизистых оболочек, поэтому в таких случаях толерантность тканей к лучевой энергии резко снижается. В этих условиях поражение соседних органов может наступить от незначительных доз облучения.
Большое значение имеет степень наполнения органов малого таза. Если прямая кишка и мочевой пузырь наполнены, то их стенки ближе,, интимнее соприкасаются с укладкой препарата, применяемого в качестве источника лучистой энергии. Стенки этих органов будут почти в такой же степени подвергаться воздействию активного излучения, как и первичный очаг — раковая опухоль. Кроме того, каловые массы, наполняющие прямую кишку, дают отраженные, вторичные лучи, которые дополнительно действуют на стенку кишки. Для устранения этих неблагоприятных условий необходимо перед укладкой радиоактивного препарата или п^ред началом рентгенотерапии освободить прямую кишку и мочевой пузырь. В прямую кишку может быть введено незначительное количество— 10—20 г—вазелинового масла, которое уменьшает нежелательное воздействие лучевых агентов на прямую кишку. Лучевые поражения локализуются преимущественно в передней стенке прямой кишки и в задней стенке мочевого пузыря. Лечение радиоактивными веществами должно проводиться квалифицированным специалистом с соблюдением всех правил укладки вещества, с учетом индивидуальных особенностей, местных анатомических взаимоотношений у каждой больной. При этом должны учитываться первичная флора влагалища, локализация и распространение опухоли, степень кахексии и сопротивляемости организма, направление шейки и расположение тела матки, глубина сводов и другие общие и местные условия. Расположению игл с радиоактивным препаратом необходимо уделять особое внимание. Они должны быть фиксированы первичным внедрением и дополнительной тампонадой. Марлевыми тампонами заполняются передний и задний своды. При этом стенки прямой кишки и мочевого пузыря оттесняются от шейки матки и отдаляются от радиоактивного препарата. Частота аппликаций не должна превышать двух в неделю, а при наличии реакции на первые сеансы — 2 раза в декаду. Общая доза при лучевой терапии рака шейки матки, как правило, не должна превышать 6000—7000 р. К ранним признакам поражения относятся отек и гиперемия слизистой оболочки, инъекция сосудов, а при более глубоком поражении — геморрагический ректит, доходящий до некроза и изъязвления. Поздние последствия лучевого поражения протекают в виде затянувшегося катарально-индуративного, эрозивного ректита, хронических язв, перфорации ректовагинальной перегородки, рубцовых и атрофических процессов, варикозных изменений сосудов, телеангиэктазий. Ранние поражения прямой кишки нередко появляются в процессе лечения после нескольких сеансов. Большей частью первичные явления ректита клинически появляются за время лечения, реже — на протяжении ближайших месяцев после него. Начальные формы лучевого ректита клинически выражаются учащенным стулом со слизью, иногда с прожилками крови, ложными позывами к дефекации, тенезмами. У больных появляются постоянное нарастающее чувство тяжести в области прямой кишки, боли в ней, в малом тазу, в крестце, а также спазматические боли внизу живота, особенно усиливающиеся перед, во время и после дефекации. По мере нарастания явлений частый стул переходит в понос. Примесь крови в испражнениях становится постоянной, нередко обильной. Наступает слабость сфинктера, анальное отверстие зияет. Отмечаются симптомы недержания кишечного содержимого. Больная теряет силы, перестает ходить. Для уточнения диагноза нужно провести ряд дополнительных исследований. Прежде всего производится исследование пальцем. При этом определяется набухшая, тестообразная, несколько болезненная слизистая оболочка прямой кишки, наиболее пораженная на передней стенке. Здесь имеется более высокая температура по сравнению с температурой слизистой оболочки задней стенки прямой кишки. — Также рекомендуем «Стадии лучевого поражения прямой кишки. Клиника лучевого повреждения прямой кишки.» Оглавление темы «Разрывы прямой кишки. Лучевые поражения прямой кишки.»: |
Источник
Лучевой проктит после лучевой терапии представляет собой воспаление слизистых оболочек прямой кишки, развивающееся под воздействием ионизирующего излучения. Основными его признаками являются болевые ощущения внизу живота, выделения из заднего прохода с кровью или слизью.
Помимо местных проявлений, могут возникать и симптомы интоксикации организма: общая слабость, повышенная температура тела, головные боли. Для выявления заболевания используют ректороманоскопию, анализ мазков и общий анализ крови.
При лечении первоначальной считается противовоспалительная терапия, затем назначаются антибактериальные и антигистаминные препараты.

Постлучевой проктит является воспалительным процессом в кишечнике. Основной причиной его возникновения считается негативное влияние радиации на клетки. Проктит считается наиболее частым осложнением лечения злокачественных новообразований органов малого таза.
Около 60% пациентов, имеющих подобные заболевания, получают высокие дозы облучения, что способствует возникновению стриктур (сужений и непроходимости) прямой кишки, требующих хирургического лечения.
Причины возникновения заболевания
Лучевой проктит в большинстве случаев становится осложнением лечения злокачественных опухолей. Чаще всего он возникает при выполнении контактной радиотерапии раковых опухолей матки с использованием тория (Th) или радия (Ra).
Лучевой проктит может развиться и при дистанционных методах лечения. Воспалительный процесс в тканях прямой кишки развивается тогда, когда общая доза облучения превышает 65 гр. Вероятность развития осложнений полностью зависит от мощности излучения.
Радиация губительно действует на здоровые клетки, нарушая процессы созревания и деления элементов эпителиальной выстилки. В последующем воспалительный процесс способен затрагивать более глубокие слои — подслизистый и мышечный.
Через несколько недель после завершения терапии появляются патологические изменения в мелких сосудах прямой кишки, что способствует нарушению кровообращения. Именно это становится основной причиной формирования язв и стриктур, развития кишечных кровотечений и перитонита.
В зависимости от времени возникновения, заболевание подразделяют на раннее и позднее. В первом случае признаки проктита появляются в первые месяцы после завершения лечения, во втором — позднее.
По характеру патологических изменений, появляющихся в тканях прямой кишки, выделяют формы заболевания:
- катаральную;
- некротическую;
- инфильтративную;
- язвенную.
В отдельную категорию входят последствия проктита — сужение прямой кишки, свищи и рубцевание тканей.
Клиническая картина заболевания
Основными симптомами ранней стадии лучевого проктита можно назвать ложные позывы и боли во время дефекации.
Они имеют приступообразный характер и становятся более интенсивными после выведения каловых масс. Также может появляться зуд и жжение в области анального отверстия, что связано с постоянным выделением слизи.
В тяжелых случаях выделения приобретают кровянистый характер. Помимо локальных проявлений, наблюдаются и общие: слабость, высокая температура,
потеря аппетита.
Все признаки раннего проктита исчезают через некоторое время после завершения радиотерапии. Однако в дальнейшем заболевание может возникнуть повторно, все признаки проявляются в том же объеме
Поздние формы заболевания развиваются у 10% пациентов. Скрытый период длится от нескольких дней до 3-5 лет. Боли в анальной области приобретают постоянный характер, в дальнейшем появляются рубцы и стриктуры.
Возможно бессимптомное течение проктита на поздней его стадии. Наличие заболевания можно заподозрить при появлении примесей слизи в каловых массах, а также тупых болей в кишечнике.
На фоне длительного течения заболевания могут возникать следующие осложнения:
- кишечные кровотечения;
- изъязвление слизистых оболочек;
- сужение органа и его непроходимость (стриктуры).
Именно стриктуры являются наиболее опасным последствием радиотерапии. Если на фоне облучения наблюдаются кровянистые выделения и боли во время дефекации, можно заподозрить наличие данного заболевания.
При появлении симптомов проктита во время лечения рака пациент должен незамедлительно обратиться к проктологу.
Методы исследования
Для выявления заболевания применяются как лабораторные, так и аппаратные методы исследования. Начинают диагностику с осмотра заболевшего и анализа имеющихся у него симптомов. Всегда обнаруживается связь проктита с облучением.
Общий анализ крови отражает признаки наличия воспалительного процесса — лейкоцитоз, увеличение СОЭ, сдвиг формулы влево. Этот способ помогает оценить степень тяжести заболевания, однако для постановки окончательного диагноза его использовать нельзя.
Наиболее информативным способом исследования считается ректороманоскопия.
При осмотре стенок прямой кишки обнаруживается:
- гиперемия;
- отечность слизистых оболочек;
- наличие в просвете крови и слизи.
Кроме того, этот способ позволяет определить наличие таких осложнений, как стриктуры, язвы, абсцесс и прободение стенки органа. Эрозии чаще всего обнаруживаются на передней части кишки, в некоторых случаях они приводят к образованию свищей. Осмотр должен сочетаться с выполнением биопсии слизистых.
Гистологическое исследование помогает оценить степень тяжести патологических изменений в тканях. Для выявления возбудителя инфекции выполняется бактериологический анализ мазка из анального отверстия.
Так как заболевание определяется по тем же симптомам, что и язвенный колит, необходимо уметь различать эти патологии. В пользу первого свидетельствует перенесенная ранее лучевая терапия и наличие язвенных дефектов в передней части прямой кишки. При колите патологические изменения имеют распространенный характер, они поражают все слизистые оболочки органа.
Способы лечения заболевания
 Терапевтические мероприятия необходимо начинать со снижения отрицательного воздействия ионизирующих лучей на здоровые ткани.
Терапевтические мероприятия необходимо начинать со снижения отрицательного воздействия ионизирующих лучей на здоровые ткани.
Лечение лучевого проктита включает прием:
- витаминов;
- антигистаминных препаратов;
- противовоспалительных средств;
- антибактериальная терапия (при обнаружении возбудителя инфекции).
Средства местного действия являются неотъемлемой частью курса лечения проктита. Они очищают прямую кишку и устраняют признаки воспаления.
Основные препараты
- Для периода обострения подойдут клизмы с Колларголом или настоями лекарственных растений.
- От болевых ощущений избавляют суппозитории на основе мази винилина, а также акульего жира. Их вводят после очищения кишечника с помощью клизмы или слабительных препаратов.
- Не менее действенными для избавления от болезни считаются теплые ванны с раствором марганцовки.
- В тяжелых случаях применяются препараты местного действия на основе глюкокортикостероидов и анестетиков.
Быстрому выздоровлению способствует специальная диета. Из рациона необходимо исключить острую и жирную пищу, алкоголь. Ограничить необходимо количество растительных продуктов, кондитерских изделий, соли.
В рацион должно входить постное мясо, супы, каши и кисломолочные продукты. Если при длительном лечении симптомы проктита не исчезают, врач может посоветовать соблюдение строгой диеты.
При наличии свищей, стриктур и стеноза кишечника проводятся восстановительные хирургические вмешательства.
Прогноз в большинстве случаев оказывается благоприятным. Тяжелую форму заболевание принимает при поражении сразу нескольких отделов кишечника, возникновении кровотечений и язв.
Своевременно начатое лечение способствует снижению числа обострений. Профилактика заключается в применении безопасных методов и протоколов лучевой терапии, которые оказывают щадящее воздействие на здоровые ткани при онкологии органов малого таза.
Загрузка…
Источник
Лучевой проктит — это воспаление прямой кишки, которое возникает на фоне лучевой терапии опухолей органов малого таза. Сопровождается данное состояние болью в прямой кишке и в области заднего прохода, болезненными позывами на дефекацию, диареей, выделением из прямой кишки слизи и крови.
Вероятность лучевого повреждения стенки кишки и развития проктита напрямую связано с суммарной очаговой дозой, полученной при ЛТ. Оптимальная переносимая суммарная очаговая доза в области малого таза составляет 40-50Гр. В этом случае вероятность развития осложнений составляет около 3-5%. При повышении СОД до 65 Гр, лучевой проктит развивается уже у половины пациентов.
Причины воспаления кишки после лучевой терапии
Основе лучевых поражений кишки лежат следующие механизмы:
- Повреждение кишечного эпителия, которое развивается под действием ионизирующего излучения. Это приводит к его очаговому некрозу, десквамации (отшелушиванию) и атрофии.
- Развитие неспецифического воспаления слизистой оболочки и подслизистой основы. Ткани инфильтрируются нейтрофилами, наблюдается гиперемия, отечность, кровоточивость.
- Из-за трофических нарушений (повреждаются артериолы) ухудшается кровоснабжение пораженных участков слизистой кишки, что еще больше усугубляет ишемию и некроз. В результате прогрессируют атрофические изменения с развитием фиброза подслизистого слоя.
- На этом фоне начинает присоединяться патогенная флора, которая вызывает инфекционные осложнения, вплоть до сепсиса.
Конечным результатом длительных трофических нарушений стенки кишки и некрозов становится формирование стриктур (сужение просвета), образование свищевых ходов, формирование телеангиоэктазий и развитие кровотечения из них.
Фазы лучевых повреждений
В зависимости от сроков появления, выделяют ранние и поздние лучевые повреждения. Ранние дают о себе знать непосредственно во время проведения лучевой терапии, либо в течение 100 дней с момента ее окончания. Этот период (100 дней, или три месяца) является крайним сроком восстановления эпителия, находящимся в сублетальном повреждении. На этом этапе этиологическим фактором выступает повреждение эпителия кишки с развитием воспалительных реакций. Если доза облучения невелика, эпителий довольно быстро восстанавливается, и, соответственно, слизистая оболочка приходит в норму. В среднем на это уходит около 2-4 недель с момента последнего сеанса облучения.
Поздние лучевые поражения развиваются через 100 дней после окончания ЛТ. В этот период на первое место выходят сосудистые нарушения из-за повреждения эндотелия. Его клетки некротизируются, и чтобы их восстановить, начинают активно пролиферировать оставшиеся эндотелиоциты. Это приводит к облитерации просвета сосудов, развитию тромбозов, ишемии и трофических нарушений. В результате развиваются лучевые васкулиты с кровотечениями, атрофические процессы, фиброзные изменения, разрастание рубцовой ткани.
Классификация лучевого проктита
В зависимости от степени тяжести, выделяют следующие виды лучевых проктитов:
- Катаральный проктит. Во время осмотра обнаруживается гиперемированная рыхлая отечная стенка кишки. Может быть повышенное выделение слизи. Эта форма проктита считается легкой.
- Эрозивно-десквамативный проктит. Эта форма проявляется очагами деструкции эпителия с образованием эрозии — дефекта ткани в пределах эпителиального слоя.
- Язвенный проктит — деструкция распространяется на более глубокие слои ткани и вовлекает в процесс слизистую оболочку с подслизистой основой.
- Свищевой проктит. Образуется сквозная перфорация стенки кишки с выходом в полость малого таза или с вовлечением в процесс рядом расположенных органов, например, мочевого пузыря или влагалища.
Существует классификация лучевого проктита, основанная на ректоскопической картине:
- Имеется локальное покраснение и рыхлость слизистой оболочки кишки, отмечаются телеангиоэктазии расширенные кровеносные сосуды).
- На фоне гиперемии и отечной слизистой кишки обнаруживаются язвы, покрытые серым струпом.
- На фоне воспалительных поражений обнаруживаются стриктуры кишечной стенки.
- На фоне язвенного поражения обнаруживаются стриктуры и свищи или кишечная перфорация.
Симптомы лучевого проктита
Симптомы острого лучевого проктита развиваются в течение 1-2 недель после начала облучения. Это могут быть:
- Диарея.
- Боли в области прямой кишки или внизу живота.
- Болезненные позывы на дефекацию.
- Выделение слизи из анального канала или ее примесь в стуле.
- Анальная инконтиненция.
- Кровотечение. У ряда пациентов кровотечения бывают обильными и приводят к острой геморрагической анемии, которая требует гемотрансфузии.
Если симптомы острого лучевого проктита отсутствуют, это не значит, что не возникнут отдаленные последствия. Частота поздних постлучевых проктитов составляет около 10% от общего числа случаев. При этом присутствует латентный период, который длится несколько месяцев или даже лет. Клиническая картина характеризуется следующими симптомами:
- Боли в правой подвздошной области или в прямой кишке.
- Частый стул, тенезмы.
- Наличие примесей крови в кале.
- При образовании стриктур могут отмечаться запоры и явления частичной кишечной непроходимости.
- При форсировании свищей, отмечаются патологические влагалищные выделения мутного цвета, пневматурия (примеси воздуха в моче), жидкий стул с примесями непереваренной пищи.
В зависимости от тяжести течения, выделяют несколько степеней заболевания:
1 степень — проктит с легким течением. Сопровождается слабо выраженной диареей, менее 5 раз в сутки, может присутствовать выделение небольшого количества слизи и крови.
2 степень — проктит с управляемым течением. Диарея умеренно выраженная, более 5 раз в сутки. Выделяется большое количество слизи, имеются кровотечения.
3 степень — проктит с тяжелым течением. Имеются стриктуры и кровотечения из прямой кишки, требующие хирургического вмешательства.
4 степень это жизнеугрожающее течение, которое требует немедленного вмешательства. Оно сопровождается кишечной непроходимостью, свищами, обильными кровотечениями.
Как диагностируют лучевой проктит
Диагностика заболеваний не представляет труда. Ключевым моментом здесь является наличие в анамнезе лучевой терапии и ее влияние на органы малого таза, учащение стула, и наличие в нем патологических примесей.
При затяжном течении рекомендуется проводить осмотр прямой кишки с помощью ректоскопа или эндоскопа. Это позволит обнаружить множественные эрозии, рубцовую деформацию, атрофические изменения и телеангиоэктазии и решить вопрос о необходимости эндокопического или хирургического лечения.
Как лечат лучевой проктит
При развитии симптомов лучевого проктита во время лучевой терапии, требуется пересмотр схемы облучения. При легком поражении достаточно увеличить интервалы между сеансами. В более тяжелых случаях встает вопрос об уменьшении суммарной очаговой дозы или даже отмене лучевой терапии. Помимо этого, требуется лечение, которое включает в себя несколько направлений:
- Диетическое питание. Важную часть лечения постлучевого проктита занимает диетическое питание. Пища должна содержать повышенное количество белка, достаточное количество макро и микронутриентов. Также она должна быть химически и физически щадящей, т. е. следует отказаться от острых, маринованных, консервированных продуктов. Кроме того, следует избегать грубой растительной клетчатки, чтобы она не травмировала и без того поврежденную стенку кишки.
- Консервативные методы — это медикаментозная терапия, лечебные клизмы, свечи и др. В рамках самостоятельного лечения используется только при легкой и умеренной патологии, в остальных случаях применяется в рамках комплексного лечения совместно с другими методами лечения.
- Эндоскопические методы — радиочастотная аблация, коагуляция аргоновой плазмой и др. В настоящее время эти методы являются золотым стандартом лечения хронических форм заболевания и в основном применяются для устранения кровотечений.
- Хирургические методы — удаление прямой кишки с выведением стомы или наложением колоанального анастомоза. Применяются в тяжелых случаях, когда имеется угроза жизни пациента. Хирургические операции применяются для устранения стриктур, свищей и перфораций стенки кишки.
Медикаментозная терапия лучевого проктита
Для лекарственной терапии используются следующие группы препаратов:
- Глюкокортикостероиды — это основная группа препаратов, применяемых при среднетяжелом и тяжелом течении проктита. ГКС оказывают мощное противовоспалительное действие.
- Анальгетики. Используются разные группы препаратов, в том числе наркотические.
- 5-аминосалициловая кислота (месалазин) — оказывает противовоспалительное и протективное действие, тем самым защищая пораженную слизистую и стимулируя ее восстановление.
- Антидиарейные препараты. Применяются обволакивающие и вяжущие средства, спазмолитики.
- Антибактериальные препараты. Их назначают для лечения или профилактики бактериальных осложнений проктитов.
Учитывая то, что прямая кишка является терминальным отделом пищеварительного тракта, многие препараты местного действия оказываются недостаточно эффективными при применении в формах, предназначенных для перорального приема. Поэтому отдается предпочтение формам для локального применения — свечи, клизмы, порошки и т. д. Они действуют непосредственно на стенку кишки и оказывают эффект в кратчайшие сроки.
Хирургическое лечение лучевого проктита и лучевых поражений прямой кишки
Хирургическое лечение направлено на устранение конкретных симптомов или осложнений постлучевого проктита. Это могут быть непрекращающиеся кровотечения, свищи и перфорации кишечной стенки, стрикруты. Очень редко хирургия применяется для устранения неконтролируемой боли.
Перед планированием операции важно учитывать, что радиационные повреждения снижают регенеративные возможности ткани, поэтому есть высокие риски развития осложнений, в том числе кровотечений, плохого заживления раны, присоединения инфекций и ее генерализация, а также долгосрочные отрицательные эффекты типа грубого рубцевания или несостоятельности анального сфинктера.
Таким образом, классические хирургические вмешательства в остром периоде являются рискованными, они не позволяют полностью контролировать кровотечение и могут привести к тяжелым, жизнеугрожающим осложнениям. Поэтому их в основном применяют для устранения отдаленных последствий лучевых проктитов.
Эндоскопические методы лечения
Более безопасными являются эндоскопические методы лечения. В их основе лежит деструкция пораженного отдела слизистой кишки с последующим ее некрозом и замещением здоровым эпителием. С этой целью используется в частности используется радиочастотная аблация. В основе метода лежит локальное контролируемое нагревание тканей с целью получения термального ожога. Источником энергии здесь выступают волны радиочастотного диапазона.
Во время процедуры в прямую кишку пациента вводят специальный катетер, который будет излучать волны и нагревать ткани. Стандартная глубина некроза составляет несколько десятых миллиметра, поэтому для обработки одного участка слизистой необходимо 1-3 импульса. Интенсивность энергии регулируется в автоматическом режиме с учетом текущей температуры обрабатываемой ткани. Это позволяет избежать «перегрева» и глубокого ожога.
Преимуществом эндоскопического лечения является его бескровность, высокая степень контроля при выполнении вмешательства, быстрый результат. Наибольшую эффективность оно оказывает при кровотечениях. Уже с помощью одной процедуры можно коагулировать все патологические кровеносные сосуды и остановить даже обильное кровотечение. Как правило, для максимального результата процедуру проводят 2-3 раза с интервалом в несколько месяцев.
Прогноз и профилактика лучевого проктита
Профилактика лучевого проктита сводится к усовершенствованию технологий проведения лучевой терапии:
- Применение технологий, позволяющих более детально планировать поля облучения, без вовлечения в процесс «незаинтересованных органов».
- Снижение суммарной дозы облучения.
- Замена дистанционной лучевой терапии на внутритканевую или брахитерапию.
- Применение во время лечения радиопротекторов.
В подавляющем большинстве случаев при лучевом проктите прогноз благоприятный — при адекватном лечении заболевание проходит и не сказывается на дальнейшей жизни человека. У 10% пациентов могут развиться тяжелые осложнения в виде свищей, перфораций, некупируемого болевого синдрома, требующие хирургического вмешательства. В ряде случаев необходима экстирпация прямой кишки с наложением анастомоза или выведением колостомы. Последний вариант приводит к инвалидности. Но даже в этом случае есть возможность в отдаленном периоде провести реконструктивную операцию по восстановлению непрерывности кишечника.
Необходимо учитывать, что лучевой проктит может стать препятствием для прохождения полного курса лучевой терапии. В этом случае необходим подбор других методов противоопухолевого лечения.
Запись
на консультацию
круглосуточно
Источник