Лечение при ушибе гортани


Травмы гортани — повреждения гортани, возникающие под прямым или опосредованным воздействием травмирующего фактора, который может действовать как снаружи (наружные травмы гортани), так и изнутри (внутренние травмы гортани). Клиника травмы гортани зависит от ее характера и тяжести. Она может включать дыхательные расстройства, болевой синдром, наружное или внутреннее кровотечение, дисфагию и дисфонию, кашель, кровохарканье, подкожную эмфизему. Травмы гортани диагностируются по данным осмотра и пальпации места повреждения, ларингоскопии, лабораторных анализов, УЗИ, рентгенологических и томографических исследований, оценки функции внешнего дыхания и голосообразования. Травмы гортани нуждаются в обезболивающем, противовоспалительном, антибактериальном, противоотечном лечении. По показаниям проводится инфузионная и противошоковая терапия, хирургические вмешательства.
Общие сведения
Гортань — это часть верхних дыхательных путей, граничащая в своем верхнем отделе с глоткой, а в нижнем отделе с трахеей. Кроме дыхательной функции гортань также отвечает за голосообразование. Рядом с ней расположены другие важные анатомические образования: пищевод, щитовидная железа, позвоночник, крупные сосуды шеи, возвратные нервы и парасимпатические нервные стволы. Травмы гортани могут сочетаться с травмами глотки и трахеи, а также с повреждением расположенных рядом с ней анатомических структур. Такие сочетанные травмы гортани, как правило, приводят к тяжелым нарушениям дыхания, массивной кровопотере, расстройству иннервации жизненно важных центров и могут стать причиной гибели пострадавшего.
Травмы гортани
Причины
Причинами закрытой тупой травмы гортани могут являться: удар тупого предмета или кулака в шею, автомобильная авария, спортивная травма, попытка удушения. Тупые травмы гортани зачастую сопровождаются переломом ее хрящей и подъязычной кости, отрывом гортани, разрывом голосовых связок. Проникающие травмы гортани связаны с ее пулевыми или ножевыми ранениями. Около 80% пулевых ранений гортани являются сквозными. В большинстве случаев оба пулевых отверстия находятся на шеи, в отдельных случаях одно из отверстий расположено на голове. При слепых ранениях выходное отверстие может быть обнаружено в стенке гортани.
Причиной внутренней травмы гортани часто являются ее повреждения в ходе медицинских манипуляций: интубация трахеи, проведение бронхоскопии и эндоскопической биопсии, искусственная вентиляция легких, бужирование пищевода, удаление инородного тела глотки или гортани и пр. В других случаях травмы гортани обусловлены попаданием в нее инородных тел, имеющих острые края или углы. Ожоговые травмы гортани возникают при вдыхании едких химических веществ или горячего пара.
В отдельных случаях травмы гортани происходят при резком повышении внутригортанного давления во время сильного кашля или крика. Обычно они случаются на фоне предрасполагающих факторов: голосового перенапряжения, нарушения кровоснабжения голосовых связок, гастроэзофагеального рефлюкса.
Классификация
По механизму происхождения отоларингология классифицирует травмы гортани на внутренние и наружные. Внутренние травмы гортани чаще являются изолированными, т. е. поражающими лишь гортань. Наружные травмы гортани зачастую бывают сочетанными и сопровождаются повреждением соседствующих с гортанью анатомических структур.
По характеру повреждающего фактора различают пулевые, резанные, колотые, тупые, химические и термические травмы гортани. По факту проникновения в анатомические образования шеи выделяют проникающие и непроникающие травмы гортани, по факту нарушения целостности кожных покровов — открытые и закрытые. В зависимости от ситуации, в которой были получены травмы гортани, они могут иметь бытовой, производственный или военный характер.
Симптомы травм гортани
Симптоматика травмы гортани зависит от характера и обширности повреждений. Главным симптомом является нарушение дыхательной функции, которое может иметь различную степень. Если дыхательная недостаточность не развилась сразу же после травмы, то она может возникнуть спустя некоторое время в результате нарастания воспалительной инфильтрации, отека или образования гематомы.
Нарушения голоса (дисфония, афония) в той или иной степени возникают при всех травмах гортани и особенно выражены при травмировании области голосовых связок. Повреждения входа в гортань зачастую сопровождаются расстройствами глотания (дисфагией). Болевой синдром может иметь самую различную интенсивность от ощущения дискомфорта до выраженной боли в области гортани. Кашель не всегда сопровождает травмы гортани. Как правило, он возникает при попадании инородного тела в гортань, внутреннем кровотечении или развитии острой воспалительной реакции. При повреждении гортанных нервов отмечается нейропатический парез гортани.
Наружное кровотечение сопровождает наружные травмы гортани. Наибольшая кровопотеря наблюдается при ранении крупных сосудов шеи. Внутренние травмы гортани могут сопровождаться внутренним кровотечением, которое проявляется кровохарканьем. Кроме скрытой кровопотери, внутреннее кровотечение опасно аспирацией крови в легкие и возникновением аспирационной пневмонии, а также образованием гематом, уменьшающих просвет гортани.
Наличие подкожной эмфиземы в области шеи говорит о проникающем характере травмы гортани. Эмфизема способна быстро распространяться на область средостения и подкожной клетчатки в области груди. Изменение формы шеи в результате инфильтрации свидетельствует о тяжелом течении посттравматического периода.
Травмы гортани могут привести к гибели пострадавшего от травматического шока, инфекционных осложнений (пневмонии, хондроперихондрита гортани, флегмоны шеи, гнойного медиастинита), асфиксии. Асфиксия может быть вызвана острым стенозом гортани, развившемся в результате ее рефлекторного спазма, посттравматического отека или попадания в гортань инородного тела.
Диагностика
Травмы гортани диагностируются травматологом, в случае внутреннего характера повреждений гортани пострадавшие могут обращаться к отоларингологу. Диагностика травмы гортани включает осмотр и пальпацию места повреждения, оценку тяжести состояния пострадавшего и характера полученных повреждений, зондирование раневого канала. Проводятся общеклинические исследования крови и мочи, анализ газового состава крови и КОС, бакпосев отделяемого из раны.
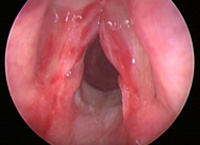
При внутренних повреждениях гортани проводится ларингоскопия. Она может выявить царапины и разрывы слизистой оболочки гортани, подслизистые кровоизлияния, ожоги, внутреннее кровотечение, прободение стенки гортани, нахождение в ее полости инородного тела. Отрыв гортани от подъязычной кости диагностируется по следующим ларингоскопическим признакам: удлинение надгортанника, повышенная подвижность его свободного края, более низкое местонахождение голосовой щели.
Оценка распространенности повреждений, состояния соседствующих с гортанью органов и посттравматических осложнений осуществляется путем рентгенографии и МСКТ гортани, рентгенографии позвоночника в шейном отделе, рентгенографии пищевода с контрастированием, УЗИ щитовидной железы, УЗИ и МРТ тканей шеи, рентгенографии легких, исследования внешнего дыхания. При отсутствии серьезных повреждений или в восстановительном периоде проводится исследование голосообразования (фонетография, стробоскопия, электроглоттография).
Лечение травм гортани
Пострадавшие с повреждениями гортани нуждаются в первую очередь в противошоковых мероприятиях, остановке кровотечения, восстановлении проходимости дыхательных путей и коррекции дыхательных нарушений. Пациента укладывают на кровать с приподнятой головой. Производится иммобилизация шеи, масочная вентиляция и кислородотерапия. Рекомендован двигательные и голосовой покой. Питание пострадавшего осуществляется через назогастральный зонд.
Медикаментозное лечение травмы гортани заключается в антибактериальной, дезинтоксикационной, инфузионной, обезболивающей, противовоспалительной и противоотечной терапии. Хороший эффект наблюдается при применении антибактериальных препаратов и глюкокортикостероидов в виде лекарственных ингаляций. Хирургическое лечение травмы гортани показано при переломах ее хрящей со смещением, стенозе, нарастающей эмфиземе, профузном кровотечении, нарушении скелета гортани, обширных повреждениях. В соответствии с показаниями хирургическим путем производят первичную обработку раны, удаление инородного тела гортани, удаление гематомы, трахеостомию, перевязку наружной сонной артерии, ларингопексию (подшивание гортани к подъязычной кости), резекцию гортани, хордэктомию, реконструктивные вмешательства, протезирование и пластику гортани. В периоде реконвалесценции пациенты, перенесшие травмы гортани, посещают занятия с врачом-фониатором, направленные на восстановление голосовой функции.
Источник
Оглавление темы «Травма гортани»:
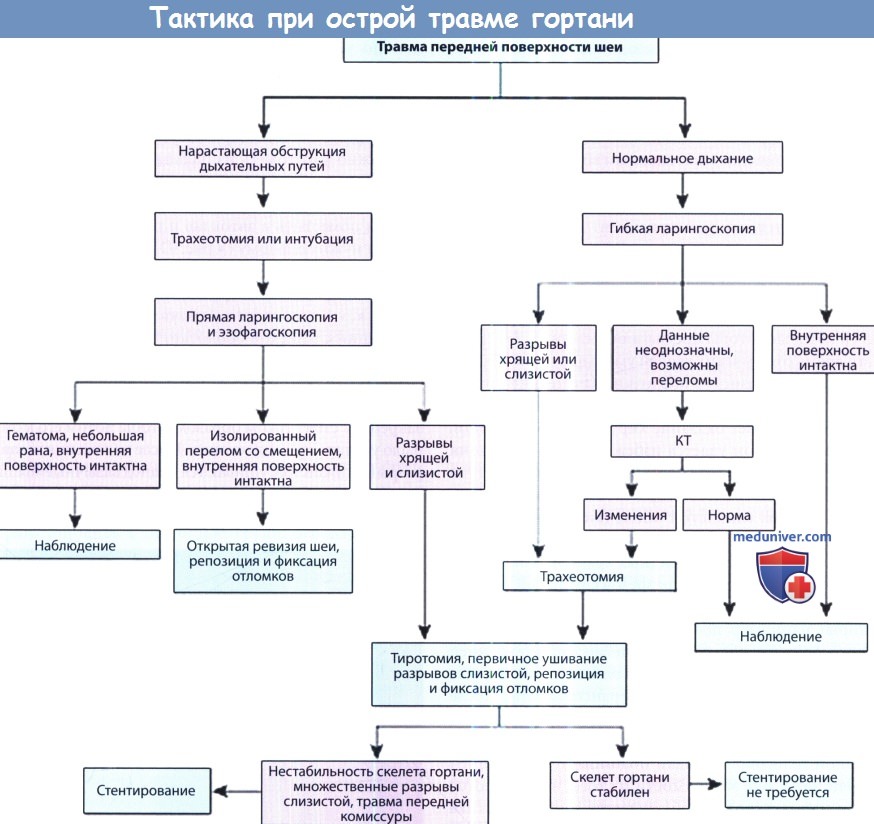
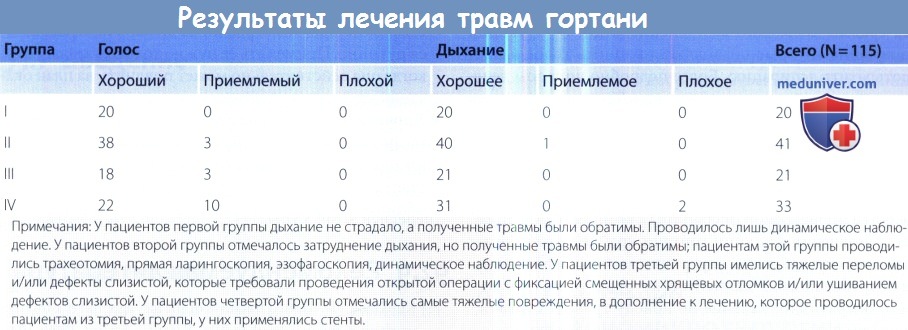
Методы лечения травмы гортани без операции и с операциейа) Консервативное лечение травмы гортани. Выбор консервативного лечения подразумевает, что пациенту не требуется трахеотомия, т.е. состояние дыхательных путей стабильное. Мы рекомендуем проводить наблюдение за пациентом в течение 24 часов после травмы в условиях стационара (положение пациента лежачее, с приподнятым концом кровати), если у пациента имеются следующие повреждения: В первые часы после травмы полезно назначение кортикостероидов.
б) Хирургическое лечение травмы гортани — варианты операций. Хирургическое лечение показано в тех случаях, когда самостоятельно заживление после травмы невозможно, и для восстановления нормальной структуры гортани необходимо проведение операции. К таким повреждениям относятся: Необходимо координировать свои действия с анестезиологами и со всеми другими хирургами, которые занимаются данным пациентом. Еще до транспортировки в операционную нужно решить, кто и на каком этапе отвечает за проходимость дыхательных путей. Заранее планируют действия на случай срочной необходимости восстановления дыхания и подготавливают соответствующий инструмент. Наиболее консервативным и надежным методом обеспечения дыхания пациенту с травмой гортани является трахеотомия, выполняемая под местной анестезией. Интубация трахеи может нанести гортани дополнительную травму, создать сложности при проведении и помешать дальнейшему осмотру гортани и выполнению операций на ней до такой степени, что потребуется оказание уже не неотложной, а экстренной помощи. Интубацию трахеи можно выполнять в следующих случаях: После выполнения трахеотомии или, в отдельных случаях, интубации, под наркозом проводится прямая ларингоскопия. Гортань осматривается на предмет оголения хрящей, гематом, разрывов слизистой, оценивается подвижность истинных голосовых складок. При осмотре подскладочного пространства оценивается состояние перстневидного хряща и трахеи. Для оценки степени повреждения пищевода выполняется прямая эзофагоскопия. Особую сложность представляет оказание помощи детям с травмой дыхательных путей. Эндотрахеальная интубация несет с собой те же риски, что и у взрослых. Выполнить трахеотомию под местной анестезией испуганному травмированному ребенку невозможно. Поскольку насыщение артериальной крови кислородом у детей падает значительно быстрее, времени на раздумья значительно меньше. В таком случае для обеспечения проходимости дыхательных путей выполняется прямая бронхоскопия, а трахеотомия проводится при установленном бронхоскопе. После восстановления дыхательной функции, выполнения ларингоскопии и оценки результатов КТ, следует повторно оценить необходимость проведения оперативного вмешательства. От него можно отказаться в тех случаях, когда у пациента имеются лишь отек, гематома, перелом щитовидного хряща без смещения, подвижность голосовых складок сохранена, а область передней комиссуры или свободные края голосовых складок не травмированы. После завершения анестезиологического пособия необходимо тщательное наблюдение за пациентом, лежащим на кровати с приподнятым головным концом. Состояние гортани оценивается в динамике, для этого удобнее всего использовать фиброларингоскоп. Трахеотомическая трубка удаляется, как только пациент может начать самостоятельно дышать. При более тяжелых травмах показана хирургическая ревизия. Длительное время не существовало единого мнения о том, когда лучше проводить оперативное лечение. Некоторые авторы предлагали выжидать 3-5 дней. За это время отек мягких тканей уменьшается, а обнаружить разрывы слизистой оболочки значительно проще. Мы считаем, что оптимальным вариантом является как можно более раннее оказание хирургической помощи, поскольку при этом удается избежать инфицирования существующей открытой раны. Для получения доступа к внутренней поверхности гортани выполняется тиротомия. Разрывы слизистой оболочки ушиваются 5-0 или 6-0 рассасывающимися швами. Проводится репозиция смещенных черпаловидных хрящей. В большинстве случаев для ушивания разрезов слизистой используются местные ткани. В случаях, когда травма крайне обширна, например, получена вследствие применения боевого оружия, для пластики дефектов внутренней поверхности гортани можно использовать регионарные слизистые лоскуты или кожные трансплантаты. После ушивания слизистой оболочки и мышц нужно восстановить переднюю комиссуру.
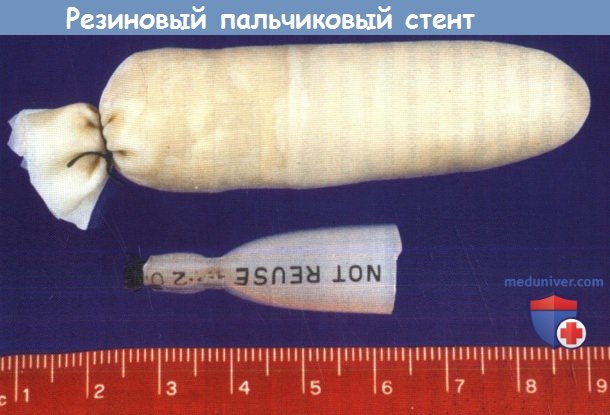
Для этого передний край истинной голосовой складки подшивается к внешней надхрящнице. Вне зависимости от того, используются стенты или нет (вопрос обсуждается ниже), пластика передней комиссуры необходима для восстановления формы голосовой щели и нормального голоса. Разрез после тиротомии ушивается нерассасывающимися швами, либо фиксирующей проволокой или скобами. Рассматривая вопрос о применении стентов, взвешивают преимущества и риск дополнительной травмы слизистой оболочки. Использовать стенты рекомендуется в следующих случаях: при травмах затрагивающих переднюю комиссуру, обширных разрывах слизистой оболочки, оскольчатых переломах щитовидного хряща, а также в случаях, когда нормальную форму гортани не удается восстановить за счет открытой фиксации отломков. В данных случаях применение стентов снижает риск образования рубцов в области передней комиссуры, уменьшает вероятность формирования синехий вследствие обширных разрывов слизистой, улучшает поддержание нормальной структуры гортани в процессе заживления. Если же открытой фиксации костных отломков не выполнялось, а внутренние травмы слизистой не были ушиты, использовать эндоларингеальные стенты нецелесообразно, поскольку и анатомия гортани, и полученные повреждения слишком сложны, чтобы на них значимо повлияло изолированное стентирование. Выбор стентов разнится от пальчиковых тампонов, наполненных поролоном, до промышленных стентов из полимеров силикона. При отсутствии готового стента его можно изготовить из пальца резиновой перчатки, набив марлей. Силиконовый стент можно сделать из интубационной трубки. Сначала трубку нужно обрезать, а затем поместить в автоклав и после нагревания придать ей нужную форму. Все стенты должны быть изготовлены из мягких материалов, а форма примерно соответствовать форме гортани, т.к. это позволяет избежать дополнительной травматизации слизистой оболочки. Чтобы стент придавал гортани стабильность и препятствовал формированию спаек, он должен располагаться от уровня ложных голосовых складок до первого кольца трахеи. Желательно закрепить стент таким образом, чтобы потом его можно было удалить при эндоскопии. После наложения швов на разрывы слизистой, ушиваются подподъязычные мышцы и кожа, в рану устанавливается дренаж. Во время проведения операции хирург может столкнуться с другими различными повреждениями. До одной трети перстневидного хряща или трахеи можно восстановить с помощью грудино-подъязычной мышцы и ее фасции. При потере трети щитовидного хряща или половины голосовой щели, нужно установить в гортань стент и ушить разрывы слизистой над стентом. Если в результате травмы произошла массивная потеря тканей гортани, а восстановить ее скелет при помощи фиксации и стентов невозможно, выполняется частичная или полная ларингэктомия. Выбор методики ларингэктомии зависит от объема потери тканей, в соответствии с принципами реконструктивной хирургии, которые применяются в онкологии. Согласно крупным сериям случаев, необходимость в проведении полной ларингэктомии возникает очень редко. Рассматривать ее выполнение стоит в первую очередь при травмах, полученных во время военных действий. в) Послеоперационный уход при травме гортани. Для профилактики инфицирования и снижения вероятности формирования грануляционной ткани мы назначаем антибиотики на 5-7 дней после операции. Тем не менее, нам неизвестны публикации, которые бы подтверждали послеоперационное применение антибиотиков. Головной конец кровати нужно поднять до приемлемого для пациента уровня, поскольку это помогает уменьшить выраженность отека. Мы рекомендуем пациенту вставать, как это позволяет сделать его состояние. Проводится стандартный уход за трахеостомой. Стент, установленный во время операции, нужно удалить как можно раньше, чтобы предотвратить избыточное повреждение слизистой. Обычно мы удаляем стенты на 10-14 день после операции. Декануляцию можно выполнить сразу после удаления стента. Как минимум в течение года необходим регулярный осмотр, чтобы оценивать восстановление подвижности истинных голосовых складок и следить за тем, не формируется ли стеноз в области подскладочного пространства. Для профилактики рефлюкса обычно назначаются ингибиторы протонной помпы, т.к. рефлюксная болезнь способствует образованию рубцов в гортани. По возможности следует избегать использования назогастральных зондов, чтобы не провоцировать рефлюкс желудочного содержимого и предотвратить эрозию задней пластинки перстневидного хряща.
— Также рекомендуем «Осложнения и прогноз травмы гортани» Оглавление темы «Заболевания гортани»:
|
Источник