Краснов привычный вывих плеча
Плечевой сустав – один из наиболее подвижных суставов в организме человека. За счет своей подвижности плечевой сустав помогает располагать кисть в пространстве в любом положении, и человек может выполнять какой-либо труд. Когда он работает нормально, мы его не замечаем. Но, как только один из механизмов внутри сустава дает сбой, мы сразу можем это заметить.
Анатомически плечевой сустав составляют три кости — лопатка, плечевая кость и ключица. Костные структуры плечевого сустава имеют «встроенное» несоответствие: суставная впадина лопатки по размеру в четыре раза меньше, чем головка плечевой кости, поэтому эти костные элементы не могут обеспечить стабильность плечевого сустава. Но природа все предусмотрела, и между лопаткой и плечевой костью натянуты очень плотные связки, которые и удерживают эти две кости друг с другом. Также вокруг плечевого сустава находятся мышцы (ротаторные манжеты): подлопаточная мышца, надостная, подостная и малая круглая мышца сзади. По краю суставных впадин и лопатки расположена так называемая хрящевая губа. Суставная впадина лопатки сама по себе достаточно мелкая и плоская. В свою очередь, суставная губа создает глубину суставной впадины лопатки, между головкой и плечевой костью суставной впадины создается определенный вакуум, который как бы присасывает эти две кости друг к другу.
При поднятии руки, сгибании, разгибании, наружной, внутренней ротации должна обеспечиваться стабильность сустава. Это обеспечивают связки, которые натягиваются в определенных положениях руки, а также работа динамических стабилизаторов ротаторной манжеты. Их согласованная работа придает стабильность плечевому суставу.
Нестабильность плечевого сустава. Признаки вывиха
Плечевой сустав поражается многими травмами и заболеваниями. Наиболее распространенная патология — нестабильность плечевого сустава, или «привычный вывих плеча». При нарушении работы динамических стабилизаторов и повреждении связок может происходить выхождение головки плечевой кости из суставной впадины.
Вывих — это болезненное состояние, с которым человек обычно обращается в больницу. Мы устраняем его под наркозом или местной анестезией. Может проявляться разболтанностью сустава или определенными болями, щелчками.
Чаще всего нестабильность связана с травмой. Обычно происходит разрыв связок внутри плечевого сустава, разрыв суставной губы, и плечевая кость выходит из суставной впадины. Обратно она вернуться может только при определенных манипуляциях в больнице. 90% вывихов происходит вперед.
Вы сразу поймете, если у вас вывих, потому что полностью не сможете двигать рукой в плечевом суставе, каждое движение будет доставлять значительную боль. В больнице или в травмпункте вас осмотрит врач, выполнит рентгенографию, установит точный диагноз «вывих», и под местной анестезией его устранит. После устранения вывиха обычно накладывают гипс или ортез, и человека выписывают домой.
Еще одна причина — дисплазия. У пациента врожденно имеется определенная слабость соединительной ткани. Обычно это молодые женщины 18-35 лет, их еще называют «гуттаперчевые люди», то есть у них суставы имеют большую амплитуду движения, чем у обычного человека.
Последствия вывиха плечевого сустава
Часто после устранения вывихов, особенно у молодых пациентов, связки, которые разорвались вокруг плечевого сустава, в особенности — суставная губа, не срастается при консервативном лечении в гипсе. Это значит, что с вероятностью 90% будет повторный вывих. Чаще всего это уже не будет связано с травмой, а просто при определенном виде движения. Обычно это заведение руки за голову во время сна.
У более старших пациентов вероятность вывиха несколько меньше.
Лечение первичного вывиха плеча
По старым технологиям накладывают гипс, через 3 недели снимают гипсовую повязку, и начинают понемножку разрабатывать плечо. Но ученые пришли к выводу, что людям, у которых велик риск повторного вывиха и образования привычного вывиха велик, целесообразно сразу делать операцию.
Есть целый ряд малоинвазивных ортоскопических операций, при которых в полость сустава можно войти через несколько проколов, увидеть разорванную суставную губу, и с помощью специальных фиксаторов прикрепить ее на место. Со временем губа прирастает, и риск рецидива вывиха уменьшается.
Техники оперативного лечения вывиха плеча
Привычные вывихи плеча известны со времен Гиппократа. Если у человека были рецидивы вывихов, он брал горячий предмет, и прижигал область передней части плечевого сустава. После такого лечения в этой области образовывался массивный рубцовый процесс, ограничивалась функция плечевого сустава, и вывихов не происходило. Но рука двигалась хуже.
Сейчас лечение направлено на анатомическую реконструкцию поврежденных структур. Во время операции мы стремимся к тому, чтобы вывих не повторялся не из-за того, что человек меньше двигает этой рукой, а из-за того, что мы полностью восстановили анатомию плечевого сустава, желательно малоинвазивно.
Привычный вывих плеча и ухудшение качества жизни
Организм пациента с привычным вывихом плеча чувствует, в каких положениях может произойти вывих, и эти движения пациент сделать боится. Развивается ощущение предчувствия вывиха. Происходит спазм мышц, болевой синдром, и рука как бы сама не выполняет движения.
Со временем эта проприоцептивная рецепция уменьшается, человек меньше контролирует свои движения, и вывихи происходят все чаще и чаще.
Диагностика при вывихе плеча
Диагностика пациентов с нестабильностью плечевого сустава улучшилась. В повседневную практику травматологов-ортопедов вошли магниторезонансная томография и компьютерная томография. Любому пациенту, обращающемуся в больницу, мы выполняем МРТ, КТ и точно видим те повреждения, которые произошли после вывиха.
На МРТ плечевого сустава можно увидеть отрыв суставной губы и разрыв глено-хумеральных связок. Соответственно, уже по МРТ мы можем планировать операцию. Если присутствует и костный дефект, то, проведя компьютерную томографию, мы можем точно понять, в каких местах, какой объем кости отсутствует, и провести специальные операции по переносу костей, чтобы увеличить площадь соприкосновения костей в плечевом суставе.
Спорт и нестабильность плечевого сустава
С нестабильностью плечевого сустава и болезнями плечевого сустава сопряжены занятия видами спорта, связанными с движением верхней конечности над головой: теннис, когда есть определенная доминирующая рука и происходит движение ракеткой, плавание, при котором рукой преодолевается большое сопротивление воды. Происходит перенапряжение мышц, которое должны балансировать мышцы ротаторной манжеты, мышцы лопатки. И когда эти мышцы устают или микротравматизируются, может возникнуть нестабильность.
Также опасны такие виды спорта, как бокс или борьба. Кроме того, что сам боксер или борец, совершая удары рукой, сильно напрягает мышцы плечевого пояса, происходит еще и сильное сдавливание плечевой кости относительно лопатки. Суставные площадки сильно компрессируются, и происходит развитие артроза внутри сустава. К тому же противник также наносит удары в область плечевого сустава.
В тяжелой атлетике, когда пациент поднимает большой вес, вероятны повреждения позвоночника, коленных суставов, плечевых суставов. При жиме штанги лежа от груди, если у человека складываются определенные факторы (большой вес, особенности соединительной ткани, когда связки более растяжимы, дисплазия), то могут происходить небольшие подвывихи.
Иногда приходится видеть вывихи в плечевом суставе во время футбола, когда вратарь выпрыгивает за мячом, падает на область локтевого сустава.
Как предупредить вывих плеча
Если вы чувствуете дискомфорт в плечевом суставе при определенных видах движения, болевой синдром, щелчки, то это происходит подвывих, то есть частично головка плечевой кости выходит из суставной впадины. Это — признаки нестабильности плечевого сустава, который нужно лечить, если вы хотите дальше быть активными, заниматься спортом или физической работой.
Импиджмент плечевого сустава
Высокоамплитудные запредельные движения могут привести к столкновениям костей в суставе. Это называется «импиджмент», когда головка плечевой кости сдвигается при нагрузке, при запредельных движениях она может вступать в конфликт с крышей плечевого сустава, которая называется акромион (часть лопатки). Головка ударяется об акромион. Так как между этими костными структурами находятся мышцы сухожилия ротаторной манжеты, то эти сухожилия будут ущемляться. Это проявляется болью и отеком, может развиться воспаление этого сухожилия, и сухожилие со временем начинает разрушаться. Если у обычного человека дегенерация сухожилий происходит к 50-70 годам, то у пациентов, которые напрягают руки, это может произойти гораздо раньше.
Импиджменты происходят во многих местах в плечевом суставе: в подакромиальном пространстве между акромионом и головкой плечевой кости, между клиновидным отростком плечевой кости, внутренний импинджмент, который происходит по задней поверхности плечевого сустава.
Таким пациентам мы проводим детальный осмотр, выясняем анамнез этого заболевания, каким спортом занимается пациент, какая у него повседневная активность. Существуют тесты, когда врач берет верхнюю конечность пациента, располагает ее в пространстве в определенных проекциях, проводит нагрузочные тесты, и может определить, в какой зоне происходит ущемление или болезненность, сухожилие какой мышцы работает хуже. В результате мы можем заподозрить, какая структура плечевого сустава повреждена. После этого пациента направляем на МРТ, где получаем картинку плечевого сустава в разных проекциях. Если обычный МРТ не помогает, то в полость сустава вводим специальный контраст, который распределяется по плечевому суставу, и можно увидеть, где есть травмы, и уже потом планировать оперативное лечение.
Операции на плечевом суставе
Почти все операции проводятся эндоскопически, с помощью оптического прибора, который называется артроскоп. Через прокол в коже, примерно 5 мм в диаметре, на экране в операционной мы видим, что находится в суставе. Через другие небольшие проколы кожи в полость сустава вводятся инструменты, с помощью которых деликатно выполняется большинство операций: сшивание губы, сухожилия ротаторной манжеты, перенос костного блока, если имеется дефект кости, обработка хряща, если имеется артроз.
К счастью, государство в последнее время закупает все необходимые расходные материалы для таких операций, и даже в городской больнице можно провести эти операции без всяких сложностей.
Максим Бессараб
Травматолог-ортопед. Врач 1-го травматологического отделения Городской клинической больницы им. Ф. И. Иноземцева (ГКБ 36). К.м.н.
Первоисточник
Источник
Лечение.
До сегодняшнего дня в отечественной и зарубежной клинической практике лечения больных с первичным передним вывихом плеча традиционно существует консервативный подход. Лечение предусматривает раннее закрытое вправление плеча с последующей иммобилизацией и реабилитационными мероприятиями, направленными на восстановление подвижности сустава и силы мышц плечевого пояса.
Из многообразия способов репозиции вывиха плеча предпочтение отдают тракционным методикам, сочетающимися с элементами наружной ротации. После устранения вывиха, как правило, применяют иммобилизацию сустава в положении приведения плеча в течение 3-4 недель. Иммобилизацию считают необходимой во всех случаях в целях создания условий для регенерации тканей, поврежденных в момент возникновения вывиха и при его устранении. После окончания периода иммобилизации проводят курс восстановительного лечения, предусматривающего пассивную и активную разработку движений в суставе, массаж, миостимуляцию. Большинство хирургов рекомендуют больным приступать к физической активности на бытовом уровне и занятиям нефизическими видами трудовой деятельности через 3-4 месяца после травмы. Спортсменов и лиц, занимающихся тяжелым физическим трудом, допускают к выполнению физических нагрузок на прежнем уровне не ранее, чем через 5-6 месяцев. По мнению некоторых авторов, больным молодого возраста следует избегать движений в плечевом суставе, способствующих ухудшению стабилизации головки плечевой кости, в течение 6-12 месяцев. Опасными движениями считают форсированную наружную ротацию с отведением и разгибанием плеча.Анализ источников, посвященных результатам консервативного лечения больных с первичными вывихами плеча, показывает что, частота развития рецидивов колеблется от 15% до 95% в зависимости от возраста пациента и длительности применяемой иммобилизации. Прогностически неблагоприятными факторами считают молодой возраст пострадавших, характер их профессиональной и спортивной деятельности, недостаточность применявшейся иммобилизации. Частота возникновения рецидивов у больных старше 40 лет составляет12%-50%, а у больных молодого возраста находится в пределах 67%-95%. Влияет так же длительность иммобилизации. При длительности иммобилизации меньше 3-4 недель частота рецидивов заметно возрастает.
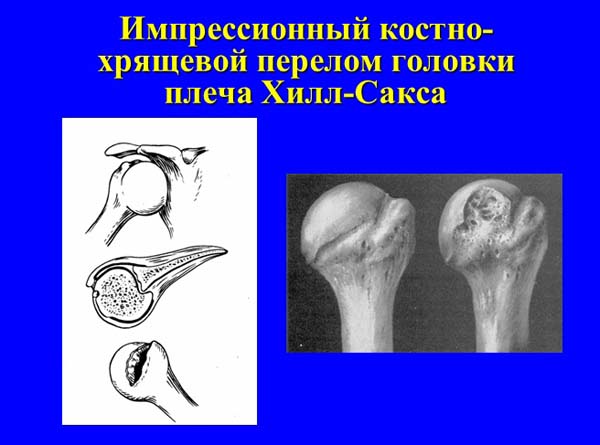
Достаточно высокие показатели частоты возникновения рецидивов вывиха после первичного консервативного лечения, в особенности, у больных молодого возраста, побуждают хирургов искать пути совершенствования лечебной тактики. Одним из современных направлений является раннее выявление внутрисуставных повреждений (импрессионный костно-хрящевой перелом головки плеча Хила-Сакса, повреждение Банкарта) и их хирургическая коррекция с использованием малоинвазивных артроскопических технологий.

Проведенные клинические исследования с применением контрольной артроскопии после консервативного лечения больных молодого (до 40 лет) возраста с вывихами плеча показали, что в 50%-54% наблюдений имелось незарубцевавшееся повреждение Банкарта, которое считают предрасполагающим фактором в возникновении рецидивных вывихов.
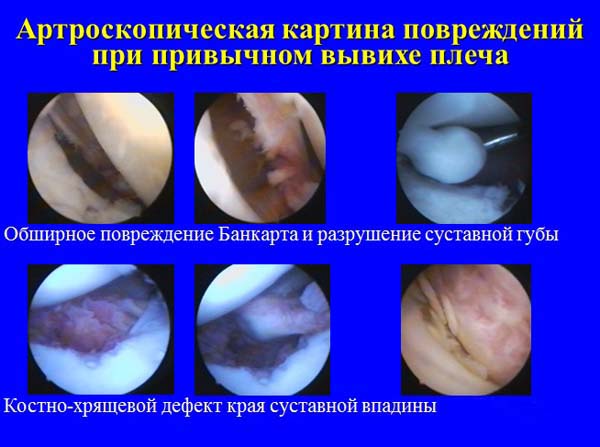
Поэтому отдельные хирурги для этой категории пострадавших предлагают активную хирургическую тактику, основанную на использовании артроскопии. Применение первичной артроскопической рефиксации поврежденных связок капсулы позволило авторам снизить частоту рецидивов до 12,5-22%.
Лечение больных с привычным вывихом плеча.
1. Хирургическое лечение с применением открытых стабилизирующих операций.
На сегодняшний день предложено более 150 способов оперативных вмешательств и гораздо большее количество (более 300) их модификаций, применяемых в лечении хронической передней нестабильности плечевого сустава. По мнению Watson-Jones R. (1940) «успех многих из предложенных операций зависит от выраженности рубцевания и контрактуры, образующейся позже впереди сустава, ограничивающей отведение и наружную ротацию плеча таким образом, что его головка не может достигнуть положения, вызывающего выскальзывание последней поверх поврежденного переднего суставного края». В идеале же хирургическая операция должна обеспечивать восстановление не только стабильности, но и функции сустава в полном объеме.
Все предлагаемые хирургические операции подразделяют на 4 группы.
I. Вмешательства на «передней капсульно-мышечной стенке»:
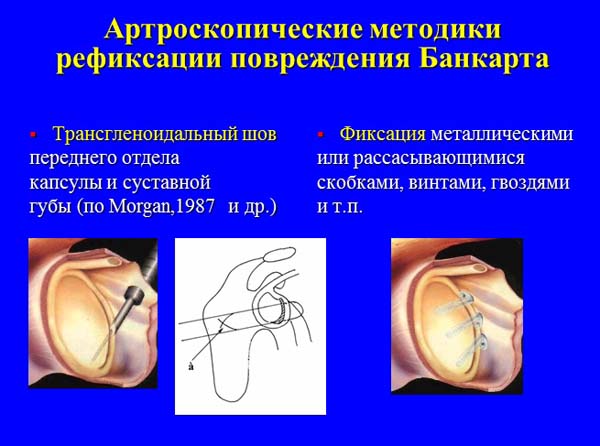
— чрескостная рефиксация переднего отдела капсулы сустава и суставной губы (операция Банкарта и ее модификации);

— варианты капсульно-мышечных пластик (Putti-Platt, Magnuson-Stack).
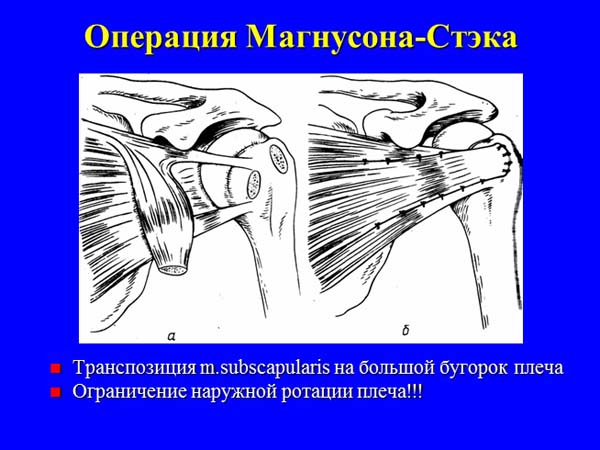
II. Операции, направленные на восполнение посттравматического «дефицита» костной ткани переднего отдела суставной впадины лопатки:
— артрориз плечевого сустава (операции Андина, Eden-Hybbinette);
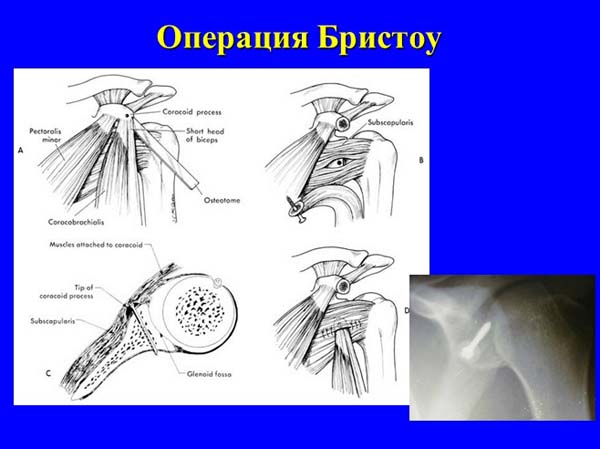
— операции, направленные на создание костной и мышечно-сухожильной преграды на пути головки плеча – варианты транспозиции клювовидного отростка (Bristow, Latarjet, May, Torg).
III. Фиксирующие тенодезы головки плеча или процедуры, направленные на создание мышечно-сухожильной преграды (дополнительной связки) в передненижнем отделе капсулы сустава:
— с использованием сухожилий длинной и короткой головок двуглавой мышцы плеча (Краснова, Ткаченко, Вайнштейна, Розенштейна-ЦИТО, Бойчева, Свердлова и др.);
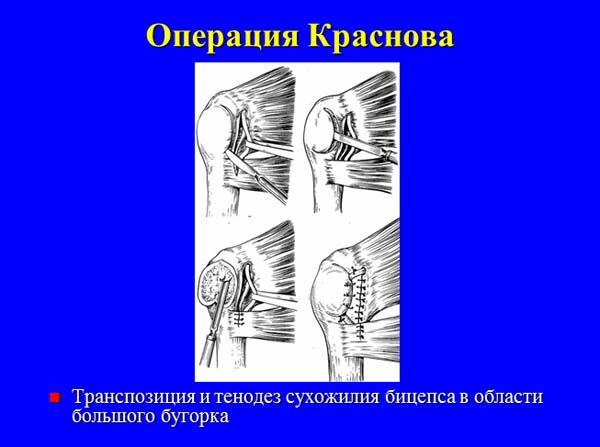
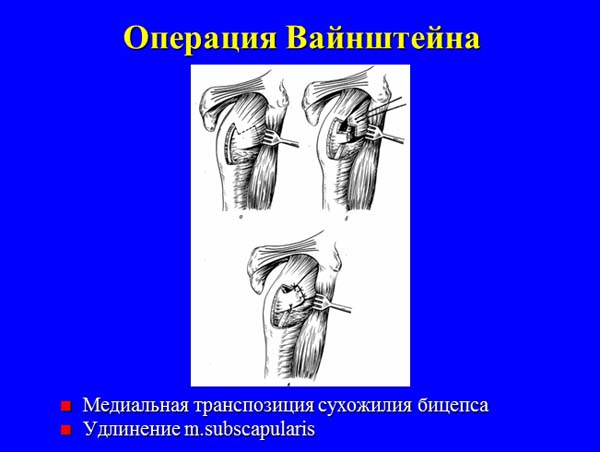
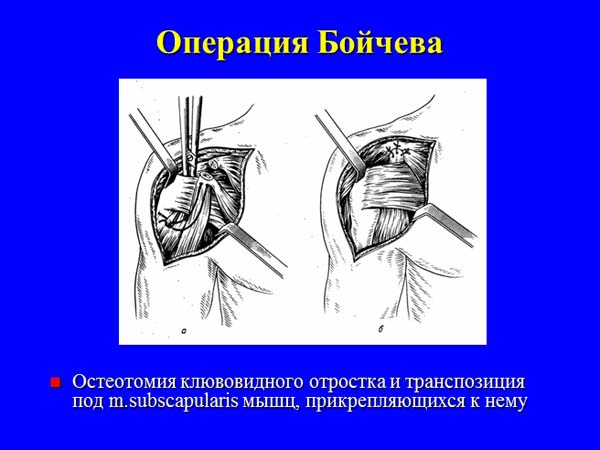
— лавсаносуспензии головки плечевой кости (Единак, Крупко).
IV. Деротационные остеотомии плечевой кости (Weber-Saha) или шейки лопатки (Scott, Kretzler).
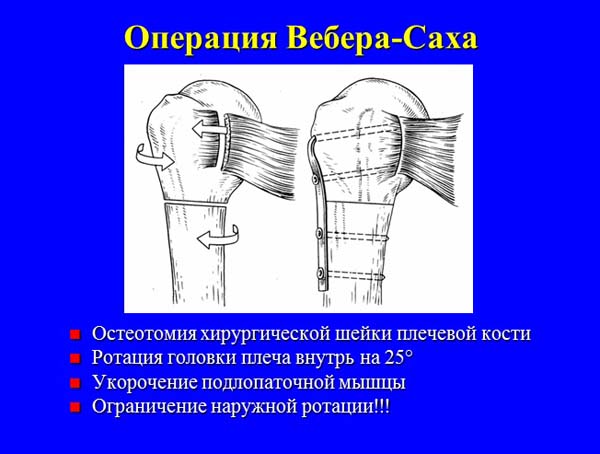
Наиболее распространенной операцией в англоязычных странах является операция Банкарта, суть которой заключается в чрескостной рефиксации поврежденного переднего отдела капсулы к суставному краю лопатки. У больных с посттравматической деформацией и перерастяжением капсулы операцию Банкарта рекомендуют дополнять реконструкцией передней капсульно-мышечной стенки по Putti-Platt’у или Magnuson-Stack’у. Ряд авторов предпочитает применять транспозицию клювовидного отростка лопатки с клювоплечевой мышцей и короткой головкой двуглавой мышцы плеча на переднюю поверхность шейки суставного отростка лопатки по Bristow. Одни хирурги считают возможным выполнение этой операции самостоятельно, другие – в комбинации с операцией Банкарта, третьи – указывают на ее эффективность при наличии костного дефекта в области переднего края суставной впадины. При привычном вывихе плеча, сопровождающемся значительными костно-хрящевыми дефектами головки плечевой кости (Хилл-Сакса), а также при выраженной дисплазии плечевого сустава некоторые авторы предлагают использовать деротационную остеотомию верхней трети плечевой кости по Weber’у.
Среди отечественных хирургов наибольшей популярностью пользуются внесуставные операции по созданию дополнительных связок, фиксирующих головку плечевой кости, в частности тенодез с транспозицией сухожилия длинной головки двуглавой мышцы плеча как с пересечением последнего (Гейманович З., 1927; Орлов Г.А., 1953; Розенштейн Б.С., 1962; Дроботун В.Я., 1965), так и с сохранением его целостности (Вайнштейн В.Г., 1934; Хитров Ф.М., 1947; Краснов А.Ф., 1970; Ткаченко С.С., 1977). При этом некоторые хирурги обращают внимание на необходимость выполнения костного расщепа в головке плечевой кости и чрескостной фиксации аутосухожилия для обеспечения жесткости формируемого тенодеза. Также отечественными авторами описаны варианты тенодеза с использованием ауто- или аллопластического материала (Хитров Ф.М., 1947; Крупко И.Л., 1959; Единак А.Н., 1989) и процедуры, направленные на создание мышечно-сухожильной преграды (дополнительной связки) в передненижнем отделе капсулы (Андреев Ф.Ф., 1943; Свердлов Ю.М., 1978). Преимуществом перечисленных операций перед реконструкцией капсулы по Банкарту является техническая простота и доступность, надежность фиксации, небольшой риск неврологических и инфекционных осложнений после их выполнения.
По данным литературы частота возникновения рецидивов вывихов после различных способов оперативного лечения колеблется от 1,6 до 30%, в среднем составляя 10-12%. Несмотря на достаточно высокую эффективность используемых оперативных методик в восстановлении стабильности сустава, функциональные исходы не всегда удовлетворяют больных. Среди наиболее часто встречающихся неблагоприятных последствий выделяют ротационную контрактуру плеча. Практически при любых видах открытых реконструктивных вмешательств создаются новые связки или преграды движению головки, вызывающие нарушение биомеханики сустава, и, прежде всего, ограничение наружной ротации плеча. Анализ результатов показывает, что чем более выражена контрактура, тем меньше число рецидивов. Так, например, после операции Magnuson-Stack’а, ограничивающей наружную ротацию плеча на 30-40°, частота рецидивов была минимальной и не превышала 1,5%. У больных старшего и пожилого возраста потеря наружной ротации плеча не создавала больших проблем в их деятельности, которая, как правило, ограничивалась бытовыми нагрузками. У лиц молодого возраста, которые стремятся восстановить подвижность сустава в полном объеме, со временем могут происходить микротравматизация, перерастяжение и относительная несостоятельность созданных при операциях стабилизаторов, что проявляется субъективной неустойчивостью и транзиторными подвывихами или вывихами плеча при форсированных физических нагрузках. Так, частота рецидивов вывихов после транспозиции сухожилия длинной головки двуглавой мышцы плеча по Вайнштейну составляла от 4% в первые 2-3 года до 27,5% – в более отдаленные сроки.
Сложной проблемой хирургии плечевого сустава, по мнению Neer C.S. (1990), является лечение многонаправленной нестабильности, частота встречаемости которой по данным разных авторов составляет от 4% до 30%. При нестабильности, в основе которой лежит генерализованная гипермобильность суставов, вывихи наступают без значительной травмы, часто носят произвольный характер и не сопровождаются разрывами стабилизирующих структур капсулы. В таких случаях достаточно эффективным является комплекс лечебной физкультуры, направленный на обучение пациента вызывать сокращение определенных мышечных групп с целью препятствовать патологическому смещению в суставе.
Таким образом, основной задачей хирурга в лечении больного с нестабильностью плеча можно считать достижение баланса между подвижностью и стабильностью сустава, определяющего функциональный исход лечения в целом. Одним из перспективных направлений современной хирургической артрологии является применение артроскопии для более точной диагностики посттравматических изменений в суставе и по возможности выполнения малоинвазивной «анатомической» реконструкции поврежденных стабилизирующих структур плечевого сустава.
2. Хирургическое лечение передних вывихов плеча с применением артроскопических стабилизирующих операций.
В течение последнего десятилетия в мировой литературе широко обсуждались артроскопические способы лечения нестабильности плечевого сустава. Среди преимуществ их перед открытыми операциями указывают на высокую косметичность, минимальную травматичность вмешательств и менее выраженные ограничения амплитуды движений в суставе.
В1987 г. Morgan С.D. и Bodenstab A.B. впервые предложили методику трансгленоидального шва поврежденной капсулы. Авторы применяли для фиксации капсулы П-образные чрескостные швы, которые проводили через шейку лопатки и завязывали подкожно на фасции подостной мышцы. Данная методика получила свое развитие в работах Caspari R.B. (1988), Savoie F.H. (1995); Benedetto K.P. et al. (1992); Rose D.J. (1996) и других авторов. Результаты их применения у больных с хронической нестабильностью по данным литературы разноречивы, частота послеоперационных рецидивов варьировала от 0-8% до 42-60%. Данные Wheeler J.H. (1989), Arciero R.A. (1994) показывали, что применение этого способа в лечении больных с первичным вывихом плеча позволило снизить частоту возникновения рецидивов до 14%-22%, по сравнению с 80%-92% в контрольной группе больных с традиционным консервативным лечением. Основным недостатком этих методик является необходимость проведения нитей на заднюю поверхность лопатки. При этом могли возникать повреждения надлопаточного нерва, частота которых достигала 12%, а также – болезненные гранулемы в области подкожно расположенных узлов. С целью снижения вероятности послеоперационной нейропатии были определены безопасные области расположения узлов и предложены специальные направители для спиц-проводников.
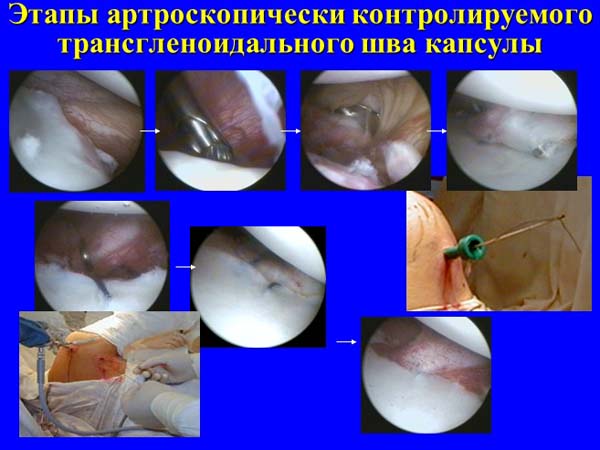
Для снижения травматичности вмешательств были предложены методики внутрисуставной рефиксации поврежденных связок и суставной губы. Вначале в качестве фиксаторов использовали металлические конструкции (скобки, гвозди, якори и т.п.). Однако, как показал опыт их клинического применения, нередкими осложнениями этой процедуры были потеря или миграция металлоконструкций в суставе, прорезывание фиксируемых тканей, а также возникновение болевого синдрома, обусловленного конфликтом головки плеча с фиксатором. Частота рецидивов после таких операций была не меньшей, чем после шовных методик, и варьировала от 15% до 25%. В последнее время вместо металлических конструкций стали применять рассасывающиеся имплантаты на основе полимеров молочной кислоты, которые используются как в качестве самостоятельного фиксатора ткани, так и в качестве опорных элементов-якорей для внутрисуставной шовной фиксации. Прочность первичной фиксации тканей такими конструкциями составляет 100 Ньютонов, период биодеградации – 20-50 недель. Недостатками этих методик стабилизации являются техническая сложность, возможность потери или повреждения имплантов в суставе, необходимость в сложных специальных устройствах для фиксации в костной ткани, а также высокая стоимость имплантов. Наблюдение за больными после подобных операций показало, что частота рецидивов совпадала с данными, приводящимися в работах, посвященных трансгленодальной шовной фиксации, и составляла 7%-30%.
Данные сравнительного анализа результатов различных открытых и артроскопических операций при привычных вывихах плеча, приведенные в обзоре 97 источников Steinbeck S., Jerosch J. et al. (1998), свидетельствуют, что артроскопические методики еще не достигли уровня эффективности открытых реконструктивных вмешательств. Так, частота рецидивов после традиционной операции Банкарта составила в среднем – 6%, а ее артроскопические варианты сопровождались развитием рецидивов в 17% наблюдений. В то же время функциональная подвижность сустава после выполнения артроскопической стабилизации была лучшей.
Десятилетний опыт применения артроскопии в лечении больных с нестабильностью плечевого сустава позволил хирургам определить ряд условий, имеющих большое значение в достижении успешного результата. Среди них называют отсутствие признаков многонаправленной нестабильности и определенные особенности внутрисуставных повреждений, а именно: 1) ограниченные отрывы средней и нижней суставно-плечевых связок вместе с суставной губой от края суставной впадины лопатки; 2) отсутствие посттравматической деформации и перерастяжения переднего отдела капсулы сустава; 3) сохранение целостности суставной губы и ее связи с суставно-плечевыми связками; 4) отсутствие эрозий или переломов переднего края суставной впадины лопатки. К техническим условиям относят: 1) тщательное освобождение переднего края суставной впадины лопатки от рубцовой ткани и декортикация шейки лопатки до «кровяной росы» для создания благоприятных условий для сращения между связкой и костью; 2) восстановление натяжения и рефиксация поврежденных связок капсулы к месту их анатомического прикрепления на крае суставной поверхности лопатки; 3) применение материалов и технических устройств, обеспечивающих высокую прочность фиксации тканей на весь период сращения. Так, строгий отбор больных для артроскопической стабилизации и тщательное соблюдение элементов техники ее выполнения обеспечивало благоприятные результаты у 95% больных.
В последние годы появились отдельные работы, посвященные применению в лечении больных с нестабильностью плечевого сустава высокотемпературного лазера. В них сообщается о случаях клинического применения термокапсулорафии для компенсации лигаментозной слабости при хронической рецидивирующей и многонаправленной нестабильности сустава. Главный структурный компонент в капсуле плечевого сустава (коллаген 1-го типа) имеет высоко упорядоченную тройную конфигурацию завитков, которая поддерживается в растянутом состоянии меж- и внутримолекулярными связями. Разрыв соединений из-за воздействия тепловой энергии заканчивается их фазовым перемещением и контракцией. В результате денатурации происходит сокращение коллагеновых волокон. В экспериментальных исследованиях на трупах показано, что сокращение коллагена зависит от времени и температуры воздействия. Температура выше 65° C приводит к существенному сокращению капсулы плечевого сустава трупа и уменьшению смещения головки плечевой кости. В то же время, Schaefer P. et al. (1997) демонстрировали, что тепловое воздействие на сухожилия коленных суставов кроликов приводит к существенному сокращению последних, однако через 8 недель длина сухожилий возвращалась к первоначальной. Отдаленные клинические результаты единичны и еще не позволяют сделать окончательный вывод об эффективности их применения.
Таким образом, применение в лечении больных с нестабильностью плечевого сустава малоинвазивных способов выполнения операции Банкарта с использованием артроскопической техники является перспективным направлением хирургии плечевого сустава. Тем не менее, неоднородность внутрисуставных повреждений, многообразие форм нестабильности не позволяет на современном уровне отказаться от выполнения открытых стабилизирующих операций. Тщательное выявление и анализ особенностей, как первичных повреждений, так и вторичных посттравматических изменений у каждого больного является основой для выбора наиболее рационального вида и способа лечения, которое обеспечило бы максимально возможное восстановление стабильности и функции плечевого сустава.
Смотри – Часть I.
Источник
