Корневая мозоль на пальце

Мозоль с корнем — болезненное образование, с трудом поддающееся удалению. Чтобы правильно подобрать лечение, важно выяснить причину появления нароста и следовать указаниям специалиста.
Описание
Врастающая мозоль развивается в местах, подвергающихся регулярному трению:
- на пятках;
- на подошве стопы;
- под пальцами ног;
- между пальцами.
На руках такие наросты формируются редко, хотя исключить их нельзя.
Из-за постоянного сдавливания кожный покров грубеет и отмирает. Образуется округлое, слегка выступающее вперед, пятнышко желтоватого цвета. В середине можно увидеть небольшую ямку и черную точку. Это головка корня, который уходит вглубь тканей.
По мере роста стержень нарушает работу нервных окончаний и мелких сосудов. Появляется острая боль, у человека меняется походка. В тяжелых случаях наблюдается дискомфорт в области позвоночника.
Причины появления
Основополагающей причиной огрубения кожи на стопах считается неудобная обувь. Тесные модели, сдавливающие ногу, нарушают кровоснабжение и способствуют возникновению натоптышей и корневых мозолей. Часто проблема тревожит женщин, которые любят ходить на высоких каблуках. Неудобное положение смещает центр тяжести и усиливает давление на стопу.
Нередко стержневой нарост развивается на месте влажной мозоли. Если ее не лечить, поврежденное место покрывается ороговевшим слоем. Появляется уплотнение, которое постепенно прорастает внутрь.
Сопутствующими факторами, провоцирующими патологическое явление, считаются:
- нехватка витаминов;
- чрезмерная потливость ног;
- плоскостопие;
- лишний вес;
- искривленная форма пальцев;
- сахарный диабет;
- воспаление суставов;
- грибковые инфекции.
Серьезную угрозу представляет нарушение целостности кожи. Занозы и небольшие ранки служат воротами для бактерий. Начинается воспалительный процесс, по вине которого часто формируется плотный нарост с корнем.
Симптоматика
Развитие мозоли происходит постепенно. Вначале человек не чувствует явного дискомфорта. Место постоянного трения слегка краснеет. Клетки медленно отмирают, и появляется ороговевший участок. По мере отрастания корня тревожит легкое покалывание и зуд.
Сформированный плотный нарост со шляпкой причиняет сильное беспокойство. При ходьбе пронзает острая боль. Ощупывая округлый нарост, можно почувствовать жжение. С каждым днем передвигаться становится труднее. Человек начинает хромать, так как старается не наступать в полную силу на больную ногу. Иногда место вокруг мозоли отекает, становится припухлым и красным.
Размягчив верхний слой и убрав его пемзой, редко получается устранить проблему. Корень остается внутри, поэтому нога продолжает болеть. Вывести стержневую мозоль сложно. На это нужно потратить много времени и сил.
Основные методы удаления
Внутреннюю мозоль необходимо лечить у дерматолога. Специалист должен провести обследование.
Важно отличить нарост от подошвенной бородавки. Она возникает под влиянием папилломавируса. Неправильная терапия способна разнести инфекцию и усугубить проблему.
По результатам диагностики подбирается оптимальный метод удаления. Если стержень врос глубоко, требуются радикальные меры. Современная медицина предлагает несколько безопасных способов, помогающих полностью устранить нарост и избежать осложнений.
Высверливание
Аппаратный педикюр избавляет от ороговевшей кожи. В процессе сеанса специалист использует специальные фрезы для удаления корневых мозолей. Насадки для аппаратного педикюра бывают разного размера. С их помощью шлифуют кожу на стопе, убирают верхний грубый слой.
Мозоль высверливают из своего ложа вместе с корнем. Углубление, оставшееся после процедуры, дезинфицируют, внутрь закладывают антибактериальную мазь, ранку прикрывают стерильной повязкой. Ее нужно менять раз в сутки на протяжении нескольких дней.
 Высверливание стержневой мозоли требует высокой точности. Неумелыми действиями легко повредить здоровый эпидермис, спровоцировать кровотечение и инфицирование. В некоторых случаях для полного удаления корня необходимо несколько сеансов.
Высверливание стержневой мозоли требует высокой точности. Неумелыми действиями легко повредить здоровый эпидермис, спровоцировать кровотечение и инфицирование. В некоторых случаях для полного удаления корня необходимо несколько сеансов.
Использование лазера
Простой и безболезненный способ вывести внутреннюю мозоль на стопе — выжигание лазером. При помощи специального аппарата лазерный луч проникает в глубинные слои дермы, выпаривая поврежденные клетки. Корень полностью уничтожается. Разрушенные сосуды мгновенно коагулируются лазером, близлежащие ткани обеззараживаются. Благодаря этому процедура не вызывает негативных последствий.
Манипуляция длится не больше 10 минут. Очищенное углубление заполняют лечебной мазью и заклеивают пластырем. Постепенно больное место затягивается корочкой. Под ней происходит регенерация клеток. Заживление осуществляется в течение 2 недель.
Криодеструкция
Криотерапия подразумевает воздействие на пораженный участок низкой температурой. Замораживание осуществляется жидким азотом.
Вещество при помощи аппликатора наносится на нарост. Контакт длится около 30 секунд и повторяется несколько раз за сеанс.
- Общая продолжительность процедуры — 2—4 минуты.
- За это время корень и расположенные рядом ткани отмирают.
- Кожный покров становится белым, формируется пузырь с жидкостью.
- Когда он рассасывается, появляется корочка.
- Процесс регенерации продолжается несколько недель.
- Требуется регулярно мазать больное место антисептиком и накладывать повязку с мазью.
Криодеструкция рекомендуется для устранения небольших мозолей. Пузырь после удаления крупных наростов долго заживает.
Лечение фармакологическими препаратами
Корневая мозоль на пальцах ног и на пятках поддается терапии аптечными медикаментами. При выборе такого метода стоит настроиться на долгое лечение, так как результат проявляется постепенно.
Для размягчения ороговевшего слоя используются кератолические средства. Они изготовлены на основе салициловой кислоты. В качестве дополнительных компонентов могут выступать:
- мочевина;
- сера;
- молочная кислота;
- вытяжки лекарственных трав.
Вещества способны повредить здоровую кожу. Их надо наносить точечно после распаривания стоп, смазывая эпидермис вокруг мозоли вазелином или цинковой пастой.
Хорошими мазями, размягчающими грубую подошву ног и стержень, считаются:
- Супер Антимозолин;
- Немозоль;
- Доктор Мозоль;
- Бенсалитин.
После обработки мазью нарост следует заклеить пластырем. Через 1—2 дня снять, подержать ногу в содовой ванночке и очистить ороговение скребком. Обычно после 3—5 процедур корень отделяется от ложа и выходит.
Можно воспользоваться специальными растворами. Высокой эффективностью отличаются:
- Супер Чистотел;
- Веррукацид;
- Колломак.
 Жидкость наносится аппликатором по 1—2 капли. После высыхания препарата обработку повторяют. Активные вещества выжигают мозоль вместе с корнем за несколько сеансов.
Жидкость наносится аппликатором по 1—2 капли. После высыхания препарата обработку повторяют. Активные вещества выжигают мозоль вместе с корнем за несколько сеансов.
Для удаления сухих мозолей со стержнем разработан пластырь Салипод. Его внутренняя сторона пропитана салициловой кислотой, которая растворяет роговые клетки. Предварительно кожу распаривают и высушивают. Наклеивают пластырь на 2 суток. За это время ороговение белеет, смягчается и легко убирается скребком. Чтобы разрушить корень, требуется использовать пластырь не менее 6 раз.
Народные средства
На начальном этапе можно попробовать народные методы. Они помогают, если начать лечение при первых неприятных симптомах.
Солевой раствор
Морская соль хорошо справляется с огрубением стоп. Необходимо приготовить раствор из расчета столовая ложка на литр воды. Для усиления эффекта полезно добавить такое же количество соды или несколько кристаллов марганцовки.
Нужно проводить ванночки 3—4 раза в неделю по 20 минут и очищать отмершие слои пемзой. Такую процедуру полезно делать перед использованием других народных рецептов.
Чеснок и подсолнечное масло
Головку чеснока разделить на дольки, очистить и измельчить. Положить в банку и залить подсолнечным маслом так, чтобы оно полностью покрыло овощ. Поставить в темное место. Через сутки отфильтровать. Использовать для компрессов на стопу по вечерам.
Томаты
Спелый помидор мелко нарезать. Выложить массу на пораженный участок, прикрыть пищевой пленкой и завязать шарфом. Оставить на ночь. С утра распарить стопу в воде и снять отслоившуюся кожу. Повторять, пока ороговение полностью не исчезнет.
Лук
Крупную луковицу запечь в духовке. Остудить и разрезать вдоль. Приложить к стержневой мозоли и крепко зафиксировать бинтом. Компресс делать перед сном ежедневно неделю.
Календула
Ложку цветков календулы залить небольшим количеством кипятка. Накрыть крышкой и настоять. Отцедить теплый жмых, завернуть в марлю и поместить на ногу. Завязать платком и не снимать 2—3 часа.
Календула быстро размягчает новообразования и способствует очищению стопы от мозолей.
Лимон
Снять кожуру одного лимона и прокрутить через мясорубку. Обложить кашицей шляпку уплотнения с корнем. Накрыть целлофаном и зафиксировать бинтом. Компресс не снимать 6 часов.
Вместо этого, можно воспользоваться долькой лимона. Ее надо приложить к мозоли и заклеить лейкопластырем.
Чистотел
Для лечения требуется чистотел, собранный во время цветения. Нужно извлечь из стеблей оранжевый сок и несколько раз смазать образование, избегая попадания жидкости на здоровую часть стопы. Повторять обработку 2—3 раза в день.
Сок чистотела разрушает корневую систему мозоли. Если использовать его 2—3 недели, можно избавиться от нароста.
Картофель
Клубень картофеля вымыть и натереть на мелкой терке. Выложить массу на пораженную область, обернуть пленкой и надеть шерстяной носок. Через 6—8 часов снять, вымыть ногу и удалить отслоившийся эпидермис.
Другие средства
- Прополис размером с горошину слегка нагреть и размять. Скатать шарик и приклеить к распаренной мозоли. Аппликацию закрыть лейкопластырем и не снимать 3 дня. После ногу нужно подержать в горячей воде и попытаться снять шляпку нароста скребком. Если корень слишком длинный, для его удаления может потребоваться 3—4 процедуры.
- Свежее яйцо залить в стеклянной емкости уксусной эссенцией. Поставить в стол на 10 дней. За это время скорлупа вместе с яйцом растворятся. Нужно смочить в жидкости вату и приложить к мозоли, не задевая здоровые участки или смазав их вазелином. Ногу следует обмотать полиэтиленом и утеплить. Компрессы делать каждый вечер не меньше недели.
- Хвойную живицу размягчить на водяной бане. Стопы распарить и обсушить. Приклеить теплую живицу к мозоли. Сверху накрыть лейкопластырем. Аппликацию следует менять каждые 3—4 часа. Для окончательного избавления от нароста необходимо около 7 дней.
Эффективность применения народных средств зависит от регулярности и правильности выполнения процедур.
Источник
Стержневая мозоль – это сухая мозоль, у которой есть плотный корень (стержень), уходящий глубоко под кожу. Возникает при постоянном давлении и трении. Чаще выявляется на коже стоп и пальцев ног, реже страдают ладони и пальцы рук. Вызывает боли во время ходьбы или работы с инструментами из-за давления твердого стержня на окружающие ткани. Диагностируется на основании данных внешнего осмотра и результатов дерматоскопии. При неглубоких стержневых мозолях возможно использование кератолитических мазей. В остальных случаях показано удаление с применением аппаратного маникюра, лазера, криодеструкции, радиоволновых методик или электрокоагуляции. Иногда выполняется хирургическое иссечение.
Общие сведения
Стержневая мозоль – разновидность локального гиперкератоза, одно из наиболее распространенных поражений стоп. На ногах выявляется у людей обоих полов, чаще страдают пациенты среднего и старшего возраста. Среди больных со стержневыми мозолями на руках преобладают мужчины, занимающиеся тяжелым физическим трудом. Считается наиболее сложным в удалении типом мозоли. Из-за наличия глубокого корня склонна к рецидивированию, при неполном удалении образуется снова.
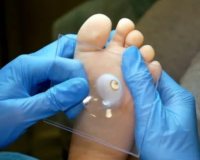
Стержневая мозоль
Причины
Существует обширный перечень этиологических факторов, вызывающих формирование стержневой мозоли. Нередко несколько факторов из этого списка сочетаются друг с другом. Предрасполагающими обстоятельствами появления образования на стопах считаются:
- попадание мелких инородных тел (щепок, камушков, песчинок, металлической стружки) в кожу ступни;
- ношение неудобной обуви: слишком узкой или широкой, на высоком каблуке, с тонкой подошвой;
- использование колготок и носков с грубыми швами;
- частое хождение босиком;
- значительные нагрузки на ноги у спортсменов и людей некоторых профессий;
- болезни и деформации стоп: косолапость, плоскостопие, вальгусная деформация, пяточная шпора, артрозы и артриты суставов ступни;
- другие заболевания, сопровождающиеся перераспределением нагрузки на стопу: ДЦП, болезнь Паркинсона;
- наличие сухих мозолей;
- избыточная масса тела.
На пальцах рук и ладонях стержневые мозоли появляются реже. Патология обнаруживается у людей, которые постоянно работают с инструментами (столяры, плотники, кузнецы) или занимаются некоторыми видами спорта (штанга, бадминтон, теннис, упражнения на брусьях, турниках и кольцах). Вероятность развития патологии на руках и ногах повышается при снижении иммунитета, нарушении кровообращения в конечностях, курении, в пожилом возрасте.
Патогенез
Из-за постоянного механического давления на ограниченный участок кожи возникает усиленная пролиферация кератоцитов. Это приводит к уплотнению и утолщению рогового слоя эпидермиса. Формируется участок гиперкератоза. При длительном существовании мозоли, раздражении тканей инородным телом, воздействии других факторов образуется конусообразный стержень, который может располагаться перпендикулярно или под углом к поверхности кожи, прорастает роговой и мальпигиев слои эпидермиса, а затем дерму и подлежащие ткани. Длина стержня колеблется от нескольких миллиметров до нескольких сантиметров.
Симптомы стержневой мозоли
Излюбленными локализациями являются подушечки стоп и кистей (в проекции головок пястных или плюсневых костей), большой палец и мизинец стопы (снизу или сбоку), ладонные поверхности основных и средних фаланг пальцев рук. Иногда образования появляются на ногтевых фалангах и в области суставов пальцев ног. В зависимости от расположения уплотнения пациент предъявляет жалобы на боли при ходьбе или хвате предметов кистью.
При внешнем осмотре обнаруживается округлое белесоватое, желтоватое или желтовато-серое образование, несколько возвышающееся над поверхностью кожи. По центру уплотнения располагается углубление – верхушка корня. Для стержневой мозоли характерны ровные края, плотная структура, сохранение кожного рисунка. При надавливании пациент отмечает болезненность, которая может напоминать боли при занозе.
Осложнения
Возможно инфицирование стержневой мозоли. При неблагоприятном течении инфекционного процесса наблюдается изъязвление, образование зоны некроза, развитие мозольного абсцесса. Особенно тяжело подобные осложнения протекают при наличии тромбофлебита, сахарного диабета, периферической невропатии. При прорастании корня на глубину дермы отмечаются кровоточивость и затруднения передвижения, обусловленные резкой болезненностью. Причиной становится давление стержня на сосуды и нервные окончания.
Диагностика
Диагностика осуществляется врачом-дерматологом. Постановка диагноза не представляет затруднений из-за характерного внешнего вида стержневой мозоли. Иногда патологию приходится дифференцировать от подошвенной бородавки. Мозоль единичная, в центре выявляется углубление, кожный рисунок сохранен, боль возникает при надавливании. Бородавки чаще образуются группами, их поверхность покрыта мелкими черными точками, папиллярный узор отсутствует, отмечается болезненность при прокручивании. В сомнительных случаях основываются на данных дерматоскопии.
В ходе консультации дерматолог выясняет обстоятельства формирования уплотнения, уточняет характер нагрузок и особенности обуви пациента. При обнаружении болезней и деформаций стопы больного направляют к ортопеду или подологу. При наличии сахарного диабета и болезней сосудов для выбора оптимальной тактики лечения мозоли назначают консультации эндокринолога или сосудистого хирурга.

Осмотр стопы врачом-дерматологом
Лечение стержневой мозоли
Лечение осуществляется в амбулаторных условиях, может быть консервативным или оперативным. Консервативные методики эффективны при небольших мозолях с коротким корнем. После распаривания ступней в горячем мыльно-содовом растворе на пораженный участок на сутки наклеивают пластырь, наносят крем или гель с салициловой кислотой или мочевиной. Для полного удаления образования требуется несколько сеансов.
При стержнях, проникающих на значительную глубину, консервативные методы не приносят результата, показано хирургическое удаление с использованием миниинвазивных техник:
- Аппаратное удаление. Осуществляется в процессе аппаратного медицинского педикюра с применением специальной фрезы, которую подбирают с учетом диаметра и глубины мозоли. Полное высверливание мозоли производится в течение 1-5 сеансов.
- Лазерное воздействие. Под действием лазерного луча клетки послойно нагреваются и удаляются. Продолжительность манипуляции составляет 5-10 минут.
- Криодеструкция. Образование удаляют с помощью жидкого азота. Под действием сверхнизкой температуры ороговевшие клетки некротизируются. Длительность манипуляции колеблется от 30 секунд до 2 минут.
- Электрокоагуляция. Для удаления мозоли используют электрический ток. Белки эпидермиса коагулируются с образованием зоны некроза. Сеанс длится около 2 минут.
- Радиоволновое воздействие. При обработке радиоволнами ткани нагреваются и разрушаются в течение нескольких минут.
После всех типов воздействия за исключением аппаратного на месте мозоли образуется корочка, отпадающая в течение 10-14 дней. Хирургическое иссечение выполняют редко из-за высокой травматичности метода.
Прогноз
Стержневые мозоли устраняются тяжелее других видов мозолей и чаще рецидивируют, однако, при правильном выборе метода лечения и полном иссечении образования исход благоприятный. После консервативного лечения и аппаратного удаления формируется углубление, постепенно заполняющееся нормальной тканью. После применения малоинвазивных методик наблюдается полное заживление или формируется малозаметный рубчик.
Профилактика
Профилактические мероприятия включают подбор удобной обуви, борьбу с лишним весом, коррекцию нагрузок на стопы или кисти, лечение болезней стоп. При деформациях ступней необходимо носить специальную обувь или ортопедические стельки. При работе с инструментом рекомендуется использовать защитные перчатки. Следует избегать ходьбы босиком, своевременно удалять сухие мозоли.
Источник
