Клинические симптомы переломов и вывихов

Ïðèçíàêè âûâèõà
Âûâèõàìè íàçûâàþòñÿ ñòîéêîå ñìåùåíèå ñóñòàâíûõ ÷àñòåé ñî÷ëåíÿþùèõñÿ êîñòåé, ñîïðîâîæäàþùååñÿ ïîâðåæäåíèåì ñóñòàâíîé ñóìêè. Ïðèçíàêàìè âûâèõà ñëóæàò:
- èçìåíåíèå ôîðìû ñóñòàâà;
- íåõàðàêòåðíîå ïîëîæåíèå êîíå÷íîñòè;
- áîëü;
- ïðóæèíÿùàÿ ôèêñàöèÿ êîíå÷íîñòè ïðè ïîïûòêå ïðèäàòü åé ôèçèîëîãè÷åñêîå ïîëîæåíèå;
- íàðóøåíèå ôóíêöèè ñóñòàâà.
Íàèáîëåå ÷àñòî âñòðå÷àþòñÿ òðàâìàòè÷åñêèå âûâèõè, îáóñëîâëåííûå ÷ðåçìåðíûì äâèæåíèåì â ñóñòàâå. Ýòî ïðîèñõîäèò, íàïðèìåð, ïðè ñèëüíîì óäàðå â îáëàñòü ñóñòàâà, ïàäåíèè. Êàê ïðàâèëî, âûâèõè ñîïðîâîæäàþòñÿ ðàçðûâîì ñóñòàâíîé ñóìêè è ðàçúåäèíåíèåì ñî÷ëåíÿþùèõñÿ ñóñòàâíûõ ïîâåðõíîñòåé. Ïîïûòêà ñîïîñòàâèòü èõ íå ïðèíîñèò óñïåõà è ñîïðîâîæäàåòñÿ ñèëüíåéøåé áîëüþ è ïðóæèíÿùèì ñîïðîòèâëåíèåì. Èíîãäà âûâèõè îñëîæíÿþòñÿ ïåðåëîìàìè — ïåðåëîìîâûâèõè. Âïðàâëåíèå òðàâìàòè÷åñêîãî âûâèõà äîëæíî áûòü êàê ìîæíî áîëåå ðàííèì.
Ïîìîùü ïðè âûâèõàõ
Ïîñêîëüêó ëþáîå, äàæå íåçíà÷èòåëüíîå äâèæåíèå êîíå÷íîñòè íåñåò íåñòåðïèìóþ áîëü, ïðåæäå âñåãî, Âû äîëæíû çàôèêñèðîâàòü êîíå÷íîñòü â òîì ïîëîæåíèè, â êîòîðîì îíà îêàçàëàñü, îáåñïå÷èâ åé ïîêîé íà ýòàïå ãîñïèòàëèçàöèè. Äëÿ ýòîãî èñïîëüçóþòñÿ òðàíñïîðòíûå øèíû, ñïåöèàëüíûå  ïîâÿçêè èëè ëþáûå ïîäðó÷íûå ñðåäñòâà. Äëÿ èììîáèëèçàöèè âåðõíåé êîíå÷íîñòè ìîæíî èñïîëüçîâàòü êîñûíêó, óçêèå êîíöû êîòîðîé çàâÿçûâàþò ÷åðåç øåþ. Ïðè âûâèõå íèæíåé êîíå÷íîñòè ïîä íåå è ñ áîêîâ ïîäêëàäûâàþò øèíû èëè äîñêè è ïðèáèíòîâûâàþò ê íèì êîíå÷íîñòü. Ïðè âûâèõå ïàëüöåâ êèñòè ïðîèçâîäÿò èììîáèëèçàöèþ âñåé êèñòè ê êàêîé ëèáî ðîâíîé òâåðäîé ïîâåðõíîñòè.  îáëàñòè ñóñòàâîâ ìåæäó øèíîé è êîíå÷íîñòüþ ïðîêëàäûâàþò ñëîé âàòû. Ïðè âûâèõå íèæíåé ÷åëþñòè ïîä íåå ïîäâîäÿò ïðàùåâèäíóþ ïîâÿçêó (íàïîìèíàåò ïîâÿçêó, íàäåâàåìóþ íà ðóêó äåæóðíûì), êîíöû êîòîðîé ïåðåêðåñòíûì îáðàçîì çàâÿçûâàþò íà çàòûëêå.
ïîâÿçêè èëè ëþáûå ïîäðó÷íûå ñðåäñòâà. Äëÿ èììîáèëèçàöèè âåðõíåé êîíå÷íîñòè ìîæíî èñïîëüçîâàòü êîñûíêó, óçêèå êîíöû êîòîðîé çàâÿçûâàþò ÷åðåç øåþ. Ïðè âûâèõå íèæíåé êîíå÷íîñòè ïîä íåå è ñ áîêîâ ïîäêëàäûâàþò øèíû èëè äîñêè è ïðèáèíòîâûâàþò ê íèì êîíå÷íîñòü. Ïðè âûâèõå ïàëüöåâ êèñòè ïðîèçâîäÿò èììîáèëèçàöèþ âñåé êèñòè ê êàêîé ëèáî ðîâíîé òâåðäîé ïîâåðõíîñòè.  îáëàñòè ñóñòàâîâ ìåæäó øèíîé è êîíå÷íîñòüþ ïðîêëàäûâàþò ñëîé âàòû. Ïðè âûâèõå íèæíåé ÷åëþñòè ïîä íåå ïîäâîäÿò ïðàùåâèäíóþ ïîâÿçêó (íàïîìèíàåò ïîâÿçêó, íàäåâàåìóþ íà ðóêó äåæóðíûì), êîíöû êîòîðîé ïåðåêðåñòíûì îáðàçîì çàâÿçûâàþò íà çàòûëêå.
Ïîñëå íàëîæåíèÿ øèíû èëè ôèêñèðóþùåé ïîâÿçêè ïàöèåíòà íåîáõîäèìî ãîñïèòàëèçèðîâàòü äëÿ âïðàâëåíèÿ âûâèõà.
Ïðèçíàêè ïåðåëîìà
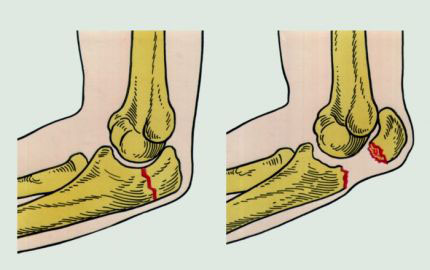 Ïåðåëîìàìè íàçûâàþò ïîâðåæäåíèå êîñòè ñ íàðóøåíèåì åå öåëîñòíîñòè. Ïåðåëîìû ìîãóò áûòü çàêðûòûìè (áåç ïîâðåæäåíèÿ êîæíîãî ïîêðîâà) è îòêðûòûìè (ñ ïîâðåæäåíèåì êîæíîãî ïîêðîâà). Âîçìîæíû òàêæå òðåùèíû êîñòè.
Ïåðåëîìàìè íàçûâàþò ïîâðåæäåíèå êîñòè ñ íàðóøåíèåì åå öåëîñòíîñòè. Ïåðåëîìû ìîãóò áûòü çàêðûòûìè (áåç ïîâðåæäåíèÿ êîæíîãî ïîêðîâà) è îòêðûòûìè (ñ ïîâðåæäåíèåì êîæíîãî ïîêðîâà). Âîçìîæíû òàêæå òðåùèíû êîñòè.
Ïðèçíàêàìè ïåðåëîìà ñëóæàò:
- äåôîðìàöèÿ êîíå÷íîñòè â ìåñòå ïåðåëîìà;
- íåâîçìîæíîñòü äâèæåíèÿ êîíå÷íîñòè;
- óêîðî÷åíèå êîíå÷íîñòè;
- ïîõðóñòûâàíèå êîñòíûõ îòëîìêîâ ïîä êîæåé;
- áîëü ïðè îñåâîì ïîêîëà÷èâàíèè (âäîëü êîñòè);
- ïðè ïåðåëîìå êîñòåé òàçà — íåâîçìîæíîñòü îòîðâàòü íîãó îò ïîâåðõíîñòè, íà êîòîðîé ëåæèò ïàöèåíò.
Åñëè ïåðåëîì ñîïðîâîæäàåòñÿ ïîâðåæäåíèåì êîæíîãî ïîêðîâà, åãî íåòðóäíî ðàñïîçíàòü ïðè íàëè÷èè êîñòíûõ îòëîìêîâ, âûõîäÿùèõ â ðàíó. Ñëîæíåå óñòàíîâèòü çàêðûòûå ïåðåëîìû. Îñíîâíûå ïðèçíàêè ïðè óøèáàõ è ïåðåëîìàõ — áîëü, ïðèïóõëîñòü, ãåìàòîìà, íåâîçìîæíîñòü äâèæåíèé — ñîâïàäàþò. Îðèåíòèðîâàòüñÿ ñëåäóåò íà îùóùåíèå ïîõðóñòûâàíèÿ â îáëàñòè ïåðåëîìà è áîëü ïðè îñåâîé íàãðóçêå. Ïîñëåäíèé ñèìïòîì ïðîâåðÿåòñÿ ïðè ëåãêîì ïîêîëà÷èâàíèè âäîëü îñè êîíå÷íîñòè. Ïðè ýòîì âîçíèêàåò ðåçêàÿ áîëü â ìåñòå ïåðåëîìà.
Ïîìîùü ïðè ïåðåëîìàõ
Ïðè çàêðûòûõ ïåðåëîìàõ, òî÷íî òàêæå êàê è ïðè âûâèõàõ, íåîáõîäèìî îáåñïå÷èòü èììîáèëèçàöèþ êîíå÷íîñòè è ïîêîé. Ñðåäñòâà èììîáèëèçàöèè âêëþ÷àþò øèíû, âñïîìîãàòåëüíûå ïðèñïîñîáëåíèÿ. Ïðè ïåðåëîìàõ êîñòåé áåäðà è ïëå÷à øèíû íàêëàäûâàþò, çàõâàòûâàÿ òðè ñóñòàâà (ãîëåíîñòîïíûé, êîëåííûé, áåäðåííûé è ëó÷åçàïÿñòíûé, ëîêòåâîé è ïëå÷åâîé).  îñòàëüíûõ ñëó÷àÿõ ôèêñèðóþò äâà ñóñòàâà — âûøå è íèæå ìåñòà ïåðåëîìà. Íè â êîåì ñëó÷àå íå íàäî ïûòàòüñÿ ñîïîñòàâèòü îòëîìêè êîñòåé — ýòèì Âû ìîæåòå âûçâàòü êðîâîòå÷åíèå.
Ïðè îòêðûòûõ ïåðåëîìàõ ïåðåä Âàìè áóäóò ñòîÿòü äâå çàäà÷è: îñòàíîâèòü êðîâîòå÷åíèå è ïðîèçâåñòè èììîáèëèçàöèþ êîíå÷íîñòè. Åñëè Âû âèäèòå, ÷òî êðîâü èçëèâàåòñÿ ïóëüñèðóþùåé ñòðóåé (àðòåðèàëüíîå êðîâîòå÷åíèå), âûøå ìåñòà êðîâîòå÷åíèÿ ñëåäóåò íàëîæèòü æãóò (ñì. Ïåðâàÿ ïîìîùü ïðè êðîâîòå÷åíèè). Ïîñëå îñòàíîâêè êðîâîòå÷åíèÿ íà îáëàñòü ðàíû íàëîæèòå àñåïòè÷åñêóþ (ñòåðèëüíóþ) ïîâÿçêó è ïðîèçâåäèòå èììîáèëèçàöèþ. Åñëè êðîâü èçëèâàåòñÿ ðàâíîìåðíîé ñòðóåé, íàëîæèòå äàâÿùóþ àñåïòè÷åñêóþ ïîâÿçêó è ïðîèçâåäèòå èììîáèëèçàöèþ.
Ïðè èììîáèëèçàöèè êîíå÷íîñòè ñëåäóåò îáåçäâèæèòü äâà ñóñòàâà — âûøå è íèæå ìåñòà ïåðåëîìà. À ïðè ïåðåëîìå áåäðåííîé è ïëå÷åâîé êîñòè îáåçäâèæèâàþò òðè ñóñòàâà (ñì. âûøå). Íå çàáóäüòå, ÷òî øèíó íå óêëàäûâàþò íà ãîëóþ êîæó — ïîä íåå îáÿçàòåëüíî ïîäêëàäûâàþò îäåæäó èëè âàòó.
Âû äîëæíû çíàòü, ÷òî ïðè îòêðûòîì èëè çàêðûòîì (ñî ñìåùåíèåì êîñòíûõ îòëîìêîâ) ïåðåëîìå êðóïíûõ êîñòåé íåîáõîäèìà ñðî÷íàÿ ãîñïèòàëèçàöèÿ è ðåïîçèöèÿ (âîññòàíîâëåíèå àíàòîìè÷åñêîãî ïîëîæåíèÿ) êîñòåé â óñëîâèÿõ áîëüíèöû. Åñëè ïîñëå ïåðåëîìà ïðîøëî áîëåå 2 ÷, à êîñòíûå îòëîìêè íå ñîïîñòàâëåíû, âîçìîæíî òÿæåëåéøåå îñëîæíåíèå — æèðîâàÿ ýìáîëèÿ, êîòîðàÿ ìîæåò ïðèâåñòè ê ñìåðòè èëè èíâàëèäèçàöèè áîëüíîãî. Çíàÿ ýòî, íàñòàèâàéòå â ïðèåìíîì ïîêîå, ÷òîáû Âàøåìó ïàöèåíòó îêàçàëè ñðî÷íóþ ïîìîùü.
Источник
Перелом
(fractura)
– полное или частичное нарушение целости
кости
при внезапном механическом воздействии.
Причем сила, приложенная непосредственно
в месте повреждения или вдали от него,
должна превосходить упругость костной
ткани.
В
практической работе переломы встречаются
довольно часто. По статистике среди
всех больных, обращающихся с травмами
в стационары, поликлиники или
травматологические пункты, переломы
костей различных локализаций выявляются
почти у каждого третьего (33%), а частота
переломов костей конечностей среди них
составляет 65-70%.
Классификация переломов: По происхождению:
1.
Врожденные — при внутриутробном развитии.
2.
Приобретенные — переломы при родах и
далее в последующие годы.
По
причинам возникновения:
Травматические
(при падении, ударе, компрессии, ротации).Патологические
(при остеомиелите, опухолях, нарушении
обмена веществ), когда повреждение
костной ткани возникает на месте
патологического изменения и к перелому
может привести незначительное физическое
воздействие.
По состоянию кожных покровов и слизистых:
1.
Закрытые — без повреждения кожи и
слизистых.
2.
Открытые — с повреждением кожных покровов
и слизистых.
Такое
деление переломов имеет большое
практическое значение, так как раневая
инфекция может стать причиной серьезных
гнойных осложнений. Если рана имеет
соединение с местом перелома, то такой
перелом называют открытым
проникающим (в
ране могут быть видны костные отломки).
Когда раневой канал не сообщается с
местом повреждения кости, перелом
относят к разряду открытых
непроникающих
(поверхностные, скальпированные раны
без повреждения фасций). Следует помнить,
что перелом может быть первично
открытым,
т.е. повреждение кожных покровов произошло
одновременно с переломом, и вторично
открытым,
когда кожные покровы повреждаются
костными отломками во время транспортировки.
Естественно, что последняя ситуация
должна быть рассмотрена как следствие
грубой ошибки при оказании первой помощи
пострадавшему на месте происшествия.
По полноте
перелома:
Полные.
Неполные:
а) т.н. «трещины»; б) поднадкостничные
и по типу «зеленой ветки» у детей.
По локализации:
Диафизарные
– наиболее часто встречающиеся в
клинической практике. В диагнозе обычно
указывают более точное расположение
перелома на протяжении диафиза – в
верхней, средней или нижней трети.Метафизарные
(околосуставные) – могут сопровождаться
внедрением отломков друг в друга
(вколоченный
перелом),
что часто маскирует клиническую картину.Эпифизарные
(чаще внутрисуставные). Очень часто
нарушается конгруэнтность суставных
поверхностей, разрушается хрящ, что
ведет к развитию осложнений, наиболее
частым из которых является посттравматическая
контрактура (ограничение движений в
суставе). Существуют переломы характерные
только для детей и подростков. Это отрыв
эпифиза по зоне роста —эпифизиолиз
и остеоэпифизиолиз
– отрыв
эпифиза с костным фрагментом метафиза.
По линии перелома:
Поперечные
– линия перелома располагается
перпендикулярно к оси кости.Продольные
– линия перелома идет вдоль оси кости.Косые
– линия перелома направлена под углом
к оси кости.Винтообразные
или спиральные – возникают от скручивания
отломков кости
по ее оси.Оскольчатые
– с образованием нескольких костных
фрагментов.Отрывные
– в результате резкого мышечного
сокращения, наступающего внезапно.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Под вывихами следует понимать патологическое смещение суставных поверхностей одной или нескольких костей с нарушением их нормальных анатомических взаимоотношений и целостности капсульно-связочного аппарата сустава.
Классификация вывихов
I. По характеру повреждения: полные; частичные (подвывихи).
II. По виду повреждающего фактора:
1) травматические – вследствие травмы;
2) патологические – при заболеваниях, связанных с разрушением связочного аппарата и суставных концов костей (опухоли, воспалительные процессы);
3) привычные – при большом растяжении связочного аппарата, возникающие после неправильно леченных травматических вывихов.
Симптомы:
· выраженная боль (в последующие дни постепенно уменьшается);
· вывихнутая конечность принимает вынужденное положение;
· объем движений в суставе резко нарушен, возможны только небольшие пассивные движения;
· пружинящая фиксация; изменение длины конечности;
· изменение конфигурации сустава за счет гематомы и смещения положения суставных поверхностей.
Первая помощь
1. Приложить пузырь со льдом или холодной водой к зоне вывиха.
2. Дать внутрь обезболивающие средства.
3. Провести иммобилизацию конечности (при вывихе плечевой кости – косыночная повязка с валиком в подмышечной области; при вывихе бедра – пострадавшему, лежа на спине, под коленные суставы подкладывают валики из подручного мягкого материала, не изменяя того положения, в котором фиксирована конечность).
ПРИМЕЧАНИЕ. Срочная транспортировка в травматологическое отделение. Вправление вывиха производится только травматологом.
Переломомназывается нарушение целостности кости. В большинстве случаев переломы возникают в результате действия механической силы.
Классификация переломов
I. В зависимости от сохранения целостности кожи:
1) закрытые (без повреждений кожи);
2) открытые (при повреждении кожи костным отломком).
II. В зависимости от характера повреждения:
1) травматические – возникают вследствие механических факторов;
2) врожденные – образуются во время утробной жизни под влиянием различных факторов;
3) патологические – при заболеваниях костей (остеомиелит, опухоль, киста).
III. В зависимости от направления плоскости перелома по отношению к оси кости:
1) поперечные – линия перелома перпендикулярна к оси кости;
2) продольные – линия перелома по оси кости;
3) косые – линия перелома в косом направлении по отношению к оси кости;
4) винтообразные (спиральные) – линия перелома имеет вид спирали, идущей по кости.
IV. В зависимости от числа поврежденных костей: одиночные; множественные.
Часто при переломах наблюдается смещение костных отломков.
Симптомы:
· абсолютные признаки (диагноз перелома подтверждает наличие даже одного из признаков):
— костная деформация в зоне перелома;
— крепитация костных отломков при трении друг о друга;
— укорочение конечности за счет смещения по длине;
— патологическая подвижность в зоне перелома.
· относительные признаки (могут наблюдаться и при других травмах, имеют значение только при наличии абсолютных признаков):
— боль, отек мягких тканей гематома в зоне перелома;
— вынужденное положение конечности;
— нарушение (отсутствие) функции конечности.
Первая помощь
1. Прекратить воздействие травмирующего фактора.
2. При открытом переломе – временная остановка кровотечения, обработка кожи вокруг раны антисептиком и наложение асептической повязки.
3. Обезболить и применить транспортную иммобилизацию поврежденной конечности.
ПРИМЕЧАНИЕ. Транспортировать в ближайшее лечебное учреждение травматологического профиля.
Ожоги. Виды, степени ожогов. Первая помощь
Ожогами называются повреждения тканей, вызываемые воздействием высокой температуры (термические ожоги), химическими веществами (химические ожоги), электрическим током (электроожоги) и лучевой энергией (лучевые ожоги). Наиболее часто встречаются термические ожоги. Тяжесть повреждения зависит от высоты температуры, длительности воздействия, обширности поражения и локализации ожога. Особенно тяжелые ожоги вызывает пламя, расплавленный металл, пар под давлением, кипящее масло, горячий газ.
Термические ожоги. Степени ожогов определяются по характеру и глубине повреждения тканей.
I степень ожога характеризуется чувством жжения, болью, покраснением, небольшим отеком кожи и местным повышением температуры пораженного участка кожи. При этом гибели клеток не наблюдается.
II степень ожога характеризуется сильной болью, интенсивным покраснением, отслойкой эпидермиса с образованием небольших пузырей, наполненных прозрачным содержимым. При этой степени ожога наблюдается более выраженное воспаление, происходит расширение кожных капилляров, за счет увеличения их проницаемости жидкая часть крови (плазма) выходит в окружающие ткани. Поверхностный (эпидермальный) слой кожи омертвевает. При вскрытии пузыря обнаруживается ярко-красный сосочковый слой кожи.
III «А» степень ожога характеризуется омертвением всех слоев кожи, кроме глубокого – росткового, образованием напряженных пузырей с темно-желтым содержимым. Дно вскрывшихся пузырей бледно-розовое. Отмечается снижение болевой чувствительности.
III «Б» степень – гибель всей толщи кожи (нередко вместе с подлежащей клетчаткой). Пузыри наполнены темно-красной жидкостью, дно лопнувших пузырей тусклое, сухое, с мраморным оттенком. Болевая чувствительность отсутствует.
При IV степени ожога наблюдается омертвение, помимо кожи, и более глубоко лежащих тканей (подкожная клетчатка, мышцы, кости). Обожженная поверхность покрыта плотной коркой коричневого или черного цвета (струпом).
Ожоги I, II, III «А» степени называются поверхностными, так как поражаются лишь поверхностные слои кожи, III «Б» и IV степень – глубокие ожоги. Клиническое течение ожога зависит от степени и площади ожоговой поверхности. Чем больше площадь ожога, тем тяжелее состояние больного. При ожогах, захватывающих 30 % тела и более, может наступить смертельный исход.
Измерение площади ожога по «правилу ладони». Площадь ладони пострадавшего составляет 1 % поверхности тела.
Измерение по «правилу девяток». Поверхность тела может быть разделена на части, площадь которых равна или кратна 9 %:
· голова, шея – 9 %;
· верхняя конечность – 9 %;
· нижняя конечность – 18 % (9 % х 2);
· задняя поверхность туловища – 18 % (9 % х 2);
· передняя поверхность туловища – 18 % (9 % х 2).
Суммарно это составляет 99 % (одиннадцать девяток), 1 % из 100 % приходится на область промежности.
Источник
Без учета клинических проявлений возможны случаи рентгенологической гипердиагностики, и, наоборот, часто остается неиспользованной в полной мере возможность рентгенологического метода. Целесообразно делить клинические признаки переломов на достоверные (безусловные) и вероятные. К достоверным признакам относятся укорочение поврежденного сегмента, патологическая подвижность в месте перелома и крепитация костных отломков. Следует заметить, что проверять крепитацию отломков следует лишь в крайних случаях, так как эта попытка может быть причиной усиления болей. Достоверные признаки перелома выявляются чаще при диафизарных переломах длинных трубчатых костей, переломах ключицы и ребер. При переломах коротких трубчатых костей, метаэпифизарных переломах, неполных переломах достоверные признаки имеют несравненно меньшее значение или отсутствуют. Более того, поиски «во что бы то ни стало» достоверных признаков могут причинить вред больному. Поэтому большое значение имеет выявление вероятных признаков: деформация на месте перелома, локальная болезненность при пальпации, боль в месте перелома при осевой нагрузке, характерное положение конечности. Например, заметное на глаз укорочение ноги и наружная ротация стопы (наружный край ее лежит на постели) заставляют заподозрить перелом шейки или вертельной области бедренной кости; вальгусная деформация стопы, отек зоны голеностопного сустава характерны для пронационного переломовывиха в голеностопном суставе. Большое значение имеет и такой симптом, как боль в месте перелома при пальпации кости. При переломе ребер, особенно реберных хрящей, этот симптом может быть единственным признаком перелома. В случае винтообразного перелома болыпеберцовой кости почти всегда бывает сломана и малоберцовая кость, но на рентгенограмме лишь места перелома болыпеберцовой кости перелома малоберцовой кости не видно. Боль при пальпации ее под головкой или чуть выше синдесмоза дает основание поставить диагноз перелома. Пальпация позволяет определить перелом копчика, крестца, седалищных костей, лодыжек, костей предплечья, плеча и голени. Отек тканей при переломе не является достоверным признаком, но сглаженность поясничного желоба — важный смптом перелома позвоночника. Диагноз подтверждает пальпация, при которой определяется выстояние остистого отростка поврежденного позвонка. Большое значение имеет изучение характера кровоизлияния в ткани (гематома, кровоподтек). Быстрое появление после травмы значительно распространенного кровоизлияния обычно свидетельствует о переломе с большой зоной повреждения (например, быстро нарастающая гематома промежности позволяет диагностировать тяжелый перелом костей таза). Кровоизлияние над сосцевидным отростком (за ухом) характерно для перелома височной кости и позволяет поставить диагноз перелома основания черепа. Надо помнить, что место перелома может располагаться в отдалении от зоны кровоизлияния — кровь распространяется по межфасциальным щелям. Поэтому при переломе ключицы кровоизлияние может появиться на передней поверхности груди, при переломах шейки плеча — в области локтевого сустава.
Важный симптом перелома — деформация поврежденного сегмента. Она может быть обусловлена смещением отломков и кровоизлиянием в мягкие ткани. Выраженная деформация бывает при смещении отломков, особенно при угловом смещении и смещении по длине. При косых и винтообразных переломах и относительно небольшом смещении по длине может быть выраженное смещение по периферии. Поврежденный сегмент надо всегда тщательно сравнивать со здоровым, используя измерение для выявления небольших укорочений, ротационных отклонений и отклонений по оси при околосуставных и внутрисуставных переломах.
При осмотре пострадавшего обращают внимание на положение конечностей. Различают положение активное, пассивное и вынужденное. По характеру пассивного положения можно с большой долей вероятности поставить правильный диагноз. Например, пассивно свисающая кисть свидетельствует о повреждении лучевого нерва. Вынужденное положение может быть вызвано болевыми ощущениями или вывихом в суставе. Например, приведение бедра с внутренней ротацией его и небольшим сгибанием в коленном суставе характерно для заднего вывиха в тазобедренном суставе. При диафизарных переломах, когда многие признаки нарушения целости кости налицо, нарушение функции (не может поднять над постелью ногу, не может встать на нее) воспринимается как само собой разумеющееся. Чем беднее симптоматика перелома, тем большее значение приобретает этот симптом как сигнал «бедствия» и обязывает к тщательным поискам повреждения.
Симптом нарушения функции особенно важен при диагностике сопутствующих перелому повреждений нервных стволов. При за-крытых переломах плечевой кости, особенно переломах в нижней трети ее, может быть поврежден лучевой нерв. При переломах хирургической шейки плеча обычно поврежден подкрыльцовый нерв: после срастания перелома больной не может отвести руку, нарастает атрофия дельтовидной мышцы. Подголовчатый перелом малоберцовой кости (этот перелом часто сопутствует перелому болыпеберцовой кости) сопровождается повреждением общего малоберцового нерва, который проходит в непосредственной близости от этой кости, позади ее головки и шейки. Характерны отвисание стопы, невозможность тыльного сгибания ее, отсутствие чувствительности на тыле стопы и в первом межпальцевом промежутке.
Особое значение имеют симптомы повреждения магистральных артерий при закрытых переломах. Разрыв артерии с образованием гематомы, напряженной или пульсирующей, когда диагноз повреждения артерии ясен, встречается редко. Чаще в момент первичного смещения (при травме) в результате перерастяжения артерии рвется ее интима и возникает тромбоз на участке повреждения. Наиболее опасны в отношении повреждения артерий вывихи в коленном суставе, передний вывих бедра (головка сзади придавливает бедренную артерию), низкие переломы бедренной кости и высокие переломы болыпеберцовой кости, вывихи в плечевом и локтевом суставах. Вероятность нарушения магистрального артериального кровотока при закрытых переломах и вывихах значительно повышается у лиц пожилого и старческого возраста, у которых при первичном смещении отломков вследствие перегибания кальцинированной артерии ломается атеросклеротическая бляшка. Она закрывает просвет артерии — присоединяется тромбоз.
Ранними симптомами артериальной непроходимости являются боли в дистальном отделе конечности, усиливающиеся при укладывании ее на шину для вытяжения; похолодание стопы или кисти, явно заметное при сравнении с температурой неповрежденной конечности; отсутствие пульса на артериях дистальнее места перелома или вывиха (сравнивают со здоровой конечностью); бледность кожи и западение подкожных вен. При обнаружении этих симптомов необходима срочная помощь сосудистого хирурга, иначе ишемия может стать необратимой. Тогда появляются «поздние» признаки ее: отсутствие активных движений в суставах стопы и кисти, контрактура мышц, нарушение чувствительности дистальных отделов. При большинстве закрытых переломов рентгенодиагностика занимает ведущее значение. Это исследование необходимо не только для подтверждения диагноза перелома и его документирования. Очень важно травматологу на основании рентгенограмм составить представление о характере смещения отломков, направлении линий перелома и наличии дополнительных трещин, свидетельствующих о раскалывании отломка. Эти сведения нужны для определения лечебной тактики, выбора типа остеосинтеза. Рентгенологическое исследование важно и в процессе лечения. Оно определяет полноту репозиции, правильность положения фиксирующей конструкции, отсутствие вторичного смещения (по спадению отека), появление и формирование костной мозоли. Хирург и травматолог должны соблюдать правила выполнения рентгенограмм при переломах. Первое правило: делают снимок всего поврежденного сегмента, а не только места явного перелома, т. е. на снимке должен быть виден не только диафиз, но и верхний и нижний концы кости. При переломах плюсневых костей необходимо сделать полный снимок всей стопы, тогда бывают видны вывихи этих костей в предплюснево-плюсневом суставе (из-за большого отека и гематомы клиническое исследование не позволяет поставить этот диагноз).
Второе неукоснительное правило рентгенодиагностики: снимок должен быть выполнен обязательно в двух проекциях. По рентгенограмме в одной проекции часто невозможно поставить диагноз перелома вообще, а тем более судить о степени смещения отломков. Это правило надо соблюдать при любой локализации перелома, иначе возможны грубые ошибки в диагнозе и лечении. Например, при лечении вытяжением подвертельного перелома бедренной кости и выполнении рентгенограмм только в переднезадних проекциях (часто трудоемко получить снимки в боковых проекциях) врач видит на таких рентгенограммах полное или почти полное сопоставление отломков и, удовлетворившись этим, продолжает вытяжение. На выполненной позже рентгенограмме в боковой проекции обнаруживается запрокидывание кзади конца центрального отломка, т. е. имеет место полное смещение, а лечение вытяжением без радикальной коррекции безуспешно. Остеосинтез перелома шейки бедренной кости при возможности выполнения рентгенограммы только в прямой проекции на операционном столе недопустимо, так как правильное положение гвоздя в головке и шейке на таком снимке может оказаться ошибкой. На рентгенограмме в боковой проекции, выполненной после операции, обнаруживается, что гвоздь прошел мимо головки — спереди или сзади ее.
Травматолог часто поступается правилом двух проекций, если выполнить большую рентгенограмму бывает сложно. Например, при переломе шейки плечевой кости укладка предполагает наложение кассеты на надплечье и направление рентгеновского излучения со стороны подмышечной впадины при отведенной руке. Однако отвести сломанную руку невозможно, поэтому рентгенолаборант, врач-рентгенолог и травматолог довольствуются прямой проекцией. Рентгенограмму верхнего конца плечевой кости в боковой проекции удобно получить, если больного поставить боком, поврежденным плечом к кассете, а луч направить через грудь при запрокинутой на голову здоровой руке.
Кроме стандартных двух проекций — прямой и боковой, при необходимости выполняют рентгенограммы с косым направлением луча. Они особенно показаны при выявлении очагов асептического некроза головки бедренной кости, переломов суставных концов костей.
Третье правило: рентгенограммы должны документировать основные периоды лечения перелома. Снимки обязательно должны быть выполнены сразу после репозиции и наложения повязки; через 8—12 дней, после спадения отека, так как возможно раннее вторичное смещение; через 30 дней после репозиции, так как возможно позднее смещение. В это время еще можно исправить положение повторной репозицией или другим методом; после снятия гипсовой повязки и далее по мере необходимости контроля полноты сращения. При лечении вытяжением вторые снимки должны быть сделаны в первые 2—3 дня для подтверждения полноты репозиции, затем после коррекции вытяжения. Через 14 дней необходимо подтвердить правильность стояния отломков, а также после прекращения вытяжения и наложения гипсовой повязки. При лечении вытяжением переломов костей голени надо делать по возможности снимки всего сегмента, а не только места перелома, так как на небольших рентгенограммах плохо видны небольшие угловые смещения, в частности вальгусная деформация большеберцовой кости, которая неизбежно наступает в силу особенностей анатомического строения голени и если вытяжение осуществляется без вынесения блока горизонтальной рамы шины в медиальную сторону.
Опубликовал Константин Моканов
Источник
