Как называются рубцы после ожогов


Библиотека
Premium Aesthetics
БЕСПЛАТНАЯ КОНСУЛЬТАЦИЯ: поможем врачам и владельцам клиник выбрать оборудование для лечения ожоговых рубцов
Оглавление
- Этиология и патогенез
- Клинические проявления
- Принципы лечения
Ожоговые рубцы — это плотные соединительнотканные образования на коже, возникающие при нарушении нормального заживления ожоговых ран, а также при обширном и/или глубоком поражении тканей. Основную проблему для врачей и их пациентов представляют гипертрофические и келоидные ожоговые рубцы.
В нашей компании Вы можете приобрести следующее оборудование для лечения ожоговых рубцов:
- UltraPulse (Lumenis)
По данным обследования 100 пациентов с ожогами (включая 59 детей), гипертрофические и келоидные рубцы зафиксированы в 38% случаев, включая 34% у взрослых и 41% у детей. В другом исследовании были проанализированы пациенты ожогового отделения Окружного госпиталя Солсбери — в 1968 году гипертрофические рубцы отмечены в 51% случаев, тогда как в 1984 году уже в 63% случаев.
Вероятность развития ожоговых рубцов повышают следующие факторы:
- молодой возраст;
- женский пол;
- локализация повреждения на шее и верхних конечностях;
- более одного хирургического вмешательства в травмированной области;
- трансплантация сетчатого кожного лоскута в область ожога.
Этиология и патогенез
В обычной жизни большинство ожогов происходят при температуре 100–200 °С с воздействием на кожу более 1 секунды. В горячих цехах и зонах боевых действий возможны ожоги при температуре более 1000 °С и времени воздействия менее 1 секунды. Критическим уровнем, при котором развивается термическое повреждение тканей, считается 43 °С — температура ниже этого значения не вызывает ожогов вне зависимости от длительности контакта с кожей.
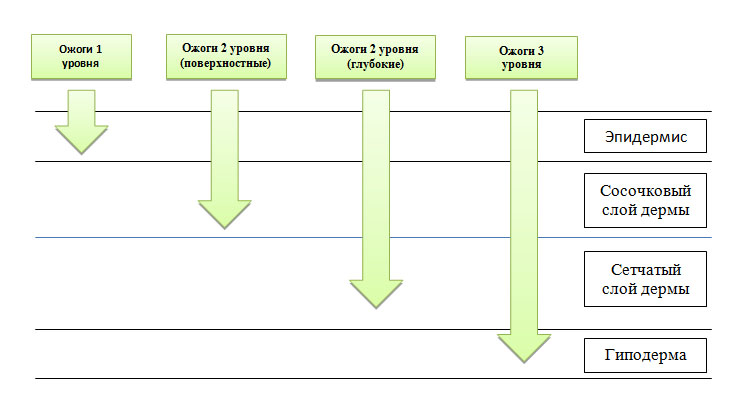
Уровень локального повышения температуры в тканях зависит от их теплопроводности — у дермы она выше, чем у подкожно-жировой клетчатки, поскольку жир является хорошим изолятором. Поэтому термическое повреждение, приводящее к полному некрозу дермы, может почти не затрагивать нижележащий липидный слой. Хотя при очень высокой температуре полностью разрушаются не только дерма и гиподерма, но также скелетные мышцы, фасции, внутренние органы и кости (рис. 1).
Волосяные фолликулы простираются глубоко в подкожно-жировую клетчатку, но это не всегда защищает их от высокой температуры. Хотя их сохранение критически важно для быстрого и качественного заживления травмированной области.
Поверхностные ожоги (первый уровень) — это термическое повреждение одного или нескольких слоев эпидермиса, за исключением базальной мембраны. Нетронутой также остается подлежащая дерма вместе с волосяными фолликулами. Заживление поверхностных ожогов обычно происходит без образования рубцов, поскольку со дна волосяных фолликулов поступает много свежих кератиноцитов, которые помогают быстро восстанавливать пораженную область.
Средние ожоги (второй уровень) — в этом случае поражается весь эпидермис и сосочковый (поверхностные ожоги 2 уровня) или сетчатый слой дермы (глубокие ожоги 2 уровня). После термического воздействия активируются макрофаги, которые начинают очищать рану от некротического мусора. Далее под отмершей тканью образуется свежая грануляционная, формируя так называемый ожоговый струп. Все это способствует восстановлению эпидермиса и образованию тонкого нормотрофического рубца.
При средних ожогах глубокие части волосяных фолликулов остаются жизнеспособными. Выстилающие их дно кератиноциты начинают активно делиться и мигрировать в пораженную область, способствуя реэпителизации. В тяжелых случаях потеря волосяных фолликулов может привести к недостаточной регенеративной активности для эффективного закрытия области повреждения. Если присоединяется инфекция, восстановление ожоговой раны затягивается и может завершаться образованием гипертрофического или келоидного рубца.
Глубокие ожоги (третий уровень) — термическое повреждение распространяется достаточно глубоко в дерму и частично в подкожно-жировую клетчатку, где полностью разрушает волосяной фолликул, включая его основание. Быстрая регенерация кожи фолликулярными кератиноцитами в этом случае невозможна — новые клетки поступают только с краев раны, поэтому такое повреждение заживает медленно. Плюс для удаления больших объемов некротизированной ткани требуется длительная работа макрофагов. В итоге растет вероятность присоединения инфекции, что еще больше осложняет и затягивает регенерацию, способствуя образованию гипертрофических или келоидных рубцов.
Основные исходы ожогов:
- Заживление ожоговой раны с полным восстановлением функции поврежденного органа или области.
- Заживление ожоговой раны с частичной утратой функции поврежденного органа или области.
- Заживление ожоговой раны со значительной утратой функции поврежденного органа или области, вплоть до ее полной потери.
- Образование гипертрофических или келоидных рубцов, сопровождающихся зудом, болезненностью, изъязвлениями и выраженным косметическим дефектом.
Рис. 1. Уровни ожогов и глубина повреждения тканей
Клинические проявления
Наиболее тяжелыми формами ожоговых рубцов являются гипертрофические и келоидные. Гипертрофические рубцы формируются в результате избыточного образования коллагена — они плотные, возвышаются над уровнем кожи, но не выходят за пределы первоначального повреждения и со временем могут подвергаться инволюции. Келоидные рубцы представляют собой опухолеподобное разрастание незрелой соединительной ткани за счет неконтролируемой пролиферации фибробластов. Их особенностью является быстрый рост, сопровождающийся парестезиями, зудом и болевыми ощущениями. Келоиды могут активно увеличиваться в размерах, выходя за пределы ожогового повреждения кожи в виде периферических тяжей. Они почти никогда не уменьшаются и не рассасываются.
Гипертрофические и келоидные рубцы обычно возникают у пациентов с серьезными (глубокими и/или обширными) ожогами (рис. 2). Отягчающим фактором является присоединение инфекции, которая значительно замедляет эвакуацию некротического содержимого и дальнейшую реэпителизацию. В области гипертрофических и келоидных рубцов часто наблюдаются нарушения пигментации — локальное потемнение или побледнение вплоть до обесцвечивания.
Ожоговые рубцы могут увеличиваться в размерах в течение нескольких месяцев, а затем постепенно регрессировать в течение нескольких лет, превращаясь в плоские рубцы без каких-либо дополнительных симптомов. Однако такой сценарий реализуется не у всех пациентов.
Точная оценка состояния ожогового рубца необходима для диагностики и выбора стратегии лечения. Среди различных классификаций, предложенных в последние годы, чаще всего используется Ванкуверская шкала оценки рубцов (Vancouver Scar Scale, VSS). В России была разработана ее модификация, представленная в табл. 1.
Табл. 1. Модифицированная Ванкуверская шкала для оценки ожоговых рубцов
Баллы | Описание |
По цвету | |
Нормопигментированный (цвета окружающей здоровой кожи) | |
1 | Гипер- или гипопигментированный (ярче или бледнее) |
2 | Различные оттенки красного цвета (незрелые рубцы) |
По соотношению с уровнем окружающей здоровой кожи | |
На уровне | |
1 | Ниже уровня |
2 | Выше уровня |
По рельефу и качеству поверхности | |
Плоская | |
1 | Бугристая, неровная |
2 | С гиперкератозом и изъязвлениями |
По форме | |
Рубцовый тяж или складка (длина рубца больше его ширины) | |
1 | Рубцовый массив (длина и ширина рубца соответствуют друг другу) |
В клинической практике также применяется Манчестерская шкала (Manchester Scar Scale, MSS), Оценочная шкала рубцов пациента и наблюдателя (Patient and Observer Scar Assessment Scale, POSAS), Визуальная аналоговая шкала (Visual Analog Scale, VAS) и Стони-брукская шкала оценки рубцов (Stony Brook Scar Evaluation Scale, SBSES).
Рис. 2. Келоидные рубцы на руках после электрического ожога (Danish national service on dermato—venereology)
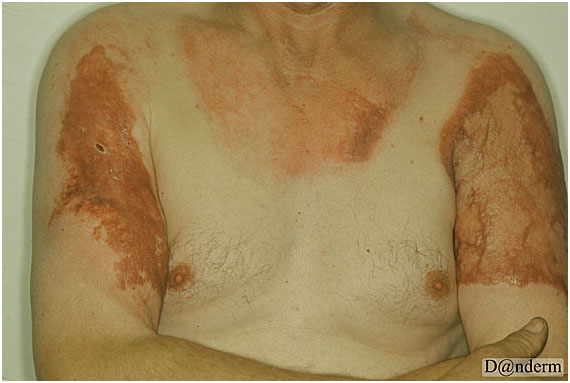
https://www.danderm-pdv.is.kkh.dk/atlas/7-55-3.html
Принципы лечения
Лечение ожоговых рубцов представляет собой серьезную проблему для врача любой специальности. Гипертрофические и келоидные рубцы плохо реагируют на терапию, поэтому рекомендуется использовать комплексные подходы.
Особенную проблему составляют обширные ожоговые рубцы, располагающиеся на местах, где кожа должна активно тянуться – в местах сгиба конечностей и шеи. Наличие таких рубцов-контрактур приводит к ограничению подвижности и к серьёзному ухудшению качества жизни. В случае, если ожоги получены в детском возрасте, эта проблема усугубляется тем, что размеры тела увеличиваются в ходе роста, а размерты рубца – нет. Данная серьёзная проблема требует применения сложных методик реконструктивной хирургии.
Если говорить в целом, то лучшим методом лечения ожоговых рубцов является их профилактика. Она заключается в адекватном уходе за ожоговой раной и предупреждении развития инфекции. Это способствует оптимальному заживлению без рубцевания или с образованием небольшого нормотрофического рубца.
При развитии гипертрофических или келоидных рубцов можно использовать следующие лечебные методики:
- Прессотерапия с помощью эластических бинтов, специального трикотажа или серег (при келоидах мочки уха).
- Использование силиконовых гелей под плотные окклюзивные повязки.
- Местное применение кортикостероидов под окклюзию.
- Инъекции кортикостероидов в рубец.
- При обширном и/или выраженном рубцевании, вызывающем дискомфорт у пациента или мешающем нормальной жизни, возможно его хирургическое иссечение.
- Использование холода для разрушения рубца (криодеструкция).
- Лазерные и другие аппаратные методики.
Настоящим прорывом в лечении ожоговых рубцов стало появление глубокой фракционной абляции. Методика удаления рубцов и шрамов SCAAR FX реализована в ультраимпульсном СО2-лазере Ultrapulse. Этот аппарат способен формировать в рубцовой ткани глубокие (до 4 мм), но небольшие по диаметру (120 мкм) микрозоны абляции. Идея такого воздействия заключается в дозированном разрушении рубцовой ткани, что запускает синтез нормального коллагена. В ходе лечения разрушается всего 1–3% поверхности рубцовой ткани для того, чтобы не спровоцировать появление новых рубцов.
Основная цель методики SCAAR FX — постепенная, от процедуры к процедуре, замена грубо уложенного рубцового коллагена на нормальный коллаген с естественной для дермы архитектурой белкового матрикса. Результат такого обновления — изменение механических свойств рубца, придание ему гибкости и эластичности, а также улучшение его эстетического вида.
Вопросы от наших пользователей:
- ожоговые рубцы лечение
- ожоговые рубцы удаление лазером
- послеожоговые рубцы лечение
- как убрать послеожоговые рубцы
В нашей компании вы можете приобрести самое современное косметологическое оборудование
- Аблятивные СО2-лазеры
- Аппараты фракционного фототермолиза
- Многомодульные косметологические платформы
Аппараты — Ожоговые рубцы (рубцы после ожогов)


FotoFinder aesthetics
Диагностические комплексы для диагностики в эстетической медицине, фотодокументирования, маркетинга услуг

UltraPulse
Ультраимпульсный СО2-лазер для фракционной и тотальной абляции
Все Аппараты
Видео — Ожоговые рубцы (рубцы после ожогов)
Все Видео
Другие Показания
Источник
Ïîõîæèå ïîñòû

Çäðàâñòâóéòå äîðîãèå Ïèêàáóøíèêè! Ïðîñòèòå çà äîëãóþ òèøèíó â ýôèðå. Ïðîñòî ÿ ëåíèâàÿ æîïà ïîñòîÿííî îòêëàäûâàþ íà ïîòîì íîâûé ïîñò, à ïîòîì äåëà, ðàáîòà, ñåìüÿ è âñå íèêàê íå ìîãó ñîáðàòüñÿ è íàïèñàòü ïîñò. Óæå òÿæåëî Âàñ ÷åì-òî óäèâèòü, íî âñå æå íåñêîëüêî íåîáû÷íûõ ñëó÷àåâ ÿ Âàì ïðèãîòîâèë:

1) Ìàëü÷èê 3 ëåò.  êâàðòèðå êîíêðåòíûé òàêîé ðåìîíò. Ó ìàìû äåíü ðîæäåíèÿ- îíà çàíÿòà ïîçäðàâëåíèÿìè. Ïàïà òîæå ÷åì-òî çàíÿò. Ìàëü÷óãàí íàøåë ãäå-òî ìåäíûé ïðîâîä áåç îïëåòêè. Âçÿëñÿ çà ñåðåäèíó ãóáàìè, à êîíöû ïðîâîäà çàñóíóë â ãíåçäî ðîçåòêè.  èòîãå: Ýëåêòðîòðàâìà. Ýëåêòðîîæîãè 3 ñòåïåíè. Ãóáó ðàçîðâàëî ïîïîëàì íà 4-5 ñì. Ãëóáîêèå îæîãè êèñòåé. Ïàðåíåê ïåðåíåñ íåñêîëüêî îïåðàöèé. Îòäåëüíî âûçûâàëè ÷åëþñòíî-ëèöåâîãî õèðóðãà íà îïåðàöèþ. Âûïèñàëè. Äåôåêò ïî÷òè íå çàìåòåí.
2) Áàáóëå÷êà 87 ëåò. Îò ãàçîâîé ïëèòû çàãîðåëñÿ õàëàò (êëàññèêà). Ãëóáîêèå îæîãè íà ïðåäïëå÷üå. Êàçàëîñü áû íè÷åãî òàêîãî íåîáû÷íîãî, ÍÎ! Ó áàáóëè êîæà êàê ïåðãàìåíòíàÿ áóìàãà+ îòåêè. Êîæà ëåãêî ðâåòñÿ îò íå ñèëüíîãî íàäàâëèâàíèÿ íà íåå. Ïðè ñíÿòèè ïîâÿçîê ïðàêòè÷åñêè íåðåàëüíî íå ïîðåçàòü êîæó. Äàæå ïðè çàäåâàíèè îáðàòíîé ñòîðîíîé áðàíø íîæíèö- ïîÿâëÿëèñü ðàíû. Âîçèëñÿ ïî÷òè ìåñÿö. Âûïîëíèë 2 îïåðàöèè. Êîæà ïðèæèëàñü- âûïèñàë. È âçäîõíóë îáëåã÷åííî
3) Ðåáåíîê 1 ãîäà.  ÷àñòíîì äîìå çàâàëèëñÿ íà áàòàðåþ ãîðÿ÷óþ. Ëèöîì. Ïîêà ïûòàëñÿ ïåðåâåðíóòüñÿ- ïîëó÷èë ãëóáîêèå îæîãè ëèöà. Ìàìà âñå ýòî âðåìÿ íàõîäèëàñü ðÿäîì. Íå ïîìîãëà ðåáåíêó ïî ïðè÷èíå òîãî, ÷òî îíà ãëóõîíåìàÿ. Ïðîñòî íå ñëûøàëà êàê íàäðûâàåòñÿ ðåáåíîê. Ëå÷èì
4) Ïàöèåíò 55 ëåò. Ïðèâåçëè íà êîíñóëüòàöèþ èç Òóáåðêóëåçíîãî äèñïàíñåðà. Ñî ñëîâ ïàöèåíòà- Ïðîñíóëñÿ óòðîì è óâèäåë, ÷òî âñå òåëî-ðóêè, ãðóäü, æèâîò- â îæîãàõ. Ìíîæåñòâåííûå ïóçûðè. Ýïèäåðìèñ ïðÿì îòñëàèâàåòñÿ. Îòêóäà îæîãè- ïàöèåíò ïîÿñíèòü íå ìîæåò. Ïåðâàÿ ìûñëü- Ñèíäðîì Ëàéåëëà (òîêñè÷åñêèé ýïèäåðìàëüíûé íåêðîëèç) íàèáîëåå òÿæ¸ëûé âàðèàíò àëëåðãè÷åñêîãî áóëë¸çíîãî äåðìàòèòà
Íî ïîòîì, óòî÷íèâ àíàìíåç, ÿ âûÿñíèë, ÷òî ïàöèåíòà ëå÷àò Ôòîðõèíàëîíàìè. à îíè î÷åíü ÷àñòî âûçûâàþò Ôîòîñåíñèáèëèçàöèþ ÿâëåíèå ïîâûøåíèÿ ÷óâñòâèòåëüíîñòè îðãàíèçìà (÷àùå êîæè è ñëèçèñòûõ îáîëî÷åê) ê äåéñòâèþ óëüòðàôèîëåòîâîãî èëè âèäèìîãî èçëó÷åíèé.Äåëî áûëî ëåòîì, è ïàöèåíò ÷àñòî âûõîäèë íà áàëêîí êóðèòü. Áåç ìàéêè.
 èòîãå ïîëó÷èë õîðîøèå òàêèå ñîëíå÷íûå îæîãè.
5) Äåâóøêà 15 ëåò. Âî âðåìÿ âòîðîãî ïðèñòóïà ýïèëåïñèè â æèçíè- âûïðÿìëÿëà ñåáå âîëîñû óòþæêîì. Íó âîò ñîâñåì íåóäà÷íî ñîâïàëî.  èòîãå óïàëà ãîëåíüþ íà ðàñêàëåííûé óòþæîê. Ñêîëüêî òàê ïðîëåæàëà íå ïîìíèò. Áîëüøå ìåñÿöà ëå÷èëàñü ñàìà. À òàì ïðàêòè÷åñêè 4 ñòåïåíü îæîãà ïî ñòàðîé êëàññèôèêàöèè. Íî îáðàòèëàñü îíà ïî ïðè÷èíå òîãî, ÷òî ÷åðåç 10 äíåé ó íåå âûïóñêíîé è îíà õîòåëà áû áåç ðàíû ê ýòîìó âðåìåíè áûòü… Íó íè÷åãî, óñïåëè 🙂 Âûïèñàë ÷åðåç 8 äíåé.
6) Ìóæ÷èíà 30 ëåò. Íà ñïîð ïåðåïðûãèâàë êîñòåð. Ñïîð ïðîèãðàë. Îæîãè âåðõíèõ êîíå÷íîñòåé, æèâîòà è ëèöà. Æèâîò ïðèäåòñÿ îïåðèðîâàòü. Ñàìîå èíòåðåñíîå — áûë àáñîëþòíî òðåçâ.
7) Áàáóøêà 78 ëåò. Îæîãè ïðåäïîëîæèòåëüíî ïëàìåíåì. Òî÷íûå îáñòîÿòåëüñòâà òðàâìû íå ïîìíèò. Åå íàøëà áðèãàäà Ì×Ñ â êâàðòèðå, íà êóõíå. Ñèäåëà îíà âîò òàê

Ïðè÷åì ïî ïðîäîëæèòåëüíîñòè- îêîëî ñóòîê. àëêîãîëÿ â êðîâè íå íàéäåíî. Ñî ñëîâ ïàöèåíòêè ïðîñòî ñèäåëà è ïîòåðÿëà ñîçíàíèå. Ïåðâûå íåñêîëüêî äíåé- âîîáùå íå ìîãëà øåâåëèòü íèæíèìè êîíå÷íîñòÿìè. Áûëà îñìîòðåíà íåéðîõèðóðãàìè, íåâðîëîãàìè, òðàâìàòîëîãàìè. Âûïîëíèëè ðåíòãåíîðàôèþ ïî÷òè âñåãî, ÌÐÒ ãîëîâû- àáñîëþòíî íè÷åãî íå íàøëè 🙂 Áàáóëþ ëå÷èë ìåñÿö. Âûïîëíèë 2 ïåðåñàäêè êîæè. Ïåðèîäè÷åñêè ïàöèåíòêà äóìàëà ,÷òî íàõîäèòñÿ â òåàòðå, ÿ ãëàâíûé ðåæèññåð, à ó ïîñòîâîé ìåäñåñòðû ãëàâíàÿ ðîëü… Íî ê ïðèõîäó ïñèõèàòðà- ðàçóì âñåãäà ïðîÿñíÿëñÿ 🙂  èòîãå âûïèñàëàñü, óøëà ïåøêîì è ñ ÿñíîé ãîëîâîé.
8) Äåâóøêà 24 ëåò.  ïåðèîä îòêëþ÷åíèÿ ãîðÿ÷åé âîäû( à åñëè áûòü òî÷íûì- â ïîñëåäíèé äåíü áåç ãîðÿ÷åé âîäû) ðåøèëà íàãðåòü Ìíîãî ãîðÿ÷èé âîäû è ïðèíÿòü âàííó. Íî,ê ñîæàëåíèþ, íåóäà÷íî îñòóïèëàñü â âàííå. À âîäó ê ýòîìó ìîìåíòó åùå íå ðàçáàâèëà. Èòîã- 15% îæîãîâ òåëà.
Îæîãè ïîâåðõíîñòíûå- íî êðàéíå áîëüíþ÷èè íà ïåðåâÿçêàõ. Êàæäóþ ïåðåâÿçêó îíà ðàññòðàèâàëàñü, ÷òî òàê è íå óñïåëà ïîìûòüñÿ íîðìàëüíî 🙁
Âûïèñàë ÷åðåç 10 äíåé
9) Òðîå ïîäðîñòêîâ (îò 10 äî 18 ëåò) î ñëîâ îäíîãî èç íèõ:
Øëè è óâèäåëè êàê ãîðèò áî÷êà. Ðåøèëè ïîäîéòè è ïîòóøèòü.
 èòîãå âçðûâ. 2- â ðåàíèìàöèè. 1 â îáùåì îòäåëåíèè. Íó âîò íå âåðþ ÿ, ÷òî îíè øëè è ðåøèëè ïîòóøèòü. Ïî-ëþáîìó õèìè÷èëè ÷òî-òî.
 èòîãå õî÷ó ñêàçàòü,÷òî î÷åíü ó÷àñòèëèñü ñëó÷àå ïîäæîãîâ äåòüìè ñâîèõ ñâåðñòíèêîâ. Ðàíüøå íå áûëî òàêîãî.
Áóäüòå äîáðåå 🙂 Íå äîáàâëÿéòå íàì ðàáîòû!
Ëó÷øå âñåãî- ñòàðàÿ äîáðàÿ äðàêà. Ïóñòü òðàâìàòîëîãè ðàáîòàþò 🙂

Ïîêàçàòü ïîëíîñòüþ
3

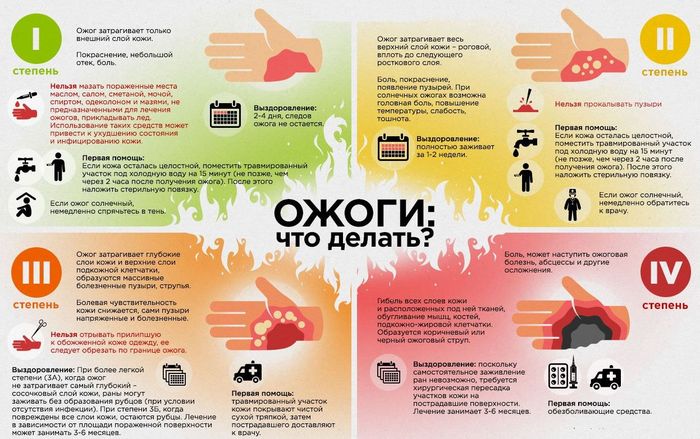
êàðòèíêà âçÿòà ñ ïðîñòîðîâ. Ñàìàÿ àäåêâàòíàÿ è äîñòóïíàÿ, íà ìîé âçãëÿä.
Åäèíñòâåííûé íþàíñ- èçìåíèëàñü êëàññèôèêàöèÿ:
ÌÊÁ 10 — Ìåæäóíàðîäíàÿ êëàññèôèêàöèÿ áîëåçíåé 10-ãî ïåðåñìîòðà (âåðñèÿ: 2016, òåêóùàÿ âåðñèÿ)
Òåðìè÷åñêèå è õèìè÷åñêèå îæîãè:
ïåðâîé ñòåïåíè [ýðèòåìà (ïîêðàñíåíèå)]
âòîðîé ñòåïåíè [ïóçûðè] [ïîòåðÿ ýïèäåðìèñà]
òðåòüåé ñòåïåíè [ãëóáîêèé íåêðîç ïîäëåæàùèõ òêàíåé] [óòðàòà âñåõ ñëîåâ êîæè]
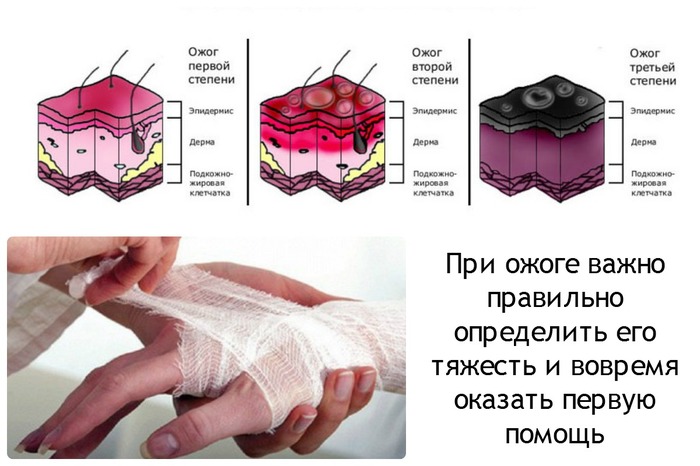
Îïðåäåëåíèå ïëîùàäè îæîãà äîñòóïíî îáúÿñíåíî íà ñëåäóþùèõ êàðòèíêàõ (òðåóãîëüíèê-ãðóäü, êðóã-æèâîò)
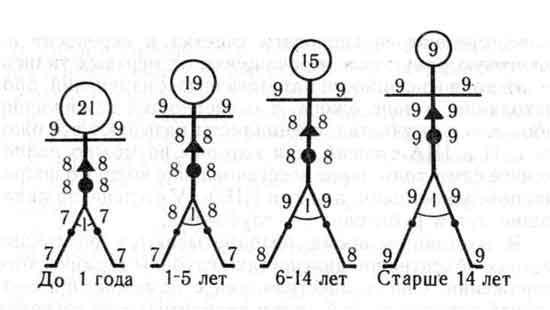

NB: Èìåííî ëàäîíè ïàöèåíòà, à íå âàøåé ëàäîíè!
Íàäåþñü íèêîìó ýòà ïàìÿòêà íå ïðèãîäèòñÿ, íî âñ¸ æå… Áåðåãèòå ñåáÿ è ñâîèõ áëèçêèõ

Ïîêàçàòü ïîëíîñòüþ
4
Òåðàïèÿ ðóáöîâ
1) Íåèíâàçèâíûå ìåòîäû:
— Êîìïðåññèîííàÿ òåðàïèÿ (äàâÿùèå ïîâÿçêè)
— Ñèëèêîíîâûé ãåëü
— Ñòåðîèäû äëÿ ìåñòíîãî ëå÷åíèÿ
— Ìèêðîïîðèñòûå ïëåíêè (õç ÷òî ýòî!)
— Ïîëèóðåòàíîâûå ïîâÿçêè
— Àêðèëîâûå ïîâÿçêè
2) Èíâàçèâíûå ìåòîäû:
— Õèðóðãè÷åñêîå èññå÷åíèå ðóáöîâ
— Èíúåêöèè ñòåðîèäîâ â îáëàñòü ðóáöà
— Ëó÷åâàÿ òåðàïèÿ
— Ëàçåðíàÿ òåðàïèÿ
— Êðèîòåðàïèÿ
…
3) Äðóãèå ìåòîäû (áåç äîêàçàííîé ýôôåêòèâíîñòè)
— Ìåñòíîå ïðèìåíåíèå êðåìà ñ âèòàìèíîì Å
— Ìàññàæ
— Êðåìû ñ ýêñòðàêòîì ðàñòèòåëüíîãî ïðîèñõîæäåíèÿ.
Íàïèñàííûé äàëåå òåêñò íå ÿâëÿåòñÿ êëèíè÷åñêîé ðåêîìåíäàöèåé. Ìíåíèå äðóãèõ ñïåöèàëèñòîâ ìîæåò íå ñîâïàäàòü ñ ìîèì. ×àñòü îïèñàííûõ ïðåïàðàòîâ óæå óñòàðåëà. ß óïîìèíàë òîëüêî òå ïðåïàðàòû, ðåçóëüòàòû êîòîðûõ ÿ âèäåë è êîòîðûìè ìîè ïàöèåíòû ïîëüçóþòñÿ â ïåðèîä ðåàáèëèòàöèè. Ìàòåðèàëû âçÿòû èç îòêðûòûõ èñòî÷íèêîâ. ×àñòü ìàòåðèàëîâ èç ëè÷íûõ àðõèâîâ ( èíôîðìàöèÿ, êîòîðóþ íàì äàâàëè âî âðåìÿ öèêëà ïîâûøåíèÿ êâàëèôèêàöèè) Çà áîëüøóþ ÷àñòü èíôîðìàöèè áëàãîäàðþ ÔÃÁÓ «Èíñòèòóò õèðóðãèè èì. À.Â.Âèøíåâñêîãî»
ÊÓÐÑ ÊÎÍÑÅÐÂÀÒÈÂÍÎÉ ÐÅÀÁÈËÈÒÀÖÈÈ ÏÀÖÈÅÍÒÀ
Ñ ÏÎÑËÅÄÑÒÂÈßÌÈ ÒÅÐÌÈ×ÅÑÊÎÉ ÒÐÀÂÌÛ
1. Ëå÷åáíàÿ ôèçêóëüòóðà.
2. Äèñòðàêöèîííûé ìåòîä (øèíèðîâàíèå).
3. Ìåñòíî ãîðìîíàëüíûå ìàçè 7-10 äíåé.
4. Íîøåíèå êîìïðåññèîííîé îäåæäû (6-12 ìåñ.).
5. Ñèëèêîíîâûå ïîêðûòèÿ (Ìåïèôîðì, Ñèëêîôèêñ, Ýëàñòîäåðì,
Ýïèäåðì).
6. Ãåëè (Äåðìàòèêñ, Êåëî-êîò, Ôåðìåíêîë).
7. Âíóòðèðóáöîâûå èíúåêöèè äèïðîñïàíà, ëîíãèäàçû.
8. Ôîíîôîðåç ñ ãèäðîêîðòèçîíîì.
9. Ýëåêòðîôîðåç ñ ëèäàçîé èëè ñîâðåìåííûì àíàëîãîì
10. Ïîòîì ýëåêòðîôîðåç ñ êîëëàãåíàçîé (Ôåðìåíêîëîì).
11. Ìàãíèòîòåðàïèÿ (ïðè òóãîïîäâèæíîñòè â ñóñòàâàõ).
12. Ñàíàòîðíî-êóðîðòíîå ëå÷åíèå (áàëüíåîëîãè÷åñêèå ìåòîäû
ëå÷åíèÿ).
Ñïåöèàëüíàÿ ïðîãðàììà
(ìåíåå 6 ìåñÿöåâ îò ïîëó÷åíèÿ îæîãîâîé òðàâìû)
ôåðìåíòîòåðàïèÿ (ñ ïîìîùüþ ôîíîôîðåçà, ýëåêòðîôîðåçà, ãåëèåâûõ è ìàçåâûõ àïïëèêàöèé ôåðìåíòàòèâíûõ ïðåïàðàòîâ)
àïïëèêàöèè ñèëèêîíîâûõ ïîêðûòèé
ãîðìîíàëüíàÿ òåðàïèÿ
êðèîòåðàïèÿ
êîìïðåññèîííàÿ òåðàïèÿ
Ñïåöèàëüíàÿ ïðîãðàììà
(îò 6 äî 18 ìåñÿöåâ îò ïîëó÷åíèÿ îæîãîâîé
òðàâìû)
ôåðìåíòîòåðàïèÿ (ñ ïîìîùüþ ôîíîôîðåçà, ýëåêòðîôîðåçà, ãåëèåâûõ è ìàçåâûõ àïïëèêàöèé ôåðìåíòàòèâíûõ ïðåïàðàòîâ)
àïïëèêàöèè ñèëèêîíîâûõ ïîêðûòèé
êðèîòåðàïèÿ
êîìïðåññèîííàÿ òåðàïèÿ
Ñïåöèàëüíàÿ ïðîãðàììà
(áîëåå 18 ìåñÿöåâ îò ïîëó÷åíèÿ îæîãîâîé òðàâìû)
ôåðìåíòîòåðàïèÿ (ñ ïîìîùüþ ôîíîôîðåçà, ýëåêòðîôîðåçà, ãåëèåâûõ è ìàçåâûõ àïïëèêàöèé ôåðìåíòàòèâíûõ ïðåïàðàòîâ)
êðèîòåðàïèÿ
äåðìàáðàçèÿ (ìåòîä ìåõàíè÷åñêîãî ïèëèíãà, êîòîðûé çàêëþ÷àåòñÿ â ñîñêàáëèâàíèè êîæè, íà êîòîðîé ñîñðåäîòî÷åíû ìîðùèíû, ïèãìåíòíûå ïÿòíà, êåëîèäíûå ðóáöû è äðóãèå äåôåêòû êîæè)
õèìè÷åñêèé ïèëèíã

Ñïàñèáî Âñåì. Ïîøåë äåæóðèòü äàëüøå
Ïîêàçàòü ïîëíîñòüþ
1
Ïîõîæèå ïîñòû çàêîí÷èëèñü. Âîçìîæíî, âàñ çàèíòåðåñóþò äðóãèå ïîñòû ïî òåãàì:
Источник
