Эзофагоскопия при ожоге пищевода

Симптомы химического ожога пищевода и их лечение
а) Симптомы и клиника химического ожога пищевода. Ожог едкими веществами вызывает интенсивную боль в полости рта, глотке, за грудиной и в эпигастральной области, сопровождающуюся позывами на рвоту, рвотой, слюнотечением и иногда отеком надгортанника и затрудненным дыханием. У большинства больных обожженная поверхность покрывается белыми струпьями.
Развивается шок, состояние больного неуклонно ухудшается, снижается артериальное давление, учащается пульс, появлются бледность и цианоз, кожа покрывается холодным потом, наступает коллапс. Через 24-48 ч появляются признаки интоксикации, нарушения функции почек (гематурия), печени, развивается гемолиз, нарушение водно-электролитного баланса, и иногда появляются симптомы нарушения функции ЦНС.
Возникает опасность перфорации или развития медиастинита, плеврита, перитонита, трахеопищеводного свища. Больные быстро истощаются. У выживших больных в дальнейшем развивается протяженный стеноз пищевода и прогрессирующая дисфагия.
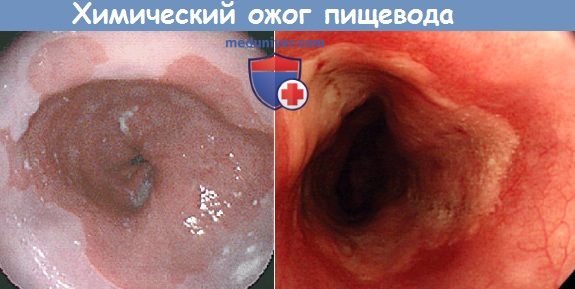
Эзофагоскопия при химическом ожоге пищевода
б) Причины и механизмы развития. Глубина поражения стенки пищевода при коагуляционном некрозе, вызванном ожогом сильными кислотами, и колликвацион-ном некрозе при ожоге щелочью, бывает разной. Рубцовый процесс в полости рта и в глотке может быть слабо выражен из-за быстрого прохождения едкого вещества в пищевод, но наблюдаются также случаи образования обширных рубцов, распространяющихся на пищевод и даже желудок и кишечник.
При ожогах щелочью поражение пищевода бывает более серьезным, чем желудка, что объясняется рефлекторным кардиоспазмом, в то время как при ожогах сильными кислотами поражение желудка оказывается более тяжелым.
Динамика ожоговой болезни пищевода включает следующие звенья:
1) первичный некроз слизистой оболочки полости рта, глотки, пищевода, желудка и кишечника;
2) общая интоксикация;
3) острый, подострый и хронический коррозивный эзофагит;
4) заживление пищевода с образованием рубцов и развитием стеноза;
5) поздние осложнения в виде поздних и рецидивирующих стенозов и злокачественной трансформации. Рубцовый стеноз развивается с 3-й недели.
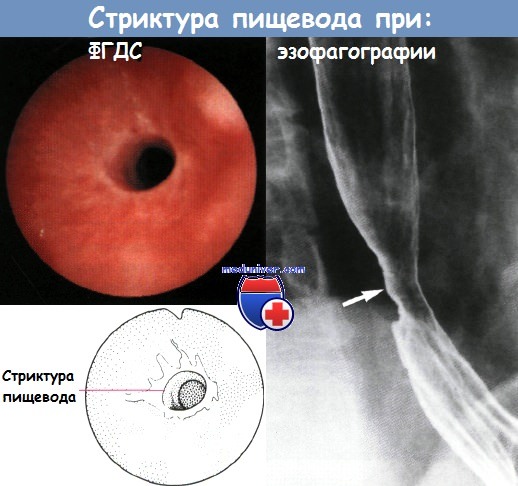
Стриктура пищевода после химического ожога
в) Диагностика. Диагноз устанавливают на основании типичного анамнеза (случайное или преднамеренное (с целью суицида) употребление едкого вещества) и характерных местных признаков. Следует выяснить природу едкого вещества, выполнить рентгенографию грудной клетки и живота. Если по данным анамнеза и клинического обследования ожог не тяжелый, то выполняют контрастное рентгенологическое исследование пищевода, после чего осторожно исследуют пищевод и желудок эндоскопом и вводят желудочный зонд.
Противопоказаниями к эзофагоскопии и зондированию желудка являются шок и подозрение на перфорацию. Эзофагоскопию сразу при поступлении больного можно выполнить лишь в том случае, если протяженность и глубину ожога пищевода оценить невозможно.
г) Лечение химического ожога пищевода. Пострадавшему дают обильное питье (воду), анальгетики, седативные препараты и доставляют в отделение интенсивной терапии для борьбы с шоком, внутривенных инфузий, парентерального питания. Назначают антибиотики широкого спектра действия и при необходимости накладывают гастростому и трахеостому. Показана терапия высокими дозами глюкокортикоидов, вводимых внутривенно по крайней мере в течение 4 нед. Дозы этих препаратов корректируют в зависимости от результатов эндоскопического исследования (появление грануляций).
Первую эзофагоскопию с соблюдением необходимых предосторожностей выполняют через 6-8 дней. Если при рентгенологическом исследовании и эзофагоскопии выявляют стеноз пищевода, то с конца 2-й недели начинают дилатацию пищевода. В дальнейшем эзофагоскопию выполняют каждые 10 дней, пока дефекты слизистой оболочки не эпителизируют. После этого контрольную рентгенографию и эзофагоскопию выполняют через 1, 3, 6 и 12 мес.
Существует два метода бужирования пищевода:
• Раннее бужирование примерно на 8-12-й день после ожога пищевода. Бужирование проводится толстыми бужами размером 40F у взрослых, 20F у детей и 30F у подростков. Размер бужа с каждым днем увеличивают, пока больной не начнет свободно глотать. В дальнейшем бужирование повторяют, если при рентгенологическом исследовании вновь появляются признаки стеноза.
• Позднее бужирование выполняют лишь в том случае, если несмотря на глюкокортикоидную терапию развивается рубцовый стеноз пищевода. Бужирование в этом случае начинают спустя несколько недель. Его можно выполнять под контролем эзофагоскопа, с помощью бужей с ниткой-на-правителем или по клинку; бужирование вслепую недопустимо.
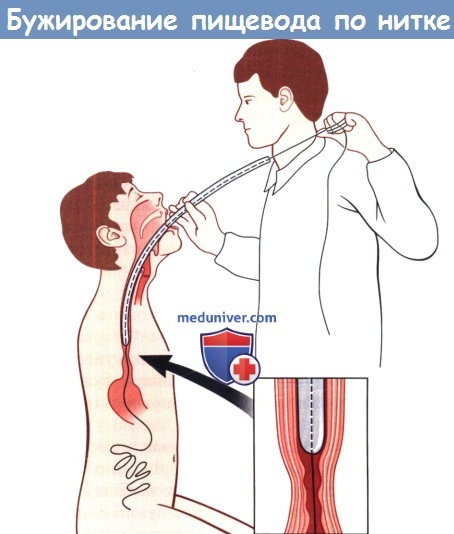
Начинают с подбора бужа подходящего размера с помощью эзофагоскопии. Предварительно с помощью контрастной рентгеноскопии уточняют локализацию стеноза и исключают злокачественную опухоль и множественные стенозы.
Бужирование с ниткой-направителем освобождает от необходимости ежедневного выполнения эзофагоскопии и обеспечивает правильность введения бужа в дистальный отдел пищевода. Применяются фенестрированные бужи. Сначала больной проглатывает свинцовый шарик, прикрепленный к шелковой нитке длиной в несколько метров. Нитку ежедневно приспускают, пока шарик не окажется в желудке, а затем и в кишечнике.
Тогда его положение верифицируют с помощью рентгенографии, нитку фиксируют и по ней начинают вводить в пищевод через стенозированный участок фенестрированные бужи, постепенно увеличивая их размер. Бужирование может занять несколько недель. Когда необходимость в нем отпадает, нитку отрезают на уровне рта, и она вместе с шариком выходит естественным путем.
Цель бужирования состоит в том, чтобы добиться расширения просвета пищевода до размера 45F у взрослых (что соответствует диаметру 15 мм), 30-35F у детей в возрасте до 10 лет и 30-40F у подростков.
Нить можно удалить также через гастростому, а последнюю использовать для ретроградного бужирования от желудка ко рту.
Бужирование таит в себе риск перфорации пищевода. Проведение бужа через нить-направитель устраняет этот риск. Особенно велика опасность перфорации, когда в стенозированной части пищевода имеется участок некроза и образуется слепой карман. Перфорация чревата развитием медиастинита, плеврита или перитонита, что требует наружного дренирования.
Если бужирование пищевода оказывается неэффективным, следует устранить стеноз хирургическим путем, выполнив резекцию пораженного участка с восстановлением непрерывности пищевода сегментом желудка или кишки. В связи с повышенным риском повторного стеноза, а также злокачественной трансформации больных следует взять под медицинское наблюдение и регулярно выполнять контрольную рентгенографию и эндоскопию.
— Также рекомендуем «Симптомы инородного тела пищевода и его удаление»
Оглавление темы «Болезни пищевода»:
- Симптомы химического ожога пищевода и их лечение
- Симптомы инородного тела пищевода и его удаление
- Симптомы перфорации и разрыва пищевода
- Симптомы дивертикула пищевода и его лечение
- Симптомы гастроэзофагеального рефлюкса (ГЭРБ) и его лечение
- Симптомы нарушения моторики пищевода — спазма и ахалазии
- Симптомы перстнеглоточной ахалазии и ее лечение
- Симптомы варикоза вен пищевода и его лечение
- Симптомы грыжи пищеводного отверстия диафрагмы (ГПОД) и его лечение
- Симптомы врожденных аномалий пищевода и их лечение
Источник
Эзофагоскопия – это такое эндоскопическое обследование пищевода, которое проводят с помощью прибора бронхоэзофагоскопа или эзофагоскопа. Метод позволяет выполнить диагностику заболеваний органа, осуществить некоторые лечебные манипуляции по удалению небольших наростов, коагуляции кровотечений, бужированию сужения трубки пищевода, извлечь инородные предметы. Данная методика похожа на гастроскопию, но, в отличие от нее, во время эзофагоскопии осматривается только пищевод. Далее рассмотрим особенности процедуры подробнее.
Применяемое оборудование
Для проведения обследования используются приборы под названием эзофагоскоп или бронхоэзофагоскоп, а также различные мелкие инструменты, вспомогательное оборудование, лекарства, промывные жидкости, электроотсос.
Бронхоэзофагоскоп – прибор, состоящий из:
- рукоятки;
- осветителя;
- набора трубок разной длины, диаметра, сечения, материала, выполняющих различные функции во время обследования;
- держателей, зондов, крючков.
Он предназначен для осмотра бронхов, трахеи, пищевода. Аналогично устроен и эзофагоскоп, но трубки для обследования пищевода имеют овальное сечение, в отличие от круглых трубок для бронхоскопии, приспособлений к прибору меньше.
Есть разные конструкции приборов, например, системы Брюнингса, где осветитель встроен в рукоятку, свет, отражаясь в зеркале, установленном под углом 450° к трубке, попадает в нее, освещает стенки обследуемого органа. Прибор Фриделя отличается цельными трубками различного диаметра и осветителем на рукоятке, который одновременно служит камерой для вдыхаемого и выдыхаемого воздуха.
Перед использованием съемные трубки, щипцы, зонды, держатели кипятят или обрабатывают дезинфицирующим раствором. Рукоятку с осветителем не кипятят, а тщательно протирают спиртом. Остальной инструментарий раскладывают рядом с местом проведения обследования в порядке, удобном для выполнения манипуляций, то есть по очередности применения.
Показания к проведению эзофагоскопии
Эзофагоскопию проводят в случаях:
- воспалительных процессов в пищеводе;
- наличия опухолей и новообразований;
- ахалазии;
- наличия дивертикул;
- попадания инородного тела;
- сросшихся рубцов;
- варикоза вен;
- рефлюкс-эзофагита;
- ожогов пищевода различного происхождения;
- необходимость взять биопсию органа для проведения цитологического исследования.
В некоторых из перечисленных случаев эзофагоскопия из осмотра перетекает в лечение. Удаляются новообразования, извлекается инородный предмет, доставляются к месту ожога, например, лекарственные препараты, проводится бужирование.
Подготовка к обследованию пациента
На обследование пациент должен прийти подготовленным так, как ему было объяснено во время беседы с врачом. Подготовка заключается в следующем:
- пройти обследование на предмет патологии сердца и сосудов;
- не есть в течение 6-8 часов до начала процедуры;
- два-три дня питаться легкой пищей, небольшими порциями;
- не употреблять алкоголь 2-3 дня перед обследованием;
- в этот день не курить;
- сделать рентген органов;
- сдать анализы крови и мочи;
- снять съемные протезы (при их наличии), очки, линзы, украшения;
- ополоснуть полость рта антисептиком;
- выполнить перед обследованием гигиенические процедуры;
- заранее уведомить врача о принимаемых лекарствах и хронических заболеваниях.
Объясняется такая подготовка тем, что во время эзофагоскопии врач стремится максимально снизить вероятность рвоты, массой которой пациент может захлебнуться. Кроме того, пища, которая остается в пищеводе, мешает осмотру, изменяя картину состояния органа. Результаты анализов, рентген-исследования помогут врачу принять решение о возможности проведения эзофагоскопии пищевода.
В день проведения манипуляции пациент приходит на прием с полотенцем, простыней, водой, сменной одеждой.
Особенности процедуры
Разница с эзофагогастродуоденоскопией и фиброэзофагоскопией у эзофагоскопии заключается в том, что в первом случае осматривают пищевод, желудок и 12-перстную кишку сразу, во втором – только полость желудка.
Перед началом процедуры по обследованию или лечению пищевода вводится местный наркоз – Лидокаин или Ксилокаин. Цель местной анестезии – уменьшить неприятные ощущения больного во время введения зонда в пищевод, снизить чувствительность нёба и других органов, которые реагируют на прикосновение трубки рвотными позывами и кашлем.
Под общим наркозом эзофагоскопию проводят в следующих исключительных случаях:
- психическое заболевание пациента;
- крупный инородный предмет в трубке;
- кровотечение, ранение;
- сильный спазм или воспаление;
- глухонемота;
- проблемы с сердцем и сосудами.
Время процедуры обычно составляет от 2 до 20 минут. Проводят эзофагоскопию пищевода в положении пациента лежа на левом боку или сидя в специальном кресле. В сидячем положении ассистент должен придерживать голову и плечи пациента, помогая врачу во время манипуляций с зондом.
Проведение исследования начинается с введения больному расслабляющих и седативных препаратов, чтобы добиться полной расслабленности пищевода. Через несколько минут после обработки язычка и неба анестетиком в рот пациенту вставляется специальное кольцо, чтобы он не закрывал рот, и начинается введение прибора по средней линии полости рта в гортань, затем в пищевод. Для открытия верхнего отверстия пищевода больному предлагают сделать глотательное движение.
От мастерства и опытности врача зависит, насколько успешно, без лишних проблем и повреждений будет введен зонд. При отклонении от правильного введения трубки поправляют ее направление, наклоняя туловище пациента немного вперед. По мере ее продвижения проводится тщательный осмотр состояния стенок органа, его слизистой. При диагностическом осмотре используют гибкий зонд, при лечебном – жесткий.
В зависимости от возраста пациента подбирается диаметр вводимых трубок. Картина складчатости стенок, их выраженности, состояние вен также разнится в зависимости от возраста. Нормальная здоровая оболочка пищевода имеет розовый цвет без покраснений. Количество складок ближе к желудку становится больше. При наличии патологии меняется структура поверхности, ее цвет. Могут наблюдаться эрозии, язвы, рубцы, кровоточивость. Состояние пищевода при осмотре описывается в специальном протоколе. Измеряется перистальтика и диаметр пищевода. На основании протокола назначается дальнейшее лечение.
По окончании осмотра эзофагоскоп аккуратно вынимается. Манипуляцию проводят с большой осторожностью, внимательно из-за наличия вокруг пищевода других жизненно-важных органов человека.
Лечебная эзофагоскопия делится на ургентную и плановую. Ургентная обычно бывает срочной и связана с неотложной помощью, например, при попадании в полость пищевода инородного тела, проглатывании ребенком частей игрушек, пищевом завале. Плановая может проводиться после обследования с целью установки бужа, удаления новообразований, остановки кровотечения.
Противопоказания
Противопоказаниями к проведению эзофагоскопии пищевода являются:
- пациент в тяжелом состоянии;
- острая стадия инфекционного или хронического заболевания;
- панкреатит;
- сильное сужение или врожденная патология пищевода;
- аппендицит;
- подозрение или установленная аневризма аорты;
- ангина;
- цирроз печени;
- преэклампсия;
- неврологические диагнозы особого характера;
- тяжелые поражения сердечно-сосудистой системы – инсульт, инфаркт;
- отек легких;
- непроходимость кишечника;
- тяжелая черепно-мозговая травма, поражения позвоночника.
В этих случаях обследование переносят до момента выздоровления пациента или подбирают другую методику диагностики.
Возможные осложнения
Во время проведения процедуры введения эзофагоскопа и манипуляций с ним могут возникнуть некоторые осложнения:
- проблемы с дыханием во время процедуры;
- аллергическая реакция, вплоть до анафилактического шока;
- небольшие ранки по ходу продвижения трубок в пищевод;
- кровотечение;
- перфорация стенки пищевода.
Во избежание таких неприятностей врач обязан ознакомиться с состоянием внутренних органов пациента и особенностями расположения органов ЖКТ, а также склонностью к аллергии до проведения манипуляций с эзофагоскопом.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу
Источник

ТОП 10:
Ожоги глотки возникают при термических и химических поражениях, чаще в сочетании с ожогами верхних дыхательных путей, пищевода и желудка.
Термические ожоги возникают обычно при случайном проглатывании горячей пищи, кипятка, реже при попадании в дыхательные пути горячего воздуха, пара. При термических ожогах, например на производстве, обычно одновременно страдают лицо, глаза, конечности и другие участки тела, вследствие чего ухудшается и общее состояние больного.
Более тяжело протекают ожоги, вызванные химическими веществами: концентрированными растворами кислот, щелочей, принятых случайно или с суицидной целью. Наиболее тяжелые химические ожоги вызываются воздействием концентрированной серной, соляной, уксусной и азотной кислот, а также едким натрием и калием.
Ожоги органическими кислотами, как и нашатырным спиртом, менее глубоки, чем щелочами, поскольку щелочи, омыляя жиры, не образуют плотный струп и глубже проникают в ткань, повреждая ее. В тех случаях, когда некротические повреждения ограничиваются слизистой оболочкой, возникает поверхностный спаечно-рубцовый процесс, который не нарушает эластичности всей стенки. При глубоком проникновении химического вещества, некрозе мышечного слоя глотки и пищевода образуются глубокие рубцовые изменения всех слоев стенки органа, в результате чего в участке повреждения резко ограничивается эластичность и растяжимость стенок пищевода и глотки. Рубцовые изменения при этом могут распространяться и на медиастинальную клетчатку.Формирование рубцовой стриктуры заканчивается обычно через 1-2 мес после ожога, однако в некоторых случаях этот срок может быть удлинен. Чаще всего рубцовые процессы наиболее выражены в области физиологических сужений, где рефлекторный спазм в той или иной мере задерживает ядовитую жидкость — позади перстневидного хряща, на уровне дуги аорты и в наддиафрагмальном участке пищевода.
Характерно, что в большинстве случаев послеожоговые рубцовые сужения поражают один отдел пищевода, однако нередко встречаются множественные стриктуры, между которыми располагаются неповрежденные участки пищевода. В последнем случае просвет его представляет не прямую, а ломаную линию, что важно иметь в виду при эзофагоскопии. Над суженным участком пищевода, как правило, образуется расширение, мышечные стенки которого вначале гипертрофируются, а затем растягиваются, после чего пищевод в этом месте становится мешкообразным. В таком мешкообразном расширении пищевода скапливается и застаивается пища, ее брожение вызывает воспаление и изъязвление слизистой оболочки, что может привести к прободению пищевода.
При термических и химических ожогах клинически различают три степени патологических изменений в тканях, обычно охватывающих в первую очередь вышестоящие места глотки: дужки, язычок, язычную миндалину, черпалонадгортанные складки, надгортанник:
• I степень — эритема — выраженная гиперемия слизистой оболочки;
• II степень — образование пузырей — неравномерное побеление слизистой оболочки, с образованием пузырей;
• III степень — некроз — серовато-белые участки деструктированных тканей возвышаются над гиперемированной слизистой.
Клиника. Зависит от степени ожога, распространенности процесса и природы вещества, вызвавшего ожог. Ожоги, ограничивающиеся только полостью рта и глотки, менее опасны, чем ожоги, распространяющиеся на гортань, трахею и пищевод. Особой тяжестью отличаются ожоги глотки у маленьких детей вследствие затруднения дыхания из-за отека черпалонадгортанных складок и надгортанника и последующего стеноза дыхательных путей, возникающего даже при отсутствии поражения самой гортани.
Непосредственно после ожога возникают сильные боли в глотке, усиливающиеся при глотании, что заставляет больного воздерживаться даже от проглатывания слюны, которая скапливается во рту. Усиленная саливация часто сопровождается тошнотой, приступами рвоты. Если боли в горле сочетаются с загрудинными и подложечными — это указывает на распространение ожога до пищевода и желудка. На слизистой оболочке губ, полости рта, глотки образуются обширные струпы: белые — при термическом ожоге и ожоге уксусной кислотой и щелочью, желтые — при ожоге азотной кислотой, а при ожоге серной и хлористо-водородной кислотой — черные, темнобурые.
При ожогах I степени повреждается лишь поверхностный эпителиальный слой, который отторгается на 3-4 день, обнажая гиперемированную слизистую оболочку. Общее состояние больного при этом страдает мало.
При ожогах II степени имеются ожоговые пузыри с некрозом поверхностных слоев слизистой оболочки и последующими эрозиями, которые заживают с незначительными поверхностными рубцами, не нарушающими функцию органа.
При III степени ожога повреждается слизистая оболочка и подлежащая ткань на различную глубину с тяжелой интоксикацией организма. Последующий некроз тканей и образование язв приводит к гранулированию и выраженному рубцеванию гортаноглотки и пищевода с нарушением ее функции.
Ожоги пищевода нередко сопровождаются такими осложнениями, как перфорация его стенки, медиастинит, пищеводно-трахеальный свищ, пневмония, сепсис, истощение, нарушение дыхания в связи со стенозом в области гортаноглотки, особенно в детском возрасте. Очень часто больной погибает от общей интоксикации. Прежде всего страдают почки, поэтому показаны незамедлительные повторные исследования мочи и соответствующие реабилитационные мероприятия, вплоть до диализа крови.
Диагностикаосновывается на подробных сведениях из анамнеза заболевания, данных фарингоскопической картины. Эзофагоскопию в ранних стадиях производить опасно. После формирования рубцовых деформаций гортани и пищевода, на 14-15 день, можно производить рентгенологическое исследование с контрастным веществом, эзофагоскопию, которая позволяет судить о степени деформации, ее распространенности.
Для судебно-медицинской экспертизы важно, что вещество, вызвавшее ожог, может быть определено в слюне и рвотных массах больного в течение первых 2 сут после происшествия, после чего отделяемое теряет свои специфические черты.
Лечение преследует две цели: непосредственное спасение жизни больного и предупреждение последующего стенозирования пищевода. Больным с ожогами глотки показана экстренная госпитализация. Терапия включает нейтрализацию ядовитого вещества, противошоковые и дезинтоксикационные мероприятия, борьба с нарушением дыхания, гемостатические препараты, антибиотикотерапия.
Оказание помощи должно начинаться как можно раньше, сразу же на месте происшествия. При попадании термического или химического вещества на слизистую оболочку необходимо тщательно прополоскать полость рта теплой водой, ввести желудочный зонд и промыть пищевод и желудок большим количеством воды (примерно 10 л). Если ввести желудочный зонд невозможно, дают выпить 10- 12 стаканов воды, затем вызывают рвоту надавливанием на корень языка шпателем или пальцами. Более эффективна нейтрализация ядовитого вещества в течение первых 6 ч: если ожог вызван едкой щелочью, то ребенку или взрослому необходимо дать выпить слабый раствор уксусной или лимонной кислоты; если произошло отравление кислотой, то необходимо прополоскать или выпить 2% р-р гидрокарбоната натрия или окись магния. При ожоге нашатырным спиртом необходимо промыть желудок 0,1% р-ром хлористо-водородной кислоты. Полезно выпить стакан молока или разбавленные в воде белки сырых яиц.
Для обезболивания и борьбы с шоком больному вводят наркотические и ненаркотические анальгетики (морфин, промедол и др.), седативные средства. Для дезинтоксикации проводится трансфузионная терапия — глюкозоновокаиновая смесь, гемодез, реополиглюкин и др. не менее 4-5 л. Для ограничения распространения воспалительного процесса, отека дыхательных путей и профилактики развития вторичной инфекции назначается кортикостероидная и антигистаминная терапия (преднизолон, гидрокортизон, тавегил), мочегонные препараты (маннитол, лазикс), антибиотикотерапия.
При угрозе дыхательной недостаточности и для последующего дренажа дыхательных путей необходимо наложение трахеостомы.
Учитывая нарушение глотания, болевую симптоматику, питание таким больным, как правило, в течение первых 3-6 сут производится парентеральным путем; затем кормление жидкой, кашицеобразной пищей. Ранний прием пищи способствует уменьшению развития рубцовых сужений пищевода.
В период реабилитации наиболее распространенным способом восстановления просвета гортани и пищевода является бужирование возрастающими по толщине бужами. Длительность дилятационных мероприятий должна индивидуализироваться в пределах 1-2 мес в зависимости от тяжести ожога и наклонности к рубцеванию. В ряде случаев удается восстановить проходимость пищевода, не прибегая к сложным и многоэтапным пластическим операциям.
Источник
