Гнойные затеки и гематомы
Затёки – это скопление жидкого содержимого между разными или однотипными тканями, располагающееся на расстоянии от первичного очага и сообщающееся с ним.
 Причиной возникновения затеков является очаг острого гнойного воспаления и недостаток путей оттока из него. Затеки могут быть осложнением инфекционного (гнойного) артрита, особенно если он сопровождается возникновением флегмоны, остеомиелита или абсцесса. Также они могут сопровождать ряд других процессов, таких как аппендицит, мастит, паранефрит и другие.
Причиной возникновения затеков является очаг острого гнойного воспаления и недостаток путей оттока из него. Затеки могут быть осложнением инфекционного (гнойного) артрита, особенно если он сопровождается возникновением флегмоны, остеомиелита или абсцесса. Также они могут сопровождать ряд других процессов, таких как аппендицит, мастит, паранефрит и другие.
Пути распространения затёков
Пути распространения гнойных затеков могут быть:
- типичными;
- атипичными.
Типичные пути распространения затеков давно известны, исходя из анатомического расположения лимфатических путей и фасциальных слоев. Поэтому при том или ином воспалительном процессе существуют наиболее вероятные пути перехода инфекции. Но имеются и атипичные варианты. Они возможны, например, при травмах с повреждением тканей и последующим развитием воспаления в них.
К наиболее частым типичным путям распространения затеков относятся:

- при гнойно-воспалительных процессах в области височно-нижнечелюстного сустава и дна полости рта инфильтрат распространяется на шею, а затем в переднее средостение;
- при гнойных артритах коленного сустава – затеки распространяются в подколенную ямку и заднюю поверхность голени по межмышечным промежуткам;
- при гнойных кокситах (артритах тазобедренного сустава) известны около 10 различных путей распространения воспаления (наиболее частый из них – между внутренней подвздошной мышцей и подвздошной костью);
- большое количество сложных затеков часто возникает при артритах суставов кисти (инфильтрат распространяется вдоль фаланг пальцев, на сгибательную поверхность предплечья и другие области).
Способствуют распространению затеков локализация гнойного очага, определенное положение конечностей и тела в пространстве. Так, воспаление обычно распространяется спереди назад и сверху вниз.
Факторы риска и патогенез возникновения затёков
В зависимости от характера жидкого содержимого, затеки могут различаться. При артритах (обычно инфекционных) возможно образование гнойных затеков.
Факторами риска возникновения затеков являются:
- длительно существующий очаг гнойного воспаления;
- недостаточная обработка раны;
- нерациональный дренаж гнойного очага;
- раннее закрытие раны;
- инородные тела (например, при травмах).
В результате отсутствия опорожнения первичного очага инфекции, гнойное содержимое в нем постепенно накапливается. Давление в таком месте постепенно возрастает, и патологическое содержимое начинает распространяться вдоль близлежащих сосудисто-нервных пучков и других анатомических путей по межтканевой клетчатке или фасциям.
Обычно такие процессы склонны протекать в рыхлых тканях (например, подкожно-жировая клетчатка), что способствует распространению инфекции на большие расстояния от первичного очага. Иногда затеки могут отграничиваться от окружающих тканей пиогенной мембраной.
Симптомы образования гнойных затеков
 К основным проявлениям гнойных затеков относятся:
К основным проявлениям гнойных затеков относятся:
- возникновение на некотором расстоянии от очага инфекции (например, гнойного артрита) болезненного уплотнения (инфильтрата), который вначале плотный, а затем в нем может появиться размягчение (флюктуация);
- болезненность над местом образования затека при прикосновениях и движении, боль и ограничение движений в близлежащем суставе в результате артрита;
- кожа над инфильтратом – покрасневшая (гиперемированная);
- ухудшение общего состояния (еще большее повышение температуры тела, слабость, головная боль и другие проявления интоксикации).
В ряде случаев (если затеки находятся близко к поверхности тела) возможно самопроизвольное вскрытие очага с образованием свища (хода, через который содержимое отходит наружу). При этом, как правило, проявления заболевания уменьшаются. Это связано с тем, что продукты распада тканей вместе с токсинами микроорганизмов частично выводятся.
Диагностика затеков
Обычно поставить диагноз поверхностного затека не сложно на основании характерных внешних проявлений и наличия близко расположенного очага инфекции.
 При выявлении глубоких процессов появляются некоторые трудности в их распознавании. Особенно это касается затеков на шее, в брюшной полости, в толще мышечной массы и некоторых других.
При выявлении глубоких процессов появляются некоторые трудности в их распознавании. Особенно это касается затеков на шее, в брюшной полости, в толще мышечной массы и некоторых других.
Помимо осмотра, помогают поставить диагноз данные лабораторных исследований, выявляющие «воспалительные» сдвиги в общем и биохимическом анализах крови, иммунологических анализах.
Также для диагностики используются следующие методы:
- рентгенография, компьютерная томография и магнитно-резонансная томография – для выявления инфекционного артрита, оценки состояния мягких тканей и кости;
- фистулография – при наличии свищевых ходов она помогает определить их протяженность и их связь с очагом инфекции;
- ультразвуковая диагностика (редко);
- бактериологический анализ содержимого очага инфекции для выявления конкретного возбудителя (экспресс-методы, посев на питательные среды).
Лечение, профилактика и прогноз затеков
Лечение должно быть безотлагательным. Инфекционный артрит, сопровождающийся развитием флегмоны, остеомиелита, затеков или других осложнений – жизнеугрожающее состояние, требующее немедленной госпитализации и хирургического вмешательства.
Терапия – всегда в стационаре. Как правило, проводится она в отделении неотложной или гнойной хирургии.
Этапы лечения
- Хирургическое вмешательство для вскрытия очага воспаления вместе с затеком, промывания раны и дренирования.
- Медикаментозная терапия предусматривает: антибактериальные препараты, антисептические средства (местно), десенсибилизирующие препараты, симптоматические средства (например, обезболивающие, жаропонижающие), иммуностимуляторы и другие.
- Физиотерапевтические процедуры.
- Лечебная физкультура. Проводится после стихания острого инфекционного процесса и заживления раны.
Профилактика и прогноз затеков
Основной мерой предотвращения возникновения затеков является своевременное выявление и лечение очагов инфекции – в первую очередь, гнойных артритов, остеомиелита, флегмоны и других.
В случае несвоевременного лечения заболевания возможно развитие еще более грозных осложнений местного и даже общего характера (например, сепсиса).
Источник
Скопление сгустков или жидкой крови в мягких тканях тела, образовавшееся из-за разрыва кровеносных сосудов, называют гематомой. Самой распространенной разновидностью патологии является обычный синяк. Однако это понятие включает намного более тяжелые и сложные случаи, которые нельзя оставлять без квалифицированной медицинской помощи. Кровь, вытекающая из сосуда, раздражающе действует на окружающие его ткани, следствием чего становится появление болезненных ощущений, отека тканей и других признаков развивающегося воспаления. Кроме того, гематома сдавливает расположенные рядом с ней ткани или органы, что может привести к развитию осложнений.
Общие сведения
Основной причиной гематом являются ушибы – закрытые повреждения мягких тканей, полученные вследствие удара или падения. Сильный удар приводит к разрыву стенки мелких кровеносных сосудов, из-за чего кровь сквозь места прорывов начинает вытекать в подкожную клетчатку, мягкие ткани или полости организма. Гематомы образовываются в разных частях тела – на конечностях, туловище и даже на голове. Помимо ушибов, причинами гематом становятся интенсивные сдавления и растяжения тканей при вывихах или переломах.
Повреждения небольшого размера, как правило, не требуют никакого лечения и рассасываются самостоятельно в течение нескольких дней. При образовании обширных гематом существует риск попадания инфекции и развития нагноения. Наиболее часто гематомы образуются у представителей младших возрастных групп – детей, подростков и молодежи, которым присуща высокая физическая активность. Еще одной «группой риска» являются люди с повышенной хрупкостью сосудистой стенки, а также с нарушениями свертываемости крови.
Почему гематома меняет цвет
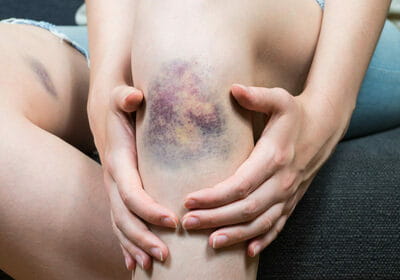
Медики выделяют три отдельные стадии гематомы, через которые она должна пройти, прежде чем полностью исчезнуть. Каждая из них характеризуется определенным цветом кожи, сквозь которую просвечивает кровоизлияние.
- Появление синяка. Сразу после ушиба мягких тканей ощущается резкая боль, участок кожи в поврежденном месте становится багрово-красным и напухает из-за отека тканей, затем красный цвет постепенно сменяется синим. Красный цвет придают эритроциты, содержащие большое количество гемоглобина. Спустя несколько часов гемоглобин начинает разрушаться, и место ушиба синеет. Из-за отека и воспаления ткани в поврежденном месте повышается температура.
- Позеленение. Спустя два-три дня отек и температура уменьшаются, состояние тканей более-менее нормализуется, однако сохраняются незначительные болевые ощущения при надавливании. Синий оттенок кожи понемногу переходит в зеленоватый цвет.
- Пожелтение. Примерно к пятому дню отек полностью проходит, остатки гемоглобина распадаются и выводятся из тканей. Место ушиба становится желтоватым, затем приобретает обычный цвет.
Визуальные симптомы гематом наиболее хорошо заметны в случаях, когда излияние крови происходит в подкожном слое. Если же сгусток образуется в более глубоких слоях мягких тканей, то снаружи заметна лишь небольшая, но болезненная припухлость. Такие образования намного более опасны, поскольку процесс протекает незаметно и может сопровождаться осложнениями.
Виды повреждений
Чем быстрее образуется гематома, тем тяжелее протекает выздоровление. Травмы этого рода подразделяют на:
- легкие, развивающиеся в течение суток, сопровождающиеся слабыми болезненными ощущениями и не требующим специального лечения;
- средней тяжести, для появления которых требуется не более 5-6 часов, сопровождающиеся заметной припухлостью и болью, ухудшающие двигательную функцию конечности;
- тяжелые, образующиеся в течение 2 часов после ушиба, сопровождающиеся нарушением функций конечности, острой болью и заметной припухлостью.
Лечение гематом среднего и тяжелого типа должно проводиться под наблюдением врача, чтобы исключить возможные негативные последствия травмы.
Кроме тяжести повреждения, существуют и другие критерии классификации гематом:
- по глубине расположения – под кожей, под слизистой оболочкой, в толще мышечной ткани, под фасцией и т.д.;
- по состоянию разлитой крови – несвернувшиеся (свежие), свернувшиеся и лизированные (заполненные старой кровью, которая не способна к свертыванию);
- по характеру распространения крови – диффузные (кровь пропитывает ткань и быстро распространяется), полостные (кровь скапливается в полости между тканями) и осумкованные (с течением времени полость, заполненная кровью, окружается «сумкой» из соединительной ткани);
- по состоянию сосуда – пульсирующие (кровь свободно выливается из сосуда и втекает обратно) и непульсирующие (разрыв сосуда быстро запечатывается тромбом).
Практически всегда кровоизлияние представляет опасность для здоровья, поэтому для ликвидации его последствий нужно сразу после травмы обратиться за врачебной помощью.
Методы обследования
Для диагностики гематом необходимо обратиться к травматологу. При локализации кровоизлияния глубоко в мышечной ткани, суставах либо внутренних органах визуальный осмотр дает слишком мало информации, чтобы врач мог объективно оценить тяжесть поражения и степень опасности травмы. В таких ситуациях больному назначают:
- УЗИ поврежденной части тела, органа или сустава;
- рентгенографию поврежденной части тела;
- КТ или МРТ;
- пункцию (прокол специальной иглой) сустава или органа, в котором предположительно скопилась кровь.
По результатам обследования врач назначает соответствующие процедуры.
Как убрать гематомы?

После установления характера и особенностей гематомы лечение назначают в соответствии с полученной информацией:
- назначают процедуры УВЧ;
- проводят хирургическое вскрытие для удаления скопившихся сгустков и промывания полости;
- госпитализируют пациента в хирургическое отделение для вскрытия и дренирования с последующей терапией антибиотиками.
Сроки восстановления зависят от масштабов поражения, наличия или отсутствия инфекции и других факторов.
Часто возникающие вопросы
Как избавиться от гематомы народными методами?
Народные средства помогают только при небольших и неопасных поверхностных повреждениях. Для ускорения рассасывания к синяку можно прикладывать компресс из размятого капустного листа, смешанную с вазелином бодягу, смоченные в растворе мумие тампоны. При глубоко расположенных или обширных повреждениях необходимо обратиться к врачу.
Чем опасна гематома?
Наибольшую опасность для здоровья, а иногда и для жизни представляют гематомы, образующиеся в глубине тканей, внутри органов или суставов. Крупное кровоизлияние опасно возможным развитием инфекции, воспалением и нагноением. При повреждении сустава может развиться бурсит, синовит или гемартроз, результатом чего становится инвалидность. Кровь в полости брюшины приводит к перитониту. Гематомы головного мозга приводят к нарушению функций этого органа с тяжелыми последствиями в виде ухудшения когнитивных функций, паралича частей тела и др.
Как лечить гематому в первые часы после травмы?
Сразу после ушиба необходимо оказать пострадавшему первую помощь: приложить к травмированному месту лед, затем туго забинтовать поврежденную конечность, чтобы перекрыть вытекание крови в ткани. Повязка не должна оставаться дольше двух часов. За это время необходимо добраться до травмпункта, где пациент получит необходимую профессиональную помощь.
Источник
Затёки — скопления в тканях жидкого содержимого, чаще всего гноя, на некотором удалении от первичного очага и сообщающееся с ним.
В зависимости от содержимого различают гнойные, мочевые и кровяные Затёки.
Затёки возникают в результате недостаточного опорожнения наружу содержимого первичного гнойного очага или при скоплении в тканях мочи или крови при повреждении мочевыводящих путей или кровеносных сосудов. На распространение 3. (его удаленность от первичного очага, объем, конфигурация и т. п.) оказывают влияние: величина давления жидкого содержимого в первичном патологическом очаге, сила тяжести этой жидкости, локализация первичного патологического очага, характер окружающих тканей (клетчатка, соединительнотканные образования, мышцы и др.), их состояние (поврежденные или неповрежденные, с наличием раневого канала и т. п.), а также протеолитические свойства гноя.
Предрасполагающим моментом к возникновению гнойного Затёкиа в большинстве случаев служит длительная частичная задержка гноя в первичном очаге. Из первичного патол, очага 3. распространяется чаще всего по определенным анатомическим путям, напр, вдоль нервно-сосудистых пучков и сухожильных влагалищ, по межмышечным щелям, параоссально, а также по раневым каналам чаще всего под действием силы тяжести в более низко расположенные части тела. Наиболее легко происходит распространение 3. в рыхлых тканях; плотные ткани (фасция или соединительнотканные рубцы) препятствуют его распространению.)
Чаще встречаются гнойные 3. Они могут развиться при флегмоне, абсцессе, остеомиелите, паротите, парапроктите, мастите, паранефрите, при воспалительных процессах органов и полостей, напр, острый аппендицит или острый аднексит может сопровождаться гнойным 3. в дугласово пространство (см. Дуглас-абсцесс), а также при глубоких инфицированных ранах, особенно огнестрельного происхождения. Типичным примером 3. является туберкулезный натечник (см.).
Гнойные Затёки отграничиваются от окружающих тканей постепенно формирующейся пиогенной оболочкой, выстланной изнутри грануляциями. Мочевые 3. встречаются при повреждениях мочевого тракта (см. Мочевой затек). Кровяные 3. ведут к развитию гематомы (см.).
Клинические симптомы
На нек-ром удалении от первичного гнойного очага появляется инфильтрированный участок, болезненный и плотный при пальпации; характерна гиперемия кожи, местная гипертермия. В центре инфильтрата в последующие дни может появиться флюктуация (см. Зыбление). Эти местные симптомы сопровождаются общими проявлениями (ухудшение состояния, повышение температуры, нарастание интоксикации, анемии, диспротеинемии). Небольшие 3., а также 3., развивающиеся на фоне антибиотикотерапии, могут не сопровождаться отчетливыми местными и общими симптомами. Необходимо заподозрить наличие гнойного 3. при длительно не заживающей гнойной ране без заметного уменьшения отделяемого, особенно при его резком гнилостном запахе.
Диагноз
Диагноз в ряде случаев удается установить с помощью зондирования первичного очага. Фистулография (см.) помогает диагностике 3., однако при узких межтканевых ходах, заполненных грануляциями и гноем, контрастное вещество может не проникнуть в них.
Гнойные Затёки следует дифференцировать с гнойными метастатическими очагами при септикопиемии (см. Сепсис), которые, в отличие от 3., не сообщаются с первичным гнойным очагом.
Лечение
Лечение складывается из общих и местных мероприятий. Общие мероприятия — применение антибиотиков и других антибактериальных препаратов, дезинтоксикационных, иммунобиол, лекарственных средств, переливание крови — направлены на лечение гнойной инфекции (см.).
Местное лечение Затёков осуществляется путем широкого вскрытия всех гнойников с наложением при надобности контрапертур (см.) с дренированием (см.) полостей 3. и гнойных ходов. Дальнейшее лечение осуществляется по принципам лечения гнойных ран (см. Раны, ранения). Одновременно необходимо проводить активное лечение первичного гнойного очага. Чаще всего для этого приходится производить разрезы, расширяющие гнойную рану и контр-апертуры.
Исходы в принципе такие же, как и любого гнойника. Вскрытые 3. заживают вторичным натяжением.
Профилактика
Профилактика заключается в широком оперативном вскрытии первичного гнойного очага, ликвидации в нем полостей и карманов, наложении при показаниях контр-апертур, дренировании, обеспечивающем хороший отток гноя. При инфицированных ранах профилактикой гнойных Затёков служит тщательная первичная хирургическая обработка ран (см.) с удалением инородных тел и иссечением нежизнеспособных тканей.
Библиография: Войно-Ясенецкий Б.Ф. Очерки гнойной хирургии, Л., 1956; Стручков В. И. Гнойная хирургия, М., 1967.
И. Д. Канорский.
Источник: Большая Медицинская Энциклопедия (БМЭ), под редакцией Петровского Б.В., 3-е издание
Рекомендуемые статьи
Источник
