Гематома после коронарографии сердца
Ангиопластика
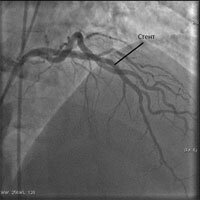
Стентирование коронарной артерии — это установка стента (специального каркасного поддерживающего устройства) в суженый атеросклерозом и/или закрытый тромбом участок коронарной артерии.
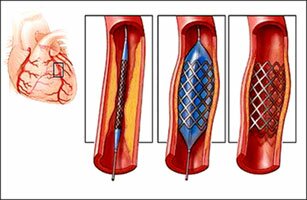
Операция стентирование коронарных артерий производится после выполнения рентгенологического исследования сосудов сердца (коронарографии). Операция начинается также как и при коронарографии, то есть под местной анестезией делается прокол в артерии, куда вводится закрепленный на баллонном катетере стент, и под контролем рентгеновского аппарата подводится к месту сужения сосуда. Достигнув намеченного места, баллон раздувается и вдавливает стент в стенку сосуда, удерживая достигнутое при раздувании баллона увеличение просвета артерии. В зависимости от ситуации может потребоваться не один, а несколько стентов.

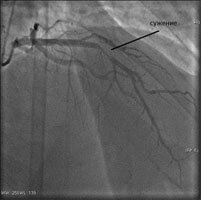
правая коронарная артерия – кровоток перекрыт тромбом, у пациента 2 часовой инфаркт миокарда.
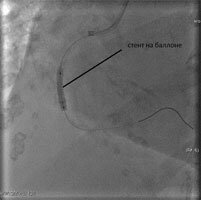
Через закрытый тромбами участок проводится специальный инструмент- проводник, и по нему заводится стент на баллоне. Баллон раздувается, вжимая стент в стенки сосуда, затем все инструменты удаляются, а стент остается поддерживать открытый просвет сосуда.
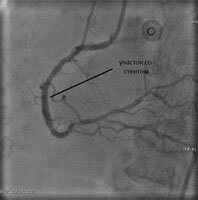
Всегда по завершению операции проверяется правильность установки стента – контрольная ангиография. Затем весь инструмент удаляется, место прокола артерии ушивается и должно оставаться обездвижиным как минимум 12часов.
А также при значимых стенозах в артерии.

часто задаваемые вопросы:
1. Сколько времени продолжается стентирование?
Это зависит от сложности проведения стента в нужное место, то есть от анатомии строения сосуда, что бывает очень индивидуально. В среднем, 45 минут — час.
2. Как долго продлитсяреабилитация после стентирования?
Ограничения в режиме после стентирования заканчиваются на следующие сутки — после заживления места пункции (прокола) бедренной артерии. Огромное преимущество внутрисосудистых методов нормализации кровоснабжения сердечной мышцы состоит в том, что они не только не требуют никакой реабилитации.
В течение первых 3-х недель после имплантации стента желательно отказаться от приема алкоголя, стрессовых нагрузок и контрастных воздействий типа сауны и холодных купаний. Кроме того, необходим прием особого препарата (плавикса или брилинты) в течение года после стентирования для профилактики тромбоза стента. Это время необходимо, чтобы стент покрылся внутренней выстилкой сосуда (эндотелий) и не воспринимался организмом как чужеродный материал. Прием этих препаратов увеличивает время свертываемости крови, по этому желательно ограничить травмоопасные виды спорта и воздержаться от плановых операций.
3. Возможно ли повторное сужение в месте установки стента?
Иногда происходит повторное сужение (рестеноз) после стентирования. Связано это с местной реакцией сосуда на стент, тяжестью исходного поражения сосуда, сопутствующими заболеваниями (например, сахарный диабет), а также зависит и от вида установленного стента. Частота рецидивов, в зависимости от перечисленных обстоятельств, может составлять 4-30%. В настоящее время все большей популярностью пользуются стенты с лекарственным покрытием, которые снижают риск развития рестеноза до минимума. Клинитчески заподозрить рестеноз можно при возврате загрудинных болей в первые месяцы после стентирования. В такой ситуации необходимо обратиться к врачу, скорее всего будет назначено исследование функции сердца под нагрузкой (Стресс ЭХО КГ) и повторная коронарография, которые поставит корректный диагноз. Есть методика постановки в стентированый участок нового стента, обязательно с лекарственным покрытием, либо оперативном лечении – аорто-коронарном шунтировании.
Наличие язвы желудка — это риск развития кровотечения. Прием препаратов (плавикса или брилинты и пр.) в течение года после стентирования необходим для профилактики тромбоза стента, они увеличивают время кровотечения, таким образом может открыться кровотечение, остановить которое крайне тяжело, а отменять препараты опасно закрытием стентов и развитием инфаркта миокарда, и чтобы всего этого избежать язву в желудке или 12перстной кишке, кровоточащие геморроидальные узлы и пр. необходимо залечить.
Место прокола выбирается оперирующим врачом, и каждый вариант места прокола артерии имеет свои преимущества и недостатки. Как правило, прокол делают на ноге (в паху). Этот способ наиболее удобен для врача и безопасен для пациента. При поражении артерий ног или брюшной аорты, работать этим доступом сложнее, а порой и вовсе невозможно. Минус такого подхода в том, что после операции коронарографии больному придется лежать, не сгибая ноги, в течение нескольких часов.
Прокол через руку позволяет больному ходить после операции, но такой доступ сложнее для хирурга и более болезненный и рискованный и для пациента. При проколе и введении катетера может развиться спазм артерии руки или тромбоз.
6. Можно ли делать стентирование при инфаркте миокарда?
Можно и нужно это выполнить как можно раньше, не позже первых 6 часов (до развития необратимых изменений в миокарде)от момента развития инфаркта, оптимально — до 2-3 часов. Восстановление кровотока в закрытой артерии в этом временном промежутке резко уменьшает площадь погибшей сердечной мышцы, а иногда позволяет «оборвать» его ход и предотвратить. Нередко стентирование в остром периоде спасает жизнь больному инфарктом. Если осуществить стентирование невозможно, то дальнейшей срочности в его применении, как правило, нет. Однако, возвращение стенокардии в любые сроки после инфаркта является показанием для нормализации коронарного кровотока, поэтому необходимо, не затягивая, сделать коронарографию.
7. На какое время ставится стент?
Срок службы стента не ограничен, а как долго он прослужит вашим сосудам зависит от индивидуальных особенностей организма. А дальнейший прогноз после стентирования определяет состояние коронарных сосудов, точность приема антитромбоцитарных средств после стентирования и степень дальнейшего прогрессирования атеросклероза.
8. Буду ли я чувствовать стент и как его увидеть?
Нет, не будете. Внутри сосуда нет нервных окончаний. Стенты видны на УЗИ сердца и коронарографии после операции, запись которой на диске всегда можно попросить у врача.
9. Можно ли при наличии стентов делать магнитно-резонансную томографию?
Чаще всего можно. Большинство современных стентов не обладают способностью к намагничиванию и МРТ-совместимы. Для полной безопасности в инструкции к стенту указывается срок, который следует воздержаться от проведения МРТ (примерно 8 недель, иногда до 6 месяцев). Но необходимо сообщить врачу, проводящему МРТ, о наличии у Вас стентов и времени, прошедшем после стентирования.
10. Может ли стент сместиться внутри сосуда?
Нет, никогда. Его строение таково, что он удерживается на установленном месте неподвижно.
11. Какие осложнения от коронарографии?
Коронарография — это достаточно безопасная процедура, но все-таки несет некоторые риски для здоровья пациента, поэтому назначает ее только врач и только тогда, когда это действительно необходимо.
Самые частые осложнения это – гематома, реже аневризма в области прокола артерии. При лучевом доступе возможен тромбоз артерии (ее закупорка тромбом). Местные невралгии и парестезии. К счастью подобные проблемы успешно лечатся как в условиях стационара так и при амбулаторном ведении пациента. Также возможно развитие аллергической реакции на контрастное вещество или нарушению функции почек, если они страдали до операции. Согласно статистике вероятность развития серьезных осложнений после коронарографии составляет до 2%. Летальные исходы после коронарографии достаточно редки и возникают не чаще 1 раза на каждую 1000 пациентов, развитие инсульта или инфаркта развиваются как 1 случай на 1000-1500 больных.
Коронарография (коронарная ангиография) — виды, показания и противопоказания, подготовка и проведение, возможные осложнения, отзывы и цена процедуры
05 января, 2015
Коронарография представляет собой диагностическую манипуляцию по исследованию просвета сосудов сердца, которые кровоснабжают миокард. Исследование позволяет выяснить степень сужения коронарных сосудов и оценить степень тяжести ишемической болезни сердца. В ходе коронарографии сначала производится заполнение сердечных артерий специальным контрастным веществом (урографином), после чего врач делает серию рентгеновских снимков. Затем по снимкам изучают состояние и степень сужения коронарных сосудов, и принимают решение о необходимости оперативного лечения, например, стентирования или аорто-коронарного шунтирования.
Именно коронарография позволяет определить оптимальный вид лечения ИБС – шунтирование, стентирование или медикаментозная терапия. В ходе коронарографии дополнительно может быть выполнено УЗИ внутренней стенки сосудов, термография, а также определен градиент давления и резерв кровотока.
При правильном выполнении коронарография является безопасной процедурой, дающей осложнения менее, чем в 1% случаев.
Как еще называют коронарографию?
Термин «коронарография» состоит из двух слов – коронар и графия. Где «коронар» является названием сосудов, приносящих кровь непосредственно к сердечной мышце – миокарду. А «графия» – это общее название всех рентгеновских исследований. Таким образом, общий смысл термина «коронарография» – это рентгеновское обследование сосудов сердца. Поэтому такие названия манипуляции, как «коронарография сосудов» или «коронарография сосудов сердца» являются, по сути, рефреном, повторением или переводом смысла термина.
Для обозначения данной диагностической манипуляции часто используют термины ангиокоронарография, короноангиография или коронарная ангиография. читать далее »
как лечить паховую гематому образовавшуюся после коронарографии
Ошибки при КТ-коронарографии и как их избежать
Источник
Ангиопластика
Стентирование коронарной артерии — это установка стента (специального каркасного поддерживающего устройства) в суженый атеросклерозом и/или закрытый тромбом участок коронарной артерии.

Операция стентирование коронарных артерий производится после выполнения рентгенологического исследования сосудов сердца (коронарографии). Операция начинается также как и при коронарографии, то есть под местной анестезией делается прокол в артерии, куда вводится закрепленный на баллонном катетере стент, и под контролем рентгеновского аппарата подводится к месту сужения сосуда. Достигнув намеченного места, баллон раздувается и вдавливает стент в стенку сосуда, удерживая достигнутое при раздувании баллона увеличение просвета артерии. В зависимости от ситуации может потребоваться не один, а несколько стентов.

правая коронарная артерия – кровоток перекрыт тромбом, у пациента 2 часовой инфаркт миокарда.

Через закрытый тромбами участок проводится специальный инструмент- проводник, и по нему заводится стент на баллоне. Баллон раздувается, вжимая стент в стенки сосуда, затем все инструменты удаляются, а стент остается поддерживать открытый просвет сосуда.

Всегда по завершению операции проверяется правильность установки стента – контрольная ангиография. Затем весь инструмент удаляется, место прокола артерии ушивается и должно оставаться обездвижиным как минимум 12часов.
А также при значимых стенозах в артерии.


часто задаваемые вопросы:
1. Сколько времени продолжается стентирование?
Это зависит от сложности проведения стента в нужное место, то есть от анатомии строения сосуда, что бывает очень индивидуально. В среднем, 45 минут — час.
2. Как долго продлитсяреабилитация после стентирования?
Ограничения в режиме после стентирования заканчиваются на следующие сутки — после заживления места пункции (прокола) бедренной артерии. Огромное преимущество внутрисосудистых методов нормализации кровоснабжения сердечной мышцы состоит в том, что они не только не требуют никакой реабилитации.
В течение первых 3-х недель после имплантации стента желательно отказаться от приема алкоголя, стрессовых нагрузок и контрастных воздействий типа сауны и холодных купаний. Кроме того, необходим прием особого препарата (плавикса или брилинты) в течение года после стентирования для профилактики тромбоза стента. Это время необходимо, чтобы стент покрылся внутренней выстилкой сосуда (эндотелий) и не воспринимался организмом как чужеродный материал. Прием этих препаратов увеличивает время свертываемости крови, по этому желательно ограничить травмоопасные виды спорта и воздержаться от плановых операций.
3. Возможно ли повторное сужение в месте установки стента?
Иногда происходит повторное сужение (рестеноз) после стентирования. Связано это с местной реакцией сосуда на стент, тяжестью исходного поражения сосуда, сопутствующими заболеваниями (например, сахарный диабет), а также зависит и от вида установленного стента. Частота рецидивов, в зависимости от перечисленных обстоятельств, может составлять 4-30%. В настоящее время все большей популярностью пользуются стенты с лекарственным покрытием, которые снижают риск развития рестеноза до минимума. Клинитчески заподозрить рестеноз можно при возврате загрудинных болей в первые месяцы после стентирования. В такой ситуации необходимо обратиться к врачу, скорее всего будет назначено исследование функции сердца под нагрузкой (Стресс ЭХО КГ) и повторная коронарография, которые поставит корректный диагноз. Есть методика постановки в стентированый участок нового стента, обязательно с лекарственным покрытием, либо оперативном лечении – аорто-коронарном шунтировании.
Наличие язвы желудка — это риск развития кровотечения. Прием препаратов (плавикса или брилинты и пр.) в течение года после стентирования необходим для профилактики тромбоза стента, они увеличивают время кровотечения, таким образом может открыться кровотечение, остановить которое крайне тяжело, а отменять препараты опасно закрытием стентов и развитием инфаркта миокарда, и чтобы всего этого избежать язву в желудке или 12перстной кишке, кровоточащие геморроидальные узлы и пр. необходимо залечить.
Место прокола выбирается оперирующим врачом, и каждый вариант места прокола артерии имеет свои преимущества и недостатки. Как правило, прокол делают на ноге (в паху). Этот способ наиболее удобен для врача и безопасен для пациента. При поражении артерий ног или брюшной аорты, работать этим доступом сложнее, а порой и вовсе невозможно. Минус такого подхода в том, что после операции коронарографии больному придется лежать, не сгибая ноги, в течение нескольких часов.
Прокол через руку позволяет больному ходить после операции, но такой доступ сложнее для хирурга и более болезненный и рискованный и для пациента. При проколе и введении катетера может развиться спазм артерии руки или тромбоз.
6. Можно ли делать стентирование при инфаркте миокарда?
Можно и нужно это выполнить как можно раньше, не позже первых 6 часов (до развития необратимых изменений в миокарде)от момента развития инфаркта, оптимально — до 2-3 часов. Восстановление кровотока в закрытой артерии в этом временном промежутке резко уменьшает площадь погибшей сердечной мышцы, а иногда позволяет «оборвать» его ход и предотвратить. Нередко стентирование в остром периоде спасает жизнь больному инфарктом. Если осуществить стентирование невозможно, то дальнейшей срочности в его применении, как правило, нет. Однако, возвращение стенокардии в любые сроки после инфаркта является показанием для нормализации коронарного кровотока, поэтому необходимо, не затягивая, сделать коронарографию.
7. На какое время ставится стент?
Срок службы стента не ограничен, а как долго он прослужит вашим сосудам зависит от индивидуальных особенностей организма. А дальнейший прогноз после стентирования определяет состояние коронарных сосудов, точность приема антитромбоцитарных средств после стентирования и степень дальнейшего прогрессирования атеросклероза.
8. Буду ли я чувствовать стент и как его увидеть?
Нет, не будете. Внутри сосуда нет нервных окончаний. Стенты видны на УЗИ сердца и коронарографии после операции, запись которой на диске всегда можно попросить у врача.
9. Можно ли при наличии стентов делать магнитно-резонансную томографию?
Чаще всего можно. Большинство современных стентов не обладают способностью к намагничиванию и МРТ-совместимы. Для полной безопасности в инструкции к стенту указывается срок, который следует воздержаться от проведения МРТ (примерно 8 недель, иногда до 6 месяцев). Но необходимо сообщить врачу, проводящему МРТ, о наличии у Вас стентов и времени, прошедшем после стентирования.
10. Может ли стент сместиться внутри сосуда?
Нет, никогда. Его строение таково, что он удерживается на установленном месте неподвижно.
11. Какие осложнения от коронарографии?
Коронарография — это достаточно безопасная процедура, но все-таки несет некоторые риски для здоровья пациента, поэтому назначает ее только врач и только тогда, когда это действительно необходимо.
Самые частые осложнения это – гематома, реже аневризма в области прокола артерии. При лучевом доступе возможен тромбоз артерии (ее закупорка тромбом). Местные невралгии и парестезии. К счастью подобные проблемы успешно лечатся как в условиях стационара так и при амбулаторном ведении пациента. Также возможно развитие аллергической реакции на контрастное вещество или нарушению функции почек, если они страдали до операции. Согласно статистике вероятность развития серьезных осложнений после коронарографии составляет до 2%. Летальные исходы после коронарографии достаточно редки и возникают не чаще 1 раза на каждую 1000 пациентов, развитие инсульта или инфаркта развиваются как 1 случай на 1000-1500 больных.
Коронарография (коронарная ангиография) — виды, показания и противопоказания, подготовка и проведение, возможные осложнения, отзывы и цена процедуры
05 января, 2015
Коронарография представляет собой диагностическую манипуляцию по исследованию просвета сосудов сердца, которые кровоснабжают миокард. Исследование позволяет выяснить степень сужения коронарных сосудов и оценить степень тяжести ишемической болезни сердца. В ходе коронарографии сначала производится заполнение сердечных артерий специальным контрастным веществом (урографином), после чего врач делает серию рентгеновских снимков. Затем по снимкам изучают состояние и степень сужения коронарных сосудов, и принимают решение о необходимости оперативного лечения, например, стентирования или аорто-коронарного шунтирования.
Именно коронарография позволяет определить оптимальный вид лечения ИБС – шунтирование, стентирование или медикаментозная терапия. В ходе коронарографии дополнительно может быть выполнено УЗИ внутренней стенки сосудов, термография, а также определен градиент давления и резерв кровотока.
При правильном выполнении коронарография является безопасной процедурой, дающей осложнения менее, чем в 1% случаев.
Как еще называют коронарографию?
Термин «коронарография» состоит из двух слов – коронар и графия. Где «коронар» является названием сосудов, приносящих кровь непосредственно к сердечной мышце – миокарду. А «графия» – это общее название всех рентгеновских исследований. Таким образом, общий смысл термина «коронарография» – это рентгеновское обследование сосудов сердца. Поэтому такие названия манипуляции, как «коронарография сосудов» или «коронарография сосудов сердца» являются, по сути, рефреном, повторением или переводом смысла термина.
Для обозначения данной диагностической манипуляции часто используют термины ангиокоронарография, короноангиография или коронарная ангиография. читать далее »
как лечить паховую гематому образовавшуюся после коронарографии
Ошибки при КТ-коронарографии и как их избежать
Источник
