Гематома органов брюшной полости

Дата публикации: 11.03.2018
Дата проверки статьи: 02.12.2019
Травмы брюшной полости — физические повреждения, которые не сопровождаются нарушением целостности стенки. Альтернативное название данных травм — непроникающие. Характеризуются травмированием поджелудочной, желудочно-кишечного тракта и почечной системы. Возможен летальный исход, требуется консультация врача.
Симптомы травмы брюшной полости
Основный признак повреждения — болезненные ощущения в области живота. Шоковое состояние пациента притупляет боль, что затрудняет диагностику болезни. Разновидности и характер дискомфорта зависит от области поражения:
- при повреждении печени болезненные ощущения отдают в область левого предплечья;
- травмирование поджелудочной сопровождается опоясывающим дискомфортом;
- при поражении верхнего отдела кишечного тракта развиваются резкие болезненные ощущения, которые объясняются проникновением содержимого кишечника в брюшину;
- разрыв селезёнки сопровождается распространением болей в левой предплечье.
Выделяют несколько сопутствующих признаков:
- при резких и ярких болях возможна потеря сознания;
- больной постоянно хочет спать;
- приступы головокружения;
- холодный пот;
- “мушки” перед глазами;
- кожные покровы пораженной области принимают синий оттенок;
- снижение давления в артериальных сосудах;
- учащенный и ослабленный пульс;
- поверхностное дыхание;
- перитонит, сопровождается увеличением температуры тела, рвотой. Характер болей периодически меняется;
- при поражении мочевыделительной системы отмечается отёчность в области мочеполовых органов;
- кровоподтеки в пораженной области;
- гематомы;
- болезненные ощущения становятся ярче при движении.
Физическое повреждение живота — основная причина травмы органов брюшной полости. Чаще пострадавший расслаблен во время нанесения повреждения. Мышечные ткани находятся в состоянии покоя, что вызывает повреждение внутренних органов. Выделяют несколько факторов, характеризующихся повышенной вероятностью физического травмирования:
- криминальный случаи, например, удар ногой в живот при ограблении;
- падения с большой высоты;
- дорожные транспортные происшествия;
- профессиональное занятие спортом;
- катастрофы промышленного характера;
- катаклизмы природы;
- несоблюдение техники безопасности на производстве;
- кашлевой рефлекс, который сопровождается резким сокращением мышц брюшного отдела.
Повышенный риск получения раны отмечают у людей, страдающих ожирением и ослабленностью мышечных тканей.
Выделяют несколько видов болезни:
- повреждение живота без травмирования органов брюшной полости, например фасции и легкие ушибы;
- повреждение внутренних органов, локализующихся в брюшной области, например, травма мочевого пузыря, кишки;
- повреждение органов, расположенных в забрюшинном пространстве, например поджелудочной железы;
- повреждение, характеризующееся кровотечением внутрь брюшинного пространства;
- повреждение, характеризующееся повышенным риском развития перитонита;
- повреждение полых и паренхиматозных органов.
Диагностика
Изначально врач собирает анамнез, определяет характер повреждения. Пациента направляют на анализ периферической крови, которые показывает признаки кровопотери и развитие воспаления. Анализ мочи определяет повреждение поджелудочной и макрогематурию. Для обследования мочевого пузыря используют катетеризацию. В случае поражения почек применяют компьютерную томографию таза. При необходимости назначают ультразвуковое исследование, КТ с контрастом, рентген, МРТ, цистографию. В сети клиник ЦМРТ применяют следующие методы диагностики:
К какому врачу обратиться
С травмами органов брюшной полости необходимо обращаться к хирургу.
Лечение травмы брюшной полости
После физического повреждения требуется оказать первую помощь. К пораженной области прикладывают холод, пострадавшему требуется покой. Есть и пить, принимать лекарства до осмотра врачом запрещается. В случае рвоты повернуть голову больного в сторону. Курс лечения зависит от характера травмы. При тупом повреждении требуется помощь врачей. Не всегда удается вылечить заболевание лекарственными препаратами. При хирургической терапии, чтобы избавиться от боли, используют общий наркоз. В случае повреждения печеночной системы останавливают кровотечение, удаляют отмершие ткани. Травмы тонкого кишечника требуют удаления нежизнеспособных клеток. В тяжелых случаях повреждения почечной системы врачи удаляют орган. В сети клиник ЦМРТ для лечения травм брюшной полости используют:
При отсутствии своевременной помощи повышается вероятность поражения почечной системы, печени, кишечного тракта, поджелудочной железы. Тяжелые травмы характеризуются возможностью летального исхода. Прогноз зависит от своевременности оказанной помощи пострадавшему. Врачи выделяют следующие осложнения:
- разрыв мышечных тканей стенки, развитие грыжи;
- разрыв полого органа увеличивает риск прогрессирования воспалительного процесса брюшины, возрастает вероятность летального исхода.
Профилактика травмы брюшной полости
Избежать осложнений и предотвратить развитие заболевания удастся, соблюдая следующие рекомендации:
- после травм живота при наличии признаков нарушений работы внутренних органов обратиться к врачу;
- отказаться от алкоголя и курения;
- обеспечить организм достаточным количеством витаминов и минералов;
- соблюдать правила дорожного движения;
- перед тренировками проводить разминку;
- ежедневно заниматься физической культурой;
- на производстве использовать средства защиты;
- избегать физических повреждений.
Отзывы пациентов
Точность диагностики и качественное обслуживание — главные приоритеты нашей работы. Мы ценим каждый отзыв, который оставляют нам наши пациенты.
Источник
Повреждения живота. Забрюшинная гематома.Закрытые повреждения живота делят на повреждения (ушибы) брюшной стенки, повреждения внутренних органов брюшной полости и забрюшинного пространства. Естественно, что повреждения внутренних органов являются наиболее тяжелыми и опасными. При этом различают повреждения паренхиматозных, полых органов и крупных кровеносных сосудов. Особо выделяют забрюшинную гематому Забрюшинная гематома (правильнее — забрюшинное кровоизлияние) возникает при переломах костей таза, позвоночника, при разрыве забрюшинно расположенных органов и сосудов. Наблюдается чаще всего при падении с высоты и при автотравме. Различают односторонние и двусторонние гематомы. Забрюшинные гематомы в зависимости от их распространенности могут вмещать от 500 до 3000 мл крови. Если гематома ограничена полостью малого таза, ее предположительный объем составляет 500 мл; если гематома достигает с обеих сторон нижних полюсов почек, то ее объем не менее 1,5 л, при достижении верхних полюсов — 2 л, при распространении на диафрагму — 3 л. При кровоизлиянии более 2 л гематома paспространяется на предпузырное пространство и предбрюшинную клетчатку. В таких случаях нередко часть крови (200—300 мл) пропотевает через листок брюшины в свободну брюшную полость, что сопровождается соответствующей клинической картиной и может явиться причиной необоснованной лапаротомии. В то же время следует помнить, что возможен прорыв напряженной забрюшинной гематомы в брюшную полость с продолжающимся кровотечением, что требует немедленной лапаротомии. Кроме того, при массивном кровоизлиянии кровь может распространяться по межмышечным промежуткам и клетчаточным пространствам на поясничную область, ягодицы, промежность и внутреннюю поверхность бедер. Столь большой объем кровопотери сам по себе может явиться причиной смерти.
Кровь, излившаяся в забрюшинное пространство, пропитывает клетчатку, раздражает большое количество нервных рецепторов чревного и пояснично-крестцового сплетений, что обусловливает длительное течение травматического шока и стойкий парез желудочно-кишечного тракта Через 5—6 дней парез желудочно-кишечного тракта начинает разрешаться, но одновременно нарастает эндотоксикоз, обусловленный всасыванием продуктов распада излившейся крови. Клинически это выражается в длительной желтухе, которая может привести к печеночно-почечной недостаточности. Разделение повреждений в зависимости от того, какие органы пострадали — паренхиматозные или полые, имеет принципиальное значение не столько из-за морфологии повреждений, сколько из-за различий в симптоматике, способах хирургического лечения, возникновении и течении осложнений. Если при повреждениях паренхиматозных органов ведущей патологией является массивная кроволотеря, то при травме полых органов — фактор массивного инфицирования: например, средостение и плевральная полость инфицируются при разрыве пищевода, брюшная полость и забрюшинное пространство — при разрывах органов желудочно-кишечного тракта и мочевого пузыря. Среди закрытых повреждений паренхиматозных органов следует различать: Среди повреждений полых органов различают — Также рекомендуем «Повреждения груди. Разрыв диафрагмы.» Оглавление темы «Сочетанная травма.»: |
Источник

Брюшная полость является местом размещения многих жизненно важных органов, травматизм которых наносит, порой, непоправимый урон, напоминающий о себе всю последующую жизнь. В отличие от анатомического строения грудной клетки, абдоминальные органы очень слабо защищены от воздействия внешней среды, особенно — компрессионного характера.
Кишечник, печень, селезенка и другие стратегические органы отделяет брюшная стенка, состоящая из кожного покрова, подкожной жировой клетчатки и группы брюшных мышц — эластичная структура, которая абсолютно неустойчива к продавливанию. Кроме того, практически все внутренние органы находятся в подвешенном состоянии, а многие соприкасаются друг с другом, что создает неблагоприятные условия смещения, а в некоторых случаях — и полного срыва органа с места физиологического расположения.
Повреждения брюшной стенки
Закрытые повреждения брюшной стенки встречаются в четверти от всех случаев повреждения абдоминальной области. Причинами такого состояния могут стать прямые удары, падения на выступающие предметы с небольшой высоты, резкое сокращение брюшных мышц в результате подъема тяжестей. В результате разрыва кровеносных сосудов брюшной стенки обнаруживают гематомы различной локализации в пределах ее слоев — подкожные, межмышечные, предбрюшинные.
При разрывах волоконной структуры прямой мышцы живота в верхней и средней ее трети отмечают локализованную гематому. Если повреждение приходится на нижнюю треть — гематома занимает практически всю нижнюю половину брюшной полости, что проявляется в виде обширного инфильтрата мышцы и подкожной клетчатки, а также — отечностью ниже поперечной пупочной линии.
Симптомами нарушения анатомической структуры брюшной стенки станут достаточно сильные болевые отношения в соответствующей области, напряжение мышц живота. Боли характеризуются перемежающейся интенсивностью — через несколько часов стихают практически полностью, но при малейшем движении возобновляются с новой силой.
- Пациент стремится занять лежачее на боку положение с подтянутыми к подбородку согнутыми коленями — поза «эмбриона», что несколько облегчает болевые ощущения в счет снижения тонуса брюшной мускулатуры.
- Дыхание — грудное, в редких случаях, при незначительных повреждениях отмечают грудо-брюшной тип.
При полном разрыве мышечной стенки могут наблюдаться травматические грыжи — пальпация, а, порой, и осмотр, обнаруживают наличие кишечных петель или забрюшинного жира в грыжевых подкожных выпячиваниях. Нередки случаи ущемления петель кишечника, что значительно ухудшает прогноз. Кроме того, наличие травматических грыж — прямое свидетельство повреждений внутренних органов.
- Лечение незначительных по объему гематом брюшной стенки — консервативное.
- Обширные гематомы могут быть вскрыты и дренированы.
- При наличии постравматических грыж — их лечение проводят в плановом порядке после снижения остроты основной симптоматики.
Повреждение печени
Нередко, в 20-25% от всех случаев закрытого абдоминального травматизма, страдает печень в силу своих больших размеров относительно брюшной полости, анатомического расположения и структурной сложности паренхимы. Закрытый травматизм печени может быть результатом прямого ударного воздействия, противоудара о ребра или позвоночник, а также — сдавливания.
Закрытые повреждения печени разделяют по:
- Виду — подкапсулярные гематомы, гематомы в паренхиматозной структуре органа, повреждения капсулы, а также повреждения внешних желчных путей и кровеносных сосудов, питающих печень и ее обеспечивающих ее взаимодействие с остальными системами организма.
- Времени травматического воздействия — одно- и двухмоментые. Последние происходят позже, в результате компрессионного воздействия накапливающейся в полости гематомы массы крови.
- Локализации повреждения. Различают повреждения доли или сегмента органа.
- Характеру травматизма кровеносных сосудов и желчных протоков внутри печени.
Стоит отметить, что любое травматическое воздействие на печень, характеризуется рядом показателей из каждого раздела указанной классификации.
Хирургическое лечение печени представляет собой особую сложность, что требует особых навыков хирурга. Такая ситуация связана со специфическими анатомическими особенностями органа — он всегда наполнен кровью, его паренхима испещрена плотными сетями кровеносных сосудов и желчных протоков, общая структура не прочна.
Кроме того, на фоне физиологической дренажной роли печени в организме, некроз отдельных гепатоцитов прогрессирует довольно быстро. Считается, что гибель гепатоцитов, составляющая более 14% от общей массы органа, приводит к неминуемому летальному исходу пациента.
Кровотечения в печени устраняют пережатием и ушиванием отдельных ветвей кровеносных сосудов, тампонированием собственным сальником пациента и прижиганием. Обширные повреждения печени могут привести с частичной резекции участка органа. Летальность при закрытых травмах печени составляет около 45%.
Повреждения селезенки
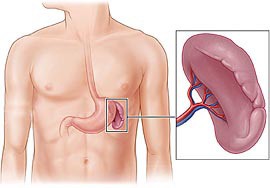
Частота вовлечения селезенки в постравматический процесс, также велика — около 25%. Наибольшая опасность вследствие повреждения этого органа связана с высоким риском молниеносной кровопотери — селезенка является одним из основных органов депонирования крови.
Повреждения органа возникают по причине прямого удара, сдавливания, смещения. Различают:
- Одномоментные и двухмоментные повреждения;
- Одиночные, множественные, поверхностные, глубокие разрывы;
- Разрывы с вовлечением капсулы и без;
- Размозжение органа;
- Отрывы части или органа в целом.
Как уже отмечалось, повреждения селезенки могут быть чреваты значительными объемами кровопотерь. В зависимости от количества крови, теряемой за условный момент времени, различают медленные, быстрые и молниеносные кровотечения.
Кровоостанавливающие действия хирурга ограничены лишь тампонированием и другими локальными методами коагуляции на поверхности органа. Использование швов вызывает дополнительные кровотечения, поэтому практически не применяются, чаще всего селезенка полностью удаляется. Летальность, при травматизме селезенки, достигает 25%.
Повреждения поджелудочной железы
Поджелудочная железа, в силу своего анатомического расположения, подвергается травмирующему воздействию достаточно редко — около 4% случаев из общего числа закрытых абдоминальных травм. Кроме того, единичное травмирование этого органа практически не встречается.
Различают:
- Ушибы — образуется подкапсульная гематома без повреждения последней.
- Надрывы, частичные разрывы капсулы органа.
- Разрыв органа с повреждениями протока либо полный отрыв части органа.
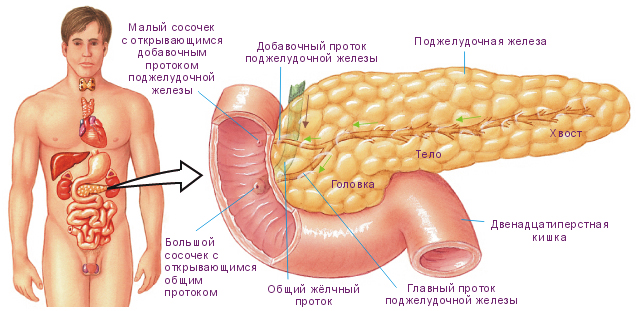
Хирургическое лечение проводится способом ушивания краев поврежденного участка капсулы. При полных разрывах или размозжениях — отделяют часть органа, особенно это часто применяется при повреждениях тела и хвоста. Наиболее тяжелый случай обусловлен повреждением головки органа, в этом случае показана резекция большей части железы, что создает вынужденные условия пожизненного приема пациентом препаратов панкреатического ряда.
Летальность, при повреждениях поджелудочной железы довольно высока — около 25%. Данные показатель возрастает в 2,5-3 раза, если обнаруживают сочетанное повреждение органа с двенадцатиперстной кишкой.
Повреждения желудка
Травматизм желудка чаще всего возникает при прямых ударах в область эпигастрия или падении с высоты не менее двух метров, плашмя на брюшную полость. Часто повреждение стенок желудка наблюдается у любителей ныряния с высоты, когда человек плюхается на поверхность воды областью живота. Кроме того, возможны, так называемые, гидродинамические удары, когда разрыв стенки желудка возникает по причине его значительного переполнения.
Виды повреждений желудка:
- Внутристеночные гематомы.
- Надрывы или полные прободные разрывы стенки. Часто наблюдается в передней части органа.
- Размозжение стенки, чаще всего — задней.
- Тотальный отрыв желудка от пищевода и двенадцатиперстной кишки. Наблюдается достаточно редко при падениях со значительной высоты, при условии наполнения органа.
Летальность без повреждений стенки составляет не более 3% — достаточно низкий показатель. Данный показатель возрастает до 40% при условии прободения, что обеспечивается воспалительными процессами в брюшной полости. При полном отрыве желудка смертность около 85%.
Желудочные стенки обладают достаточной крепостью и прочностью, поэтому основным методом хирургического лечения станет классическое зашивание. При наличии размозженных участков с тенденцией на некроз — их подвергают резекции.
Повреждения двенадцатиперстной кишки
В связи с анатомическим расположением — орган располагается в глубине брюшной полости, что обеспечивает некоторое удаление от брюшной стенки, двенадцатиперстная кишка поражается в редкие 4-5% от всех случаев тупых абдоминальных травм и часто сочетается с повреждениями головки поджелудочной железы, верхней брыжеечной артерии, нижней полой вены и правой почки.
По локализации повреждений двенадцатиперстной кишки различают травмы внутрибрюшиные — верхняя часть органа и забрюшинные — нисходящая и задняя части. Чаше всего травматизму подвержена забрюшинная часть органа в силу своей малой подвижности. Кроме того, повреждения в этой части органа немедленно приводят к образованию флегмоны, а через 6-8 часов после несчастного случая — к устойчивому перитониту.
В зависимости от характера повреждений различают травмы:
- Образование гематом под серозной оболочкой, внутри стенки и на слизистом слое органа.
- Надрывы стенки.
- Прободение стенки.
- Тотальный разрыв кишки.
- Отрыв от желудка.
Надрывы и прободения стенки органа легко поддаются сшиванию. В особо тяжелых случаях, возможна частичная или полная резекция органа. В последнем случае к желудку подшивается тощая кишка. На время лечения часто устанавливают гастростому на короткой петле тонкой кишки. Летальность составляет 50-80%.
Повреждения тонкой кишки
Травматизм тонкой кишки — одна из самых часто встречающихся патологий при тупой травме живота — составляет около 40% от всех случаев, причем сильнее всего травмируется подвздошная кишка в силу частого образования спаек и анатомического расположения.
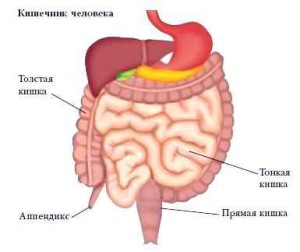
Различают следующие виды повреждений тонкой кишки:
- Внутристеночные гематомы, как результат ушиба. Чаще всего локализуются в подслизистом слое стенки органа.
- Срыв отрезка кишки с брыжейки. Зачастую такое явление сочетается с некрозом оставшейся при кишке брыжеечной части.
- Прободение стенки кишки в результате надрыва стенки.
- Неполный надрыв стенки — трещина серозного слоя.
- Полные разрыв тонкой кишки.
- Раздавливание или размозжение.
Трещины и надрывы тонкой кишки сшивают в поперечном направлении. Сорвавшийся с брыжейки участок, а также отрезок, подвергшийся размозжению, подвергают резекции с последующим подтягиванием концов кишки и их сшиванием. Частым осложнением после таких манипуляций является активное прогрессирование спаек, для удаления которых также требуется оперативное вмешательство. Если наблюдается обширный некроз участка кишки с прогнозируемым переходом к перитониту — показана установка временной энтеростомы на отрезке некроза.
Повреждения толстой кишки
Встречаются реже, относительно тонкого отдела кишечника — около 13%. Для органа характерны такие же повреждения, как и в области тонкого отдела кишечника.
Ушивание стенок ободочной кишки целесообразно только в области ее восходящего отдела, поперечный отдел и нисходящий требуется двукратного ушивание по причине несостоятельности стенок. При полных разрывах кишки возможно временное наложение колостомы.
При повреждениях прямой кишки, как правило, ее полностью зашивают, выводя под колостому конец сигмовидного отдела ободочной кишки.
Летальность при повреждениях толстого отдела кишечника зависит от его отрезка — при повреждениях ободочной кишки, данный показатель составляет около 40%, прямой — 70%.
Повреждения кровеносных сосудов брюшной полости и забрюшинного пространства
Источником внутренних кровотечений в пространство брюшной полости редко являются сосуды поврежденных органов, за исключением печени и селезенки. В основе кровопотерь зачастую лежать повреждения крупных кровеносных сосудов брюшной полости или брюшной стенки — сосуды большого сальника. В этом случае не отмечают высокой летальности.
Кровеносные сосуды брыжейки представляют большую опасность, кроме того, сочетающиеся разрывы брыжейки в преобладающем количество случаев заканчиваются некрозом в этой области и участием стенки кишечника, который был закреплен на этом участке.
Брыжейка кишечника может быть подвергнута ушибу, частичному и полному разрыву. В последнем случае, участок кишки, чаще всего, подвергают резекции.
При наличии брыжеечных гематом, их вскрывают, кровеносные сосуды лигируют, поврежденные участки брыжейки ушивают.
Перелом костей таза и позвоночного столба в этой области часто приводят к образованию забрюшинных гематом, характеризующихся своей обширностью. Данное явление сопровождается симптоматикой кровопотери и полной остановкой кишечной перистальтики. Летальность, в этом случае, довольно высока, особенно, если стенка гематомы пошла на прорыв.
Забрюшинные гематомы могут вмещать в себя до 3 л крови, что представляет серьезную угрозу жизни пациента. В этом случае показана скорейшее хирургическое вскрытие гематомы на фоне постоянной инфузии и переливания крови.
Крупные магистральные сосуды повреждаются крайне редко, однако при их наличии, летальный исход наступает скоропостижно, задолго до оказания первой помощи.
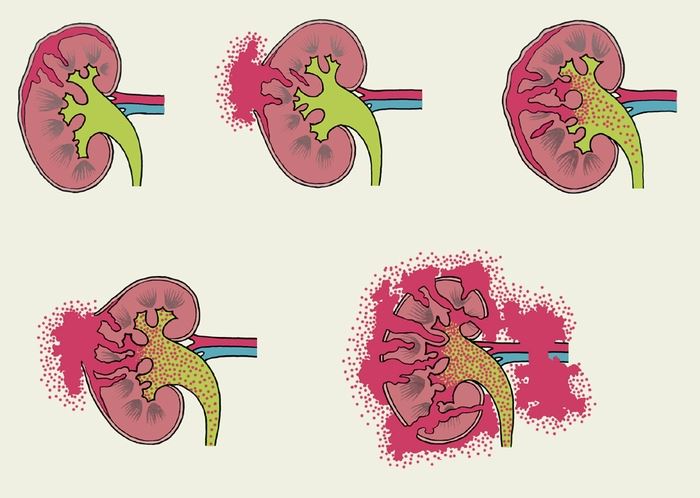
Повреждения почек
Повреждения почек встречаются нечасто при абдоминальных травмах с частотой около 10% от общего числа случаев. Различают:
- Ушибы органа, что происходит, как правило, без повреждения капсулы.
- Гематомы внутренней структуры почек без проникновения крови в чашечно-лоханочную систему.
- Урогематомы — кровь скапливается в чашечно-лоханочной системе.
- Травматизм кровеносных сосудов одной или обеих почек.
- Раздавливание почки.
- Срыв органа с ножки.

Лечение органа, как правило, либо консервативное, если обнаружены незначительные ушибы, либо — полное удаление пострадавшего органа, что показано при раздавливании или срыве с ножки. Перед нефроэктомией обязательно нужно убедиться, что вторая почка существует и функционал ее не нарушен. Для этого внутривенно вводят индигокармин, через некоторое время моча должна принять окрашенный цвет. Получение мочи осуществляют, как правило, через катетер.
Летальность почечного травматизма составляет около 40%.
Повреждения мочевого пузыря
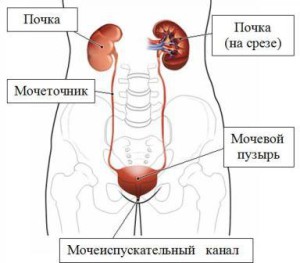
Разрывы стенки мочевого пузыря в результате компрессионного воздействия встречаются редко, по причине анатомической прочности и эластичности стенок органа. Чаще внебрюшинный разрыв случается под воздействием острых концов сломанных костей таза. Кроме того, нередки проникновения острых обломков костей в полость мочевого пузыря. Отрыв шейки органа возможен вследствие перелом лобковой кости.
Проникновение мочи после прободения стенки мочевого пузыря в брюшную полость приводит к перитониту, а в тазовую клетчатку — к урофлегмоне. Также, осложнением может стать затекание мочи в бедра, ягодичные области или промежность.
Ушивание стенок мочевого пузыря проводят послойно, если это возможно. Часто требуется установка катетера или уростомы на время заживления хирургических ран. Летальность при травматизме мочевого пузыря составляет не более 5%.
Источник