Гематома на снимке мрт
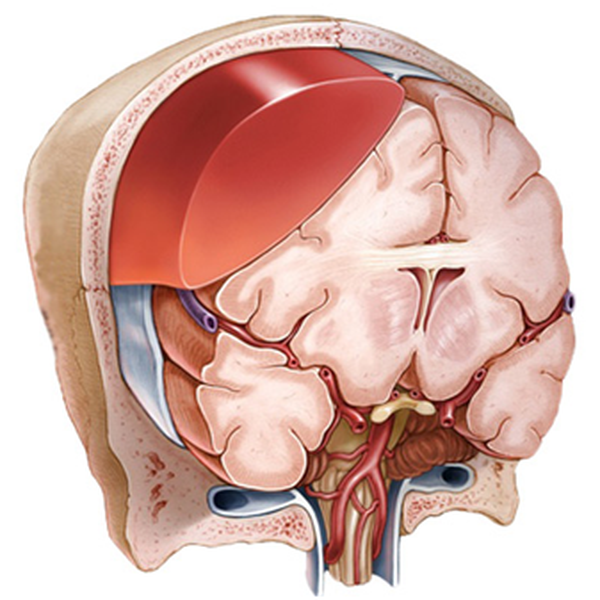 Схематическое изображение гематомы головного мозга, расположенной над твердой оболочкой последнего (эпидуральной)
Схематическое изображение гематомы головного мозга, расположенной над твердой оболочкой последнего (эпидуральной)Внутричерепное кровоизлияние – серьезная патология, требующая скорейшей помощи профильных специалистов. Опасность гематомы состоит в том, что она нарушает кровоснабжение головного мозга и повреждает нервную ткань из-за локального давления. Патология в случаях позднего обращения за медицинской помощью или неадекватного лечения приводит к смещению структур органа вследствие повышения внутричерепного давления, что является серьезной угрозой жизни человека. Коварность недуга в том, что иногда симптомы могут проявиться не сразу, а драгоценное время будет упущено. При отрицательной динамике развития кровоизлияния пациент имеет большие шансы умереть, несмотря на грамотное лечение, проведенное в полном объеме. Гематома головного мозга вызывает сильную боль. По мере нарастания внутричерепного давления присоединяются тошнота, рвота, нарушение сознания, судороги, появляются очаговые неврологические симптомы (изменяется размер зрачков, развиваются парезы, нарушения чувствительности, повышаются рефлексы, манифестируют патологические знаки и др.). Отрицательная динамика течения внутричерепных гематом характеризуется коматозным состоянием, нарушениями работы сердечно-сосудистой системы и остановкой дыхания. Часто точная диагностика локализации патологического процесса бывает затруднена из-за быстрого изменения объема крови в очаге повреждения после травмы головы. Основной метод, используемый врачами для быстрой и информативной оценки сосотяния головного мозга – компьютерная томография. Существует несколько классификаций кровоизлияний в зависимости от локализации, источника и сроков процесса. Благодаря КТ удается определить характер гематомы головного мозга, степень давности патологии и вовлеченность окружающих тканей. МРТ позволяет увидеть очень тяжелые повреждения аксонов нервных клеток или оценить процессы восстановления в отдаленном периоде травматической болезни. Использование МРТ дает возможность дифференцировать ишемический и геморрагический инсульты, когда не до конца ясно — есть ли гематома в полости черепа.
Покажет ли МРТ головного мозга гематому?
Визуализация патологического процесса в мозге зависит от сроков после травм головы. При проведении МРТ в период от 24 до 72 часов с момента разрыва сосуда гематома не видна (ложно отрицательный результат). В первые сутки образования кровоизлияния для определения масштабов повреждения тканей и костных структур выполняют компьютерную томографию. Благодаря исследованию удается рассмотреть компоненты черепа, ушибы мозга (контузионно-геморрагические очаги) любой локализации. На основе результатов КТ-диагностики нейрохирурги отслеживают состояние церебральных структур, выносят решение о необходимости оперативного вмешательства. Важное значение имеет диагностика с помощью рентгеновских лучей кровоизлияний, от момента возникновения которых прошло 12-72 часа. На снимках КТ хорошо будут видны: направление смещения костных отломков, глубина их вдавления в мозговое вещество, разрывы сосудов с формированием гематом, масштаб вовлечения церебральных структур и пр. Магнитно-резонансную томографию пациентам могут делать в ургентном порядке при госпитализации (например, при геморрагическом инсульте), когда не прошло еще 24-часового промежутка после происшествия. Визуализировать кровь на МРТ в иных случаях удается только по истечению трехдневного срока. Выявление причин образования гематом, постановка диагноза и неотложное лечение происходят в стационаре. В частных медицинских центрах выполняют МРТ-исследование по назначению лечащего врача, которое показывает особенности гематомы (когда процесс приобрел хронический характер), последствия повреждений коры, экстрапирамидных и стволовых структур, осложнения в виде гигромы, рубцово-атрофических изменений и пр. Начиная с 7 суток от момента разрыва сосуда (в позднем подостром периоде) кровь на МР-томографии визуализируется лучше, имеет гиперинтенсивный (усиленный) сигнал при Т1 и Т2 взвешенных изображениях (на снимках выглядит более светлыми участками). Переходя в хронический характер, кровоизлияние обретает гипоинтенсивный (ослабленный) отклик (отображается темными областями)
Кровь на МРТ, как выглядит?
В медицинской практике встречаются следующие виды внутричерепных кровоизлияний:
- интрапаренхиматозная гематома – причиной формирования является разрыв сосудов из-за геморрагического инсульта (чаще всего вследствие повышенного артериального давления), травматического разрушения артерии, воспалительной деструкции сосудистой стенки и т.п. На снимках локально кровоизлияние расположено среди белого вещества мозга, без связи с повреждением костных структур черепа, даже если патология возникла после удара головы;
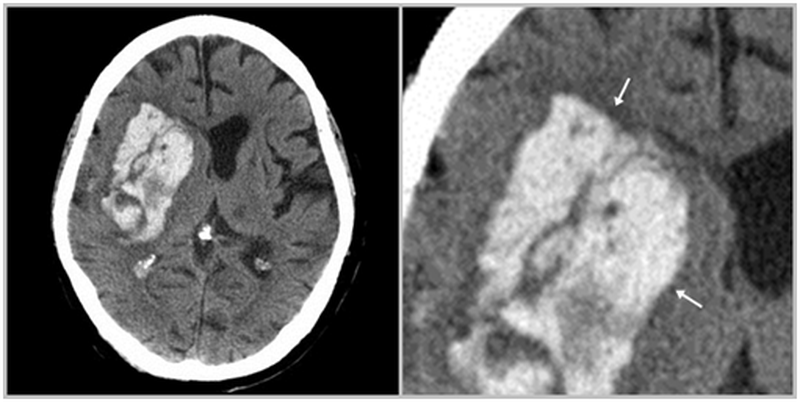 Внутримозговая гематома вследствие геморрагического инсульта (указана стрелками)
Внутримозговая гематома вследствие геморрагического инсульта (указана стрелками)
- субарахноидальное кровоизлияние (САК) – возникает вследствие нарушения целостности сосуда, расположенного на поверхности мозга, в подпаутинном пространстве (например, при разрыве мешотчатой аневризмы). Основными патологическими симптомами считают внезапную сильную головную боль, тошноту вместе с рвотой и светобоязнь, угнетение сознания вплоть до комы. Данный вид кровоизлияний провоцирует вазоспазм. На снимках САК расположен на поверхности мозга;
- субдуральная гематома локализована под твердой мозговой оболочкой. Отличается формой серпа при визуализации на магнитно-резонансной или компьютерной томографии. Возникает вследствие разрыва вен после травм, приема антикоагулянтов, шунтирования желудочков, характеризуется высоким процентом летальных исходов. Вызывает выраженное смещение мозга из-за внутричерепного давления;
- эпидуральная гематома – обычно определяется после травматических повреждений. Локализуется под областью перелома, между костями черепа и твердой оболочкой мозга. Визуально выглядит как двояковыпуклая линза;
- внутрижелудочковое кровоизлияние – первичное (образуется при опухоли, аневризме, ангиоме и пр.) и вторичное (как следствие прорыва крови из зоны формирования гематомы в полость желудочков при большом объеме первой);
Отличает ли МРТ старую гематому от новой?
Визуализация кровоизлияния в головном мозге при магнитно-резонансном исследовании зависит от давности патологического процесса. С помощью специальных режимов МРТ – Т1, Т2 ВИ (взвешенное изображение) и FLAIR (Fluid Attenuated Inversion Recovery — функция с подавлением сигнала свободной воды) – удается рассмотреть разные виды гематом. Последние дифференцируют по срокам геморрагии, так как в структуре крови происходят изменения спустя время, имеющие следующую динамику:
- сверхострая стадия (до 24 часов) – характеризуется высоким уровнем оксигемоглобина и неразрушенными эритроцитами, диамагнетизмом двухвалентного железа. МР-сигнал изоинтенсивный на Т1 ВИ и слабо гиперинтенсивный на Т2 ВИ. В этом периоде с помощью МРТ можно дифференцировать очаг патологии, но более информативна будет компьютерная томография (КТ);
- острое кровоизлияние (1-3 дня) – превращение оксигемоглобина в дезоксигемоглобин внутри красных кровяных телец. Наблюдается гипо(изо)интенсивный МР-сигнал с определением выраженного отека мозга. На этой стадии не удается рассмотреть зону гематомы на магнитно-резонансном аппарате;
- ранний подострый период (от 3 до 7 дней) – характеризуется уменьшением плотности гематомы и ее неоднородностью, проявляющимися гиперинтенсивным сигналом метгемоглобина на Т1 ВИ и гипоинтенсивным на Т2 взвешенном изображении. В этот момент гематома становится видна на МРТ;
- поздняя подострая стадия (от 7 до 14 дней) – связана с разрушением эритроцитов и выходом метгемоглобина в межклеточное пространство. Наблюдается гиперинтенсивный МР-сигнал в обеих стандартных последовательностях по всему объему кровоизлияния;
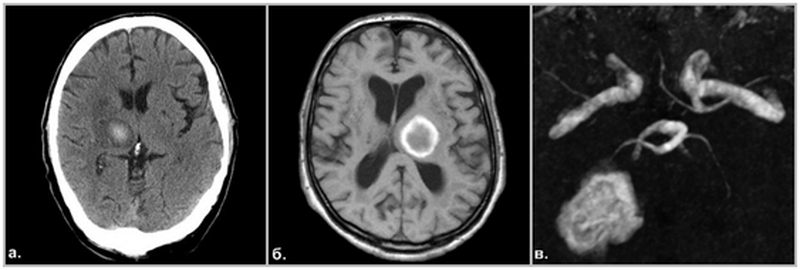 Развитие гематомы на МРТ головного мозга в подострой стадии
Развитие гематомы на МРТ головного мозга в подострой стадии
- хронический процесс (от 2 недель) – благодаря поглощению макрофагами метгемоглобина появляется гемосидерин, который выглядит на МРТ по периферии очага темным за счет парамагнитного эффекта железа. Плотность гематомы снижается, становится подобна мозговому веществу на снимках. К концу 30 дней кровоизлияние полностью состоит из гемосидерина. На данной стадии гематома отражается ярким светлым оттенком на Т2 ВИ (за счет внеклеточного метгемоглобина). Даже спустя года на исследовании обнаруживается очаг кровоизлияния из-за скопления молекул оксида железа.
Интенсивность МР-сигнала от гематомы в режиме FLAIR имеет несколько иной характер: от гиперинтенсивного в первые сутки кровоизлияния до гипоинтенсивного при хроническом процессе. Исходя из отклика от очага повреждения головного мозга на магнитные волны и получаемого изображения, можно сделать вывод о «возрасте» патологии.
Источник
Мозговые гематомы — места патологического скопления крови, излившиеся в ткани или оболочки головного мозга. Коварство этих состояний в том, что ни рентгенография, ни компьютерная томография не имеют возможности их определения. Только выполнение МРТ головного мозга позволяет врачам выявлять локализацию кровоизлияния, его точные размеры, степень распространения.
Виды гематом мозга
Кровоизлияния в мозг принято делить на следующие типы:
- интрапаранхимальные;
- субарахноидальные;
- субдуральные;
- эпидуральные;
- внутрижелудочковые;
- внутриопухолевые.
Интрапаренхимальные гематомы. Развиваются на фоне геморрагического инсульта, синдрома повышенного артериального давления. Геморрагическое кровоизлияние обусловлено разрывом видоизмененных сосудов во время критического повышения артериального давления. Инсульты геморрагической природы являются причиной 10-18% от всех смертей. Интрапаренхимальные кровоизлияния могут поразить любой участок мозга, но чаще всего — базальные ядра, таламус, мозжечок.
Субарахноидальные кровоизлияния. Образуются между арахноидальной и мягкой мозговыми оболочками. Чаще всего гематома возникает после травмы с последующим разрывом мешотчатой аневризмы. У больного внезапно начинает сильно болеть голова, развивается фотофобия, тошнота, рвота. Диагностика гематомы на МРТ показывает сгустки крови, вазоспазм, объем излитой крови, ранние явления ишемического кровоизлияния.

Субдуральные гематомы. Становятся результатом разрыва вен, развившегося после травмы, лечения антикоагулянтами, декомпрессии после шунтирования желудочков мозга. На МРТ субдуральная гематома имеет серповидную форму.
Эпидуральные кровоизлияния. Чаще всего, происходят вследствие травмы. Гематома образуется между внутренней костной пластинкой и твердой оболочкой мозга, как правило, над зоной перелома костей черепа. На МРТ кровоизлияние имеет двояковыпуклую форму.
Внутрижелудочковые гематомы. Разделяются на первичные и вторичные. Первичные возникают при опухолях внутрижелудочковой локализации, аневризмах и субэпендимальных кавернозных ангиомах. Вторичные — после прорыва крови в полость желудочков, при интрапанерхимальных кровоизлияниях.
Внутриопухолевые гематомы. Фиксируются редко, чаще всего при апоплексии гипофиза. Больной жалуется на головные боли, рвоту, расстройство зрения. На снимках могут визуализироваться кровоизлияния во вторичных метастазах в головном мозге.
Причины внутримозговой гематомы
Факторы возникновения гематом головного мозга делятся на посттравматические и нетравматические. Можно выделить следующие причины:
- Черепно-мозговые травмы. В ходе травмы происходит разрыв кровеносного сосуда, развивается диапедезное кровотечение в очаге контузии.
- Аномалии развития церебральных сосудов. Происходит вследствие разрыва аневризмы сосуда головного мозга или артериовенозной мальформации (АВМ).
- Аррозивное кровотечение. Разрушение структуры сосудистой стенки происходит при внутримозговых новообразованиях, при резких скачках или повышении внутрисосудистого давления, артериальной гипертензии, при нарушении упругости сосудистой стенки, вследствие атеросклероза, системных воспалительных заболеваниях, диабетической макроангиопатии.
- Изменение свойств, состава крови. Внутримозговые кровоизлияния связаны с трансформацией реологического состава крови при лейкозах, гемофилии, хроническом гепатите, циррозе, антикоагулянтной терапии.
Симптомы гематомы головного мозга
Эпидуральное кровоизлияние имеет светлый период, во время которого возможна потеря сознания на короткое время. У пациента отмечается сильнейшая головная боль, головокружение, общая слабость. Возможна амнезия, анизорефлексия.
При осмотре определяются невыраженные менингеальные признаки. В дальнейшем клиническая картина обостряется, симптомы нарастают. Головная боль усиливается, сопровождается сильной рвотой. Сознание нарушается вплоть до сопора и комы. Сердечные сокращения замедляются, артериальное давление растет, на стороне кровоизлияния наблюдается мидриаз. Возможно развитие очаговых мозговых симптомов, которые говорят о компрессии головного мозга.
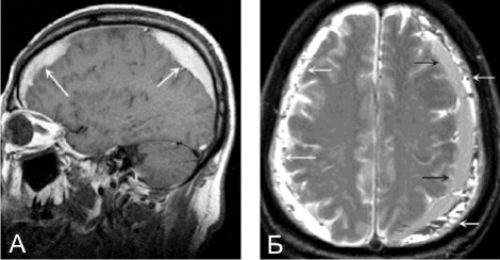
Субдуральная гематома формируется в 40% внутричерепных кровоизлияний. У больного отмечается нарушение сознания, расстройство психики, головная боль, рвота. Пациент в начале теряет сознание, потом наступает светлый период, а затем — повторная потеря сознания, вплоть до комы. Отмечается амнезия, синдром делирия, эйфорическое состояние, возбуждение, сильная головная боль, повышенная световосприимчивость. Со стороны поражения зрачок расширен.
Внутримозговое кровотечение сдавливает окружающие мозговые ткани, что является причиной некроза нейронов. Внутри черепной коробки повышается давление, развивается отек. Кровоизлияние большого объема вызывает смещение срединных областей головного мозга. Участок некроза увеличивается вследствие обширного спазмирования сосудов, окружающих гематому. Кровоизлияние в полость желудочков происходит в 15% случаев.
Среди клинических симптомов выделяется трехфазность с наличием или отсутствием светлого периода. Сознание больного нарушено, отмечается психомоторное возбуждение. Симптомы клинической картины зависят от локализации кровоизлияния. Фиксируется односторонний мышечный парез, афазия, патология симметричности сухожильных реакций, разные реакции зрачков, эпилептические приступы.
Диагностика гематомы на МРТ
 При субдуральных гематомах на снимках МРТ в острейшей стадии (до 12 часов) сигнал Т1-ВИ может варьировать от изо- до гиперинтенсивного, при острой (от 12 часов до 2-х дней) — гипоинтенсивный импульс. Сигнал Т2-ВИ в острейшем периоде умеренный гиперинтенсивный, в острой стадии — гипоинтенсивный. Сигнал FLAIR выражается в гиперинтенсивности сигнала к ликвору. Сила сигнала может варьироваться относительно эффектов на время Т1 и Т2. Укорочение времени Т2 вызывается внутриклеточным метгемоглобином. Острые гематомы изоинтенсивны ликвору.
При субдуральных гематомах на снимках МРТ в острейшей стадии (до 12 часов) сигнал Т1-ВИ может варьировать от изо- до гиперинтенсивного, при острой (от 12 часов до 2-х дней) — гипоинтенсивный импульс. Сигнал Т2-ВИ в острейшем периоде умеренный гиперинтенсивный, в острой стадии — гипоинтенсивный. Сигнал FLAIR выражается в гиперинтенсивности сигнала к ликвору. Сила сигнала может варьироваться относительно эффектов на время Т1 и Т2. Укорочение времени Т2 вызывается внутриклеточным метгемоглобином. Острые гематомы изоинтенсивны ликвору.
Импульс Т2 GRE после острейшего периода имеет гипоинтенсивное выражение. ДВИ имеет неспецифический гетерогенный отклик. Показатели ДВИ исключают внемозговую эмпиему, дифференцируют кровоизлияния, имея заметный гиперинтенсивный центральный сигнал. При использовании контрастного вещества определяется постконтрастный сигнал Т1-ВИ. Происходит определение контрастированных смещенных вен коры.
МРТ дает изменчивый импульс СДГ. Могут развиваться повторные кровоизлияния. На снимках выявляются элементы острого или хронического кровоизлияния. СДГ может быть сигналом повторного кровоизлияния. Проницание СМЖ в СДГ может быть следствием разрыва мембран, выполненных мягкой и паутинной оболочками. Происходит трансформация интенсивности сигнала из-за разбавления крови спинномозговой жидкостью.
Диагностика гематомы на МРТ: где сделать?
Решение о проведении МРТ принимает врач на основании данных анамнеза, предшествующих травм, информации о наличии первичного заболевания. Самостоятельный поиск подходящего диагностического заведения может стать очень непростой задачей в условиях большого города. Диагностика гематомы на МРТ в Санкт-Петербурге осуществляется более чем в 100 медицинских учреждениях. Цена процедуры зависит от множества внутриклинических факторов:
- сложность проведения;
- использование контрастного вещества;
- типа томографа;
- загруженности врача-рентгенолога;
- рейтинга клиники.
Специально для пациентов, которым необходимо проведение МРТ создан сайт mrt-v-spb. Целью создания страницы является помощь больному, его родным в поиске наиболее удобного места осуществления диагностических мероприятий.
Все данные представленные на сайте, консультационная информация предоставляются бесплатно. С помощью системы фильтров вы можете выбрать клинику, которая в полной мере соответствует вашим требованиям:
- по режиму работы (наши партнеры работают круглосуточно, в выходные и праздничные дни);
- возможность обследования детей;
- с использованием контрастного вещества;
- по типу томографа — 3 Тесла, 1,5 Тесла;
- по цене.

На сайте представлена карта города с указанием местоположения медицинских центров и ближайших к ним станций метро. Это значительно облегчает ориентирование и планирование маршрута.
Записаться на диагностику очень легко. Достаточно позвонить по указанному номеру телефона и сообщить оператору о своем выборе и удобном для вас времени обследования. Наши специалисты оперативно ответят на все вопросы, расскажут, как подготовиться к той или иной диагностической процедуре, какое оборудование предпочтительно конкретно в вашем случае для получения качественных снимков.
Если возникла необходимость в проведении магнитно-резонансной томографии, то позвоните нам и получите гарантированную скидку до 1 000 рублей на обследование.
Автор: Лаева Алина Вадимовна
Терапевт, блоггер
Источник
- Клиникам
- Врачам
- Примеры заключений
- Полезные материалы
- Врачи
- Отзывы
- Соглашение
Под субдуральной гематомой подразумевают скопление крови между твердой и мягкой мозговыми оболочками. Такого вида гематомы возникают, как при открытой черепно-мозговой травме (ЧМТ), так и при закрытой. При закрытой ЧМТ источником могут являться вены конвекситальной поверхности мозга, венозные синусы (редко), а также артериальные сосуды коры большого мозга, что и обуславливает преимущественное расположение субдуральных гематом по конвекситальной (выпуклой) поверхности мозга. При открытой ЧМТ в образовании субдуральных гематом могут принимать участие и поврежденные артерии твердой мозговой оболочки (ТМО), и диплоические вены. Располагаются субдуральные гематомы как на стороне травмирующей силы, так и на противоположной.

Изливающаяся субдуральная кровь практически не встречает препятствия на своём пути. Поэтому она растекается по поверхностной площади полушария большого мозга, повторяя его форму. Субдуральная гематома встречается чаще других (от 0,4 до 2% среди всех случаев ЧМТ). Конвекситальные гематомы иногда покрывают оба полушария мозга, локализуясь в лобно-теменной, теменно-височной и лобно-теменно-височной областях. Содержимое острой субдуральной гематомы представлено в большей части жидкой кровью и в меньшей степени – её сгустками, реже сгустки крови п своей массе преобладают на жидкой кровью.
Субдуральная гематома протекает остро, подостро и хронически.

Клиническая симптоматика острой субдуральной гематомы:
• гомолатеральный мидриаз
• контрлатеральный гемипарез, с вовлечением в равной степени руки и ноги;
• застойные диски зрительных нервов (после 1-3 суток);
• динамика уровня сознания бывает нескольких видов: (без первичной потери сознания, отсутствие светлого промежутка, нарушение сознание может быть как по стволовому типу, так и по корковому, что проявляется:
o корсаковским синдромом;
o эпиприпадками в 10-15%;
o снижением памяти
o неврозоподобным синдромом.
Выделяют три основных варианта течения острых субдуральных гематом, которые развиваются в течение 72 часов:
1. Классический вариант с трехфазным изменением сознания (утрата сознания в время травмы, светлый промежуток, вторичная потеря сознания). Встречается нередко и является самым коварным.
2. Вариант со стертым светлым промежутком, встречается чаще, чем классический, развивается на фоне тяжелого ушиба мозга.
3. Вариант без светлого промежутков встречается чаще (чем первые два), при множественных повреждениях черепа и вещества мозга. Характеризуется наступлением комы или сопора с момента травмы до операции или летального исхода стабильны и не претерпевают динамики.
Подострая субдуральная гематома проявляется (от 3 до 21 суток от момента травмы) сильной нарастающей по своей интенсивности головной болью, заторможенностью и внезапной потерей сознания. Подострые субдуральные гематомы имеют более продолжительный светлый промежуток (от нескольких суток до 2 недель) с медленным развитием компрессионного синдрома, трактуются часто как сотрясение или ушиб головного мозга и клинически верифицируются на 4-14-е сутки после ЧМТ. Классическая трехфазность очень характерна для подострой гематомы.
Хроническая субдуральная гематома (пролонгирована более 21 суток) может возникнуть при незначительной травме, о которой больной при беседе с врачом может и не упомянуть. Чаще встречается у лиц пожилого возраста и больных алкоголизмом.
Клиническая картина сначала нечеткая, однако, постепенно появляются общемозговые, а затем и очаговые симптомы:
• головная боль;
• выраженные психические нарушения, неадекватность поведения;
• судорожные припадки;
• нарастающее угнетение сознания, вплоть до комы.
Если больной не погибает, вокруг кровяного сгустка образуется капсула, которая со временем фиброзируется и заполняется плазмой.
Лучевые методы диагностики при черепно-мозговой травме являются неотъемлемой частью клинического обследования и имеют решающее значение в определении характера повреждения и выработке дальнейшей тактики ведения пострадавшего. Широкие перспективы в развитии неотложной нейрохирургии связаны с появлением в клинической практике компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ). Эти методы исследования значительно повышают точность диагностики и позволяют не инвазивно и быстро определять состояние мозгового вещества, выявлять наличие внутричерепных гематом, оценивать состояние желудочковой системы головного мозга.
Субдуральная гематома при МРТ
Для субдуральных гематом характерна вогнутая полулунная (плащевидная) форма с неровной внутренней поверхностью, повторяющей своими очертаниями рельеф поверхности мозга в зоне кровоизлияния. Кроме этого характерны, значительная площадь кровоизлияния, острые края гематомы, тенденция к распространению излившейся крови в борозды и субарахноидальные щели, смещение больших полушарий головного мозга от внутреннего листка твердой мозговой оболочки.
Диагностика субдуральных гематом при МРТ зависит от сроков кровоизлияния и содержания дериватов гемоглобина.
В острой стадии в гематоме присутствует только оксигемоглобин, не обладающий парамагнитными свойствами, в связи с чем, гематома имеет гиперинтенсивный сигнал на Т2-ВИ и изоинтенсивный – на Т1-ВИ.
При переходе оксигемоглобина в деоксигемоглобин (1-2-е сутки) кровь на Т1 остаётся изоинтенсивной, а на Т2 гиперинтенсивный сигнал меняется на более низкий.
В подострой стадии эритроциты лизируются и деоксигемоглобин окисляется в метгемоглобин, что сопровождается повышением интенсивности МР-сигнала, особенно на Т1-ВИ.

Субдуральная гематома при КТ
На КТ острые субдуральные гематомы выглядят как образования различной равномерной гиперденсивной плотности или смешанной (гиперденсивной и изоденсивной или гиподенсивной) плотности. Сгустки крови субдуральной гематомы рыхлые и не связаны прочно с оболочками мозга.
Семиотика. Отдельно стоит рассмотреть характеристики хронической субдуральной гематомы (ХСГ). По плотности в единицах Haunsfild (HU) хронические субдуральные гематомы можно разделить на:
• гиподенсивные – со сниженной плотностью (28 и менее Ед. Н),
• изоденсивные – с плотностью равной таковой вещества мозга (29—45 Ед. Н),
• гиперденсивные – с повышенной плотностью (бо¬лее 45 Ед. Н),
• гетероденсивные – со смешанной плотностью.
Гиподенсивные ХСГ. Встречаются наиболее ча¬сто. Снижение плотности структуры гематомы колеблется от выраженной до незначительной (17—28НU), однако, при этом всегда превышает плотность ликвора. Чаще всего гиподенсивная зона гомогенна, но иногда определяются различные по интен¬сивности участки пониженной плотности. На этом фоне могут выявляться линейные зоны повышения плот¬ности за счет визулизации наружного или внутрен¬него листка капсулы гематомы, либо наличия внутренних перегородок, в случаи много¬камерной ХСГ.
При гиподенсивных ХСГ длительность анамне¬за колеблется в пределах — от 25 суток (иногда от 14 суток) до 5 лет. Феномен снижения плот¬ности содержимого ХСГ связан с деградацией фибрина в сгустках крови.
Изоденсивные ХСГ. Встречаются редко. По плот¬ности содержимое гематомы практически не от¬личается от вещества головного мозга. Вместе с тем, при КТ обычно выражены признаки объемного воздействия. У половины больных с изоденсивными ХСГ в структуре гематом содержит¬ся разжиженная кровь и ее сгустки. Длительность анамнеза составляет от 18 суток до 1 года. Феномен изоденсивности может появляться и раньше: иногда спус¬тя 10—14 суток после ЧМТ, и представляет собой различное соотношение в структуре ХСГ раз¬жиженной крови и ее дериватов.
Гиперденсивные ХСГ. Встречаются очень редко. Повышение плотности содержимого гематом значительно, либо нерезко выражено. В структуре гематомы, наряду с разжиженной кровью, содержаться ее сгустки. И чем больше в содержимом гематомы пре¬обладают её сгустков, тем выше плот¬ность гематомы. Феномен повышения плотности гематомы связан с повторными кровоизлияниями, которые могут случаться спустя любое вре¬мя после формирования ХСГ.
Гетероденсивные ХСГ. Встречаются часто. Пред¬ставлены на КТ мозаичными картинами так как в полости гематомы в различных соотношениях сочетаются зоны повышенной и пониженной плотности, реже — пониженной плотности и/или равной плотности мозговой ткани. В отдельных случаях одновременно наблюдаются все три варианта изменений плотно¬сти. Для гетероденсивных ХСГ характе¬рен феномен седиментации, связанного с разделением содержимого гематомы на низкоплотную составлющую и высокоплотную. У 2/3 больных гема¬томы содержит сгустки крови в смеси зеленова¬то-коричневой жидкости, у остальных — тем¬ную жидкую кровь и мелкие сгустки фибрина.

Осложнения (чем опасны)
Субдуральные гематомы объемом более 50 мл сопровождаются развитием выраженного отёка пораженного вещества большого полушария головного мозга и смещением срединных структур в сторону, противоположную гематоме. Вторичные патологические процессы такие как, перифоклаьный и регионарный отек, сосудистый спазм, нарушение метаболизма нейонов при субдуральной гематоме развиваются быстрее по времени и протекают очень интенсивно. Исходя из этого и дислокационные явления при субдуральной гематоме развиваются бурно, что обусловливает более высокую летальность среди больных. Появление субдуральной гематомы влечет за собой смещение головного мозга – вклинение, что вызывает защемление стволовых структур головного мозга. Все это делает прогноз не очень благоприятным, поскольку повреждается вещество мозг и кости череп.
Другие статьи из раздела «МРТ головного мозга»
Проконсультируем бесплатно в мессенджерах
Источник
