Что делать если вывих не заживает

Вывих – это патологическое состояние, при котором наблюдается смещение суставных поверхностей относительно друг друга.
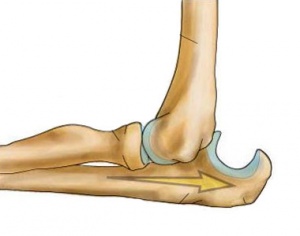
Нормальная работа сустава возможна, если суставные поверхности сочленяющихся костей конгруэнтны друг другу (то есть их формы взаимно соответствуют). При вывихе конечности костей расходятся, конгруэнтность утрачивается, и движение в суставе становится невозможным. Медики говорят, что вывих – это стойкое и полное смещение; стойкое – потому что сместившие кости сами снова не сходятся, так и остаются смещенными, а полное означает, что поверхности, которые должны соприкасаться, не соприкасаются даже частично. Обычно при вывихе происходит разрыв капсулы сустава, и одна из суставных поверхностей выходит через этот разрыв. Если произошло частичное, а не полное смещение, такое состояние называют не вывихом, а подвывихом.
Причины вывиха
Вывих может произойти в любом суставе. Типичная ситуация возникновения вывиха – травма. Так, вывих происходит, если движение в суставе оказывается чрезмерным (выходящим за пределы нормальной подвижности). Как правило, это – принудительное движение (например, в результате падения: человек падает на отведенную назад руку и получает вывих плеча). Также к вывиху может привести удар в область сустава. Вывихи, возникшие по причине травмы, называются травматическими.

Вывих может иметь и нетравматическое происхождение. В этом случае он обусловлен разрушением суставных концов костей в результате таких заболеваний, как полиомиелит, остеомиелит, артрит, артроз, туберкулёз. Подобные вывихи называются патологическими.
Выделяют также врожденные вывихи. Патология в этом случае возникает ещё на внутриутробном этапе развития плода.
Особо рассматривают так называемые привычные вывихи. Привычным вывихом называется вывих, возникающий в одном и том же суставе даже при небольшом травматическом воздействии. Это происходит по причине слабости суставного аппарата (капсулы, связок, мышц) или изменения конфигурации суставных поверхностей. В большинстве случаев привычный вывих возникает в случае, если после вправления травматического вывиха суставу была слишком рано возвращена подвижность.
Симптомы вывиха
Вывих в результате травмы обычно сопровождается характерным хлопком. В области поврежденного сустава развивается отёк, пациент может ощущать покалывание, онемение, жар (пострадавший сустав «горит»).
Основными симптомами вывиха являются:
Боль в суставе
Боль усиливается при попытке движения. Больной обнаруживает невозможность или значительную ограниченность движения в суставе.
Деформация сустава
Сустав меняет свою форму. Обычно это видно при простом визуальном осмотре.
Методы диагностики вывиха
Основной диагностической процедурой в случае вывиха является рентгенография поврежденного сустава.
Записаться на диагностику
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения вывиха
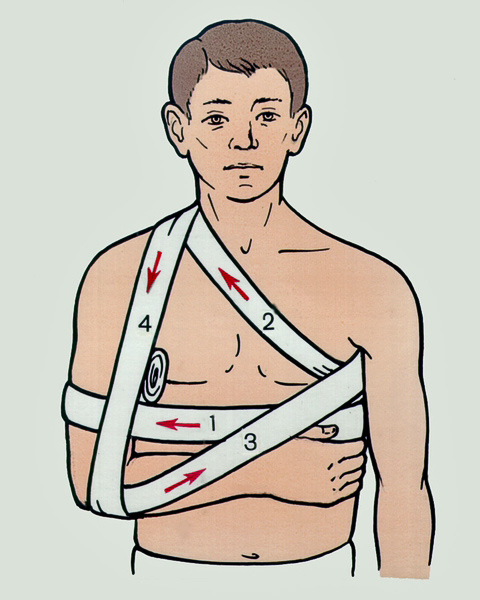
Что надо делать при вывихе
При возникновении вывиха, прежде всего, следует обеспечить иммобилизацию пострадавшего сустава (то есть обеспечить его неподвижность). Лучше всего наложить шину, но если это невозможно, иммобилизация должна быть выполнена за счет подручных средств – платка, куска ткани и т.п. Для уменьшения отёка и снятия боли рекомендуется использовать холодный компресс. Подойдет измельченный лёд из морозильника, также можно использовать бутылку с холодной водой. Можно принять обезболивающий препарат.
Вывих надо вправить, и желательно это сделать быстро. Если вывих не вправить в течение 1-2-х дней, развившаяся отёчность сильно затруднит вправление, и для лечения вывиха может потребоваться хирургическая операция (разрез тканей). Но ни в коем случае не пытайтесь вправить вывих самостоятельно! Успешные случаи подобного самолечение довольно редки, а риск причинить себе дополнительную боль и ухудшить ситуацию – значителен.
Консультация специалиста
При вывихе следует как можно скорее обратиться в травмпункт или в поликлинику к врачу-травматологу. Квалифицированную помощь врача-травматолога или хирурга можно получить в любой из поликлиник «Семейного доктора».
Записаться на прием
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Источник
Любая травма требует внимательного подхода к оказанию первой помощи и последующему периоду лечения, восстановления. Травматическое поражение опорно-двигательного аппарата человеческого тела зачастую становятся причинами ограничения подвижности в будущем. Вывих плеча опасен в первую очередь те, что может сформироваться привычное выскальзывание головки плечевой кости из суставной впадины. Поэтому после вправления вывиха плеча необходимо провести полноценное лечение и реабилитацию.
О том, как лучше это сделать и куда следует обращаться за качественной медицинской помощью, поговорим в этом материале.
Начнем с особенностей анатомического строения плечевого сустава. Он формируется головкой плечевой кости и суставной впадиной дистального отдела лопатки. Рядом находится акромион и акромиальный конец ключевой кости. Между ними находится акромиально-ключичный сустав, который при вывихе таже может пострадать. В дальнейшем это чревато развитием артрозов и артритов, постоянными болями и скованностью движений.
Внутри суставной полости лопаточной кости располагается защитный хрящевой слой. В одном месте он имеет существенное утолщение. Э/то суставная хрящевая губа. Она ограничивает подвижность головки плечевой кости и фиксирует её в суставной полости. При различных патологиях, в том числе и при вывихе происходит деформация суставной губы. Она может подвергнуться дегенеративному дистрофическому процессу на фоне компрессионного травматического воздействия. Это повлечет за собой развитие привычного вывиха плеча.
Плечевой сустав имеет плотную суставную капсулу. Вокруг неё располагается связочный, мышечный и сухожильный аппарат. При его нормальном развитии суставная жидкость внутри сустава постоянно обновляется, а положение головки плечевой кости надёжно зафиксировано.
При нарушении работоспособности мышечного аппарата начинается процесс дистрофии синовиальной хрящевой ткани внутри сустава. В том числе уменьшается высота суставной губы. Это становится предпосылкой для того, чтобы при неловком взмахе руки или при травмирующем воздействии произошел выход головки плечевой кости из суставной впадины.
При этом чрезмерно растягивается суставная капсула, смещаются связочный и сухожильный аппарат. Подвергается серьезной компрессии суставная хрящевая губа. Если своевременно не провести вправление вывиха, то высока вероятность разрыва капсулы и развития гемартроза в будущем. Это заболевание отличается быстрым развитием и может привести к инвалидности за счет образования контрактуры или анкилоза сустава. Поэтому за первой помощью нужно обращаться к травматологу сразу же, как произошла травма
На начальной стадии лечение после вывиха плеча заключается в иммобилизации поврежденной конечности. По мере необходимости назначаются нестероидные противовоспалительные средства для уменьшения болевого синдрома.
Если разрыва суставной капсулы не произошло и в суставе не скапливается кровь, то реабилитация после вывиха плеча в домашних условиях начинается примерно спустя 7-10 дней после перенесенной травмы. Для разработки полноценного курса для восстановления всех поврежденных тканей необходимо обратиться к мануальному терапевту или ортопеду. Эти специалисты обладают необходимой профессиональной компетенцией для того, чтобы обеспечить полноценную реабилитацию для пациентов даже со сложными типами травм.
В Москве на прием к ортопеду или мануальному терапевту можно записаться в нашей клинике. Здесь работают опытные доктора. Они проведут полноценный осмотр, ознакомятся с медицинской документацией. После этого вы получите исчерпывающие индивидуальные рекомендации по проведению реабилитации. Если будет соблюдать все рекомендации наших докторов, то рецидив, а уже тем более привычный вывих плеча вам будет не страшен.
Что делать после вправления вывиха плеча
Если произошел вывих плеча, лечение после вправления на начальном этапе проводит врач травматолог. В ходе первичного приёма он осматривает пациента. С помощью рентгенографического снимка исключается вероятность перелома или трещины костной ткани. Затем при повторном осмотре по показаниям проводится пункция суставной капсулы с целью исключения вероятности разрывов и проникновения в сустав крови. Если обнаруживается кровь, то назначается МРТ обследование. Оно позволяет оценить состояние мягких тканей. В том числе на МРТ можно увидеть разрывы и растяжения.
В сложных диагностических случаях, или при условии нарушения целостности тканей, если для их восстановления потребуется хирургическая операция, проводится диагностическая артроскопия. Она выполняется под наркозом. В ходе артроскопии плечевого сустава врач может выполнить пластику связочного волокна, восстановить целостность суставной капсулы и т.д.
Спустя 7 – 10 дней иммобилизация плечевого сустава больше не требуется и врач травматолог рекомендует пройти реабилитацию. Это комплекс мероприятий, направленны на то, чтобы предупредить развитие серьезных осложнений. Они могут включать в себя:
- анкилоз сустава – развитие соединительной рубцовой ткани, которая препятствует нормальной подвижности, способствует нарушению микроциркуляции крови и лимфатической жидкости;
- контрактура плеча – практически полная неподвижность верхней конечности, нарушается иннервация, кровоснабжение, это приводит к практически полному отсутствию функций и инвалидности;
- рубцовая деформация суставной капсулы – способствует появлению постоянного болевого синдрома;
- разрушение суставной хрящевой губы – становится причиной для привычного вывиха плеча;
- деформирующий остеоартроз – патология, при которой разрушается защитный хрящевой слой внутри сустава, головка плечевой кости травмируется, на ней образуются костные наросты, теряется подвижность, появляется постоянный выраженный болевой синдром;
- артрит плечевого сустава реактивной этиологии.
Чтобы избежать всех негативных последствий, первое, что делать после вывиха плеча – обратиться на прием к ортопеду. Этот врач в зависимости от вашего общего состояния здоровья разработает индивидуальный курс терапии.
Как проходит восстановление после вывиха плеча
Полноценная реабилитация после вывиха плеча позволяет добиться полного восстановления всех тканей. Запускаются процесс регенерации тканей. Улучшается обменный процесс между клетками.
Для восстановления после вывиха плеча необходимо добиться следующих результатов:
- улучшение микроциркуляции крови и лимфатической жидкости в области поражения – за счет этого усиливается трофика мягких тканей, они становятся более выносливыми;
- повышение эластичности связочного и сухожильного полотна для предотвращения образования в их толще рубцовых реформаций – подобные тяжи делают невозможным полноценную фиксацию головки плечевой кости в суставной впадине, это зачастую становится причиной развития привычного вывиха;
- усиление тонуса мышечной ткани – а счет это также повышается интенсивность трофики, ускоряется процесс реабилитации и регенерации всех тканей;
- улучшение биохимических свойств внутрисуставной синовиальной жидкости и т.д.
Для проведения полноценного восстановления нужно сначала исключить вероятность повторного травматического воздействия. Поэтому до окончания курса реабилитации следует отказаться от подвижных спортивных игр, занятий тяжелой атлетикой. На работе необходим перевод на лёгкий труд, при котором не будет задействоваться плечевой сустав верхней конечности.
В домашних условиях нужно устранить действие всех потенциальных патогенных факторов. Обычно врач ортопед собирает данные анамнеза и на основании этой информации готовит индивидуальные рекомендации для каждого пациента. Например, они могут включать в себя следующие аспекты:
- правильная с точки зрения эргономики организация спального и рабочего места (очень часто вывих плеча — это следствие монотонной и постоянной нагрузки на сустав при выполнении определённых профессиональных задач);
- отказ от курения, употребления алкогольных напитков и других вредных привычек, которые провоцируют серьезное ухудшение процессов микроциркуляции крови и лимфатической жидкости, разрушение хрящевых суставных тканей и т.д.;
- снижение веса при избыточной массе тела, в том числе за счет разработки правильного рациона питания и дозированных физических нагрузок;
- правильный выбор подходящей одежды для повседневной носки;
- лечение сопутствующих заболеваний, при которых может быть нарушен процесс иннервации или кровоснабжения плечевого сустава (шейно-грудной остеохондроз с корешковым синдромом, плексит плечевого сплетения, патологии костной и мышечной ткани, болезнь Рейно, сахарный диабет, полинейропатия, ревматические воспалительные процессы и т.д.).
Для профилактики вывиха плеча очень важно вести активный образ жизни. Необходимы регулярные и достаточные по своей интенсивности физические нагрузки, оказываемые на мышцы верхнего плечевого пояса. Чем сильнее будут развиты мышцы, тем лучше они будут фиксировать положение головки плечевой кости. Полноценно развитый мышечный, связочный и сухожильный аппарат – это гарантия здоровья сустава.
Как восстановить и разработать плечо после вывиха
Перед тем, как восстановить плечо после вывиха, нужно посетить врача ортопеда. Только опытный специалист сможет установить состояние тканей на текущий момент и разработать в соответствии с этими данными программу реабилитации.
В зависимости от состояния пациента после травмы, возможно сразу же приступать к повышению работоспособности связочно-мышечного аппарата. Но в некоторых случаях сначала требуется подготовительная работа. Например, если пациент обратился за помощью не сразу и у него уже начались процессы образования рубцовых тканей в связках и сухожилиях. Чтобы устранить эти негативные проявления патологии, необходимо восстановить полноценное диффузное питание связок и сухожилий.
Еще серьезнее ситуация, если лечение после вывиха проводилось не под контролем со стороны травматолога. Это чревато тем, что у пациента развивается гемартроз или контрактура сустава. Это очень тяжелые осложнения, которые приводят к тугоподвижности, снижают амплитуда возможных движений верхней конечностью. Все это приводит к инвалидности. Пациент испытывает постоянные боли. У него нарушается кровоснабжение и иннервация всех мягких тканей верхней конечности. Постепенно угасает функция кисти и пальцев.
Существует несколько способов того, как разработать плечо после вывиха – самый эффективный из них мануальная терапия в сочетании с лечебной гимнастикой. Опытный врач ортопед проводит разработку индивидуального курса, основываясь на данных о реальном текущем состоянии здоровья пациента. Этот курс реабилитации может включать в себя следующие виды лечебного воздействия:
- остеопатия позволяет усилить все процессы микроциркуляции лимфатической жидкости и крови вокруг повреждённого сустава, что станет толчком для ускорения процессов регенерации поврежденных тканей;
- рефлексотерапия позволяет за счет воздействия на биологически активные точки на теле человека запускать процессы регенерации хрящевых тканей, суставной капсулы и т.д.;
- массаж восстанавливает тонус мышечного волокна, повышает его работоспособность, делает связки и сухожилия более эластичными и устойчивыми к травмирующему воздействию;
- физиотерапия необходима для того, чтобы запустить обменные межклеточные процессы, ускорить выведение шлаков и токсинов, повысить сопротивляемость клеточной мембраны и т.д.;
- лечебная гимнастика и кинезиотерапия применяются для полного восстановления работоспособности плечевого сустава.
Если вам необходима полноценная и безопасная реабилитация после перенесенного вывиха плечевого сустава, то вы можете обратиться на бесплатный прием к ортопеду или мануальному терапевту в нашей клинике в Москве. Здесь вам будет предоставлена исчерпывающая информация о возможностях и перспективах применения наших методик в вашем индивидуальном случае.
Консультация врача бесплатно. Не занимайтесь самолечением, позвоните и мы поможем +7 (495) 505-30-40
Источник
Содержание статьи
- Характеристика
- Клиническая картина
- Возможные осложнения
- Причины вывиха
- Диагностика
- Лечение
- Первая помощь при вывихе
- Реабилитация
- Профилактика
Вывих ноги – изменение положения головок костей в голеностопном суставе или сочленениях стопы. Чаще всего травма случается в момент неловкого движения ногой, когда вес тела переносится на боковую поверхность стопы с внешней стороны. Повреждение проявляется отечностью и деформацией сустава на фоне сильной боли. Для подтверждения характера травмы требуется осмотр травматолога и аппаратное обследование. Консервативное лечение включает симптоматическую терапию и вправление костей с последующей реабилитацией.

Характеристика
Травма, связанная со смещением костей в суставах, образующих ступню, а также в области лодыжки, называется вывихом ноги. Распространенное повреждение фиксируется у всех возрастов, но чаще у людей от 22 до 49 лет, что связано с активным образом жизни.
У детей вывих – редкое явление, это объясняется высокой эластичностью связок. В преклонном возрасте люди передвигаются осторожно, что является отличной профилактикой травматизма.
В большинстве случаев страдает голеностопный сустав. Расхождение наблюдается в сочленении между малоберцовой, большеберцовой и таранной костью. Существует несколько вариантов травмы:
- Наружный вывих – при подвороте ступни с опорой на его внутреннюю часть и траекторией в боковом направлении. В большинстве случаев повреждение сопровождается переломом латеральной лодыжки.
- Внутренний – если ступня уходит вовнутрь, причем нагрузка переходит на внешнее ребро стопы. При этом виде травмы нарушается анатомическая целостность медиальной (внутренней) лодыжки.
- Задний вывих ноги – диагностируется, когда стопа подворачивается назад с переносом веса на верхнюю сторону ступни. Появляется после сильного удара по костям голени спереди.
- Передний – патологическое расхождение фиксируется при ударе в заднюю часть, чаще при неудачном приземлении на пятку с большой высоты.
В травматологической практике первая два вида встречаются чаще, чем переднее и заднее направление. Кроме того вывихнутыми могут оказаться фаланги пальцев при насильственном сгибании или при хождении босиком по неровной поверхности.
Другие разновидности вывихов на ноге:
- таранной кости;
- подтаранный вывих;
- костей предплюсны (в суставе Шопара);
- костей плюсны (задействовано сочленение Лисфранка).
Каждый вид имеет свои особенности в проявлениях, тяжести течения, а также лечении и длительности восстановительного периода.
Клиническая картина
Вывих ноги сопровождается симптомами, которые характерны для этого вида травмы. В момент травмы в области ступни слышен глухой щелчок, который сменяется сильной болью. Болевые ощущения сохраняются, а при попытке переместить травмированную ногу, становятся интенсивнее.
На возникновение болевого синдрома влияют раздражение нервных окончаний, а при повреждении более крупных нервов, присоединяется неврологические симптомы. Потеря тактильной чувствительности, жжение, покалывание на коже, периодически появляются при нарушении иннервации стопы. Тяжелые травмы могут привести к параличу – полному обездвиживанию ниже места поражения.
Ключевое проявление вывиха – деформация поврежденного сустава. Часто под кожей хорошо просматриваются головки костей, расположенные вне суставной сумки. Неестественная форма сочленения сопровождается патологическим отклонением стопы по направлению траектории удара, который привел к травме.
За счет отека нога опухает, увеличиваясь в размере по сравнению со здоровой ногой. Нарастающий отек в мягких тканях усиливает боль, которая носит распирающий характер. В области смещенных костей появляются многочисленные кровоподтеки. При повреждении глубоких слоев кожи, гематомы проявляются несколько дней, добавляя «свежие» синяки к проходящим проявлениям подкожного кровоизлияния.
Кроме того, при нарушении анатомического расположения суставных костей часто сдавливаются кровеносные сосуды. Уменьшение микроциркуляции проявляется бледностью кожи, в тяжелых случаях – посинением. Нога мерзнет, наблюдается понижение температуры тела на травмированной ступне. Частая причина полного прекращения кровоснабжения – вывих в суставе Шопара. Такое состояние может осложниться гангреной и закончиться ампутацией ступни.
Возможные осложнения
При неосторожных действиях во время оказания первой помощи или при попытках передвинуть ногу самостоятельно, вывих ноги может осложниться:
- нарушением целостности мышц, связок или сухожильных тяжей;
- разрывом кровеносных сосудов;
- компрессией нервных стволов;
- увеличивается вероятность повторных вывихов;
- воспалительная реакция в суставе (артрит, синовит);
- со времен на поврежденных участках суставных тканях появляются деструктивные изменения, что неизменно приводит к артрозу с дальнейшим разрушением сочленения.
Травма на ноге редко носит обособленный характер. В большинстве случаев вместе с вывихом фиксируются растяжения связок, мышц, их разрывы, а также нарушение целостности костей, которых в стопе 26.

Причины вывиха
К основной причине механического нарушения сопоставимости костей в суставе относится травма. В момент резкого движения, которое сопровождается скручивающим, растягивающим движением большой силы. Повреждение можно получить во время спортивных тренировок, соревнований, на производственных площадках или в бытовых условиях. Вывих ноги провоцирует падение с приземлением на внутреннюю, наружную или боковую часть ступни.
Кроме травматических, в медицинской практике различают следующие предрасполагающие факторы:
- Патологические – относятся к вторичным состояниям. Нарушения возникают в результате патологий дегенеративного характера. Артроз, артрит, злокачественные новообразования, заболевания связок и другие патологии опорно-двигательного аппарата могут осложняться привычным вывихом суставов.
- Врожденные – к этой группе относятся аномалии и дефекты развития, которые могут проявиться сразу при рождении или после первых шагов. Толчком к патологии часто выступает генетический фактор или нарушение процесса развития на эмбриональном уровне. Вывих может быть получен во время родов при неправильном расположении плода, когда фиксируется тазовое предлежание.
Диагностика
Постановкой диагноза и выбором метода лечения занимается врач-травматолог. Самостоятельно определить характер травмы, а тем более принимать решение о терапевтических действиях в лучшем случае бесполезно. Осложнения могут проявиться не сразу, но иногда промедление может привести к инвалидности.
Диагностическое обследование состоит из осмотра, физикального и аппаратного исследования. В ходе сбора анамнеза врач выясняет причину травмы и жалобы. Предварительный диагноз ставится по внешним признакам, при необходимости неврологическим и болевым тестам.
Объективная оценка выносится на основании результатов рентгенографии и МРТ. Исследования помогают не только определить вид и тяжесть вывиха, но и своевременно заподозрить наличие сопутствующих травм связок, костей, сухожилий.
Лечение
Если подтвердился диагноз «вывих ноги», исход травмы зависит от того насколько быстро начато лечение. Чаще всего проводится врачебная манипуляция по сопоставлению суставных поверхностей. Решение о целесообразности, методе и форме анестезии принимает доктор. Самостоятельные попытки вернуть кости в нужное положение могут стать причиной новых травм или тяжелых осложнений.
Первая помощь при вывихе
Единственное, что необходимо сделать самому или окружающим, – это оказать доврачебную помощь пострадавшему:
- В первую очередь проводится иммобилизация пораженной ноги. Сделать это можно при помощи самодельной шины из двух прямых палок, которые размещают с двух сторон ноги и перебинтовывают. Если на поврежденную ногу надета обувь, и легким движением она не снимается, не нужно делать это принудительно.
- Больного укладывают на ровную поверхность и обеспечивают покой. Нельзя пытаться пошевелить травмированную ступню или вернуть ее в правильное анатомическое положение. Единственно, что нужно сделать, это придать конечности возвышенное положение, уложив ее на невысокий валик. Такое расположение обеспечит отток жидкости и предотвратит сильный отек.
- Пакет со льдом, охлажденные продукты или ткань, смоченную в холодной воде, прикладывают к месту вывиха. Для предупреждения получения холодовой травмы, максимальное время воздействия не должно превышать 15 минут. При этом холодный предмет предварительно оборачивают тонкой тканью.
- Вывих ноги всегда сопровождается сильной болью. Чтобы уменьшить болевое воздействие, пострадавшему дают выпить Анальгин, Баралгин в таблетках.
Завершающим этапом будет обязательная доставка больного в травматологический пункт для дальнейшего обследования. При этом не стоит забывать о необходимости сохранения неподвижности поврежденной ступне.
Вправление вывиха
Независимо от того, какой из суставов поврежден, манипуляция вправления показана в обязательном порядке. Процедура проводится только в стенах стационара, домашние условия и пункт приема травматологических больных категорически не подходят.
Процесс состоит из трех этапов:
- Обезболивание пораженной стопы обеспечивается местными анестетиками. В тяжелых случаях больной вводится в состояние общего наркоза.
- Сопоставление костей в правильное положение проводится плавными мягкими движениями, чтобы не нарушить целостность мягких тканей, связок, кровеносных сосудов.
- По окончании нога фиксируется гипсованием или формированием иммобилизирующей манжеты при помощи полимерных бинтов.
Длительность ношения фиксирующей повязки от месяца до полугода, зависит от тяжести повреждения. Прогноз зависит от скорости обращения за врачебной помощью и от соблюдения рекомендаций врача. Вправление проводится в первые три недели после травмы. При поздней диагностике чаще всего требуется хирургическое лечение.

Оперативное вмешательство
Показанием к проведению операции являются открытые травмы, разрыв связок или сухожилий, «старые» травмы, в результате которых сформировался привычный вывих ноги. В последнем случае устранить нестабильность возможно только хирургическим путем.
Для минимальной травматизации и предупреждения послеоперационных осложнений, в большинстве случаев выбирают малоинвазивное вмешательство – артроскопию. Через небольшой прокол в суставную полость вводится оптический прибор – артроскоп, который позволяет провести дополнительное обследование и определиться с дальнейшим лечением.
При необходимости вправления, через другой прокол внедряются хирургические инструменты, с помощью которых проводится лечебная манипуляция. Для фиксации суставных поверхностей в правильном положении устанавливаются хирургические скобы (якоря), которые имеют свойство самостоятельно рассасываться.
Лекарственная терапия
Специфическое медикаментозное лечение при вывихе не предусмотрено. Лекарственные средства принимаются для облегчения симптомов. Для купирования болевого синдрома назначаются НПВС – Нурофен, Кетанов, Кеторол. Препараты подбираются с учетом возраста и интенсивности боли пострадавшего. Допустимо применение средств для местного воздействия. Начиная с третьего дня после травмы, на область сустава наносится обезболивающий гель – Финалгон, Вольтарен, Найз гель. Для рассасывания гематом используют Троксевазин, Троксерутин, Лиотон.
Физиотерапия
Для восстановления кровообращения, улучшения работы мышечной и кровеносной системы назначаются физиотерапевтические процедуры. Электрофорез, магнитотерапия, воздействие лазерными лучами, ультразвуковыми волнами запускают процессы самовосстановления и регенерации поврежденных тканей, способствуют скорейшему выздоровлению. Процедуры проводятся курсами и подбираются с учетом противопоказаний.
Реабилитация
После длительного ношения жесткой лонгеты, мышечная и соединительная ткань нуждается в восстановлении. Реабилитационные мероприятия включают:
- Сеансы массажа – проводятся курсами. Манипуляцию осуществляет специалист, обладающий лечебной техникой массажа.
- Ношение бандажа для голеностопного сустава: в первое время назначается полужесткий ортез с гибкими металлическими вставками, в последующем используется компрессионный бандаж легкой степени фиксации.
- Вывих ноги провоцирует нарушение биомеханики стопы и развитие плоскостопия. Поэтому, в обувь вкладывают ортопедические стельки для уменьшения нагрузки и поддержки сводов в правильном положении.
- Лечебная гимнастика занимает одну из ведущих ролей для возвращения движения больной ноге. Упражнения подбираются врачом и выполняются регулярно. С течением времени комплекс корректируется. В него включаются более сложные упражнения, и постепенно увеличивается нагрузка.
При ранней диагностике, выполнении всех предписаний доктора, соблюдении рекомендованного режима активности и отдыха, в 95% случаев травма заканчивается выздоровлением.
Профилактика
Полноценное питание и регулярное выполнение несложных физических упражнений делает мышцы крепкими, а связки эластичными. Соблюдение принципов здорового образа жизни является одним из пунктов профилактики травматизма. Кроме того, предупредить вывих ноги можно, соблюдая осторожность при передвижении, избегая экстремальных видов спорта. Для ежедневной носки рекомендуется покупать удобную обувь, в зимнее время – с противоскользящими элементами на подошве. Если травма произошла, обязательно обратиться к врачу в первые часы после случившегося.
Источник
