Анизокория при ушибе головного мозга
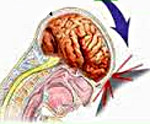
Ушиб головного мозга — вид черепно-мозговой травмы, сопровождающийся ограниченными морфологическими изменениями церебральных тканей. Проявляется утратой сознания, амнезией, рвотой, головокружением, анизокорией, различной очаговой симптоматикой, менингеальным симптомокомплексом, изменениями сердечного и дыхательного ритма. Основной метод диагностики — КТ головного мозга. Консервативное лечение: коррекция жизненно важных функций, нормализация внутричерепного давления, нейропротекторная терапия. Хирургическое лечение производится строго по показаниям, включает трепанацию черепа, декомпрессию и удаление очагов ушиба.
Общие сведения
Ушиб головного мозга (УГМ) составляет порядка 25-30% всех черепно-мозговых травм (ЧМТ). Отличием ушиба мозга от его сотрясения является наличие морфологических посттравматических изменений в церебральных тканях. Различают три степени тяжести ушиба. Первая, наряду с сотрясением головного мозга, относится к легким ЧМТ, вторая — к ЧМТ средней тяжести, третья — к тяжелым ЧМТ. Оценку тяжести ушиба осуществляют по степени расстройств сознания, тяжести состояния пострадавшего, выраженности неврологического дефицита, данным томографических исследований. По данным статистики, в России ушиб головного мозга распределяется по степеням тяжести следующим образом: легкий — 33%, средней тяжести — 49%, тяжелый — 18%.
Ушиб головного мозга в 2-3 раза чаще наблюдается у лиц мужского пола. По различным данным в 5-20% случаев этого вида ЧМТ выявляется алкогольное опьянение пострадавшего. В настоящее время тяжелый ушиб головного мозга выступает одной из ведущих причин летальности и инвалидизации среди лиц в возрасте до 45 лет. В связи с этим своевременность диагностики и поиск оптимальных способов лечения УГМ являются приоритетными задачами травматологии, нейрохирургии, неврологии и реабилитологии.
Ушиб головного мозга
Причины ушиба головного мозга
Ушиб головного мозга возможен в результате транспортной аварии, профессиональной, бытовой, криминальной или спортивной травмы. В детском дошкольном возрасте УГМ обусловлен преимущественно различного рода падениями. Ушиб мозга может произойти при внезапном падении пациентов во время пароксизма эпилепсии или дроп-атаки. Зачастую УГМ сопровождается переломом черепа, в половине случаев — внутричерепным кровотечением (субарахноидальным кровоизлиянием, образованием субдуральной или внутримозговой гематомы).
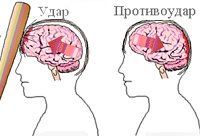
Патофизиология УГМ включает первичное и вторичное повреждение. Первичное повреждение происходит непосредственно при травме и обусловлено смещением мозга в черепной коробке, смещением полушарий по отношению к стволу мозга, гидродинамическим фактором. В результате возникают структурные повреждения нейронов и клеток глии, разрывы синаптических связей, сосудистые повреждения и тромбозы. Очаги УГМ могут иметь единичный и множественный характер, локализуются не только в зоне удара, но и в области противоудара. Вторичное повреждение является следствием деструктивных метаболических процессов, инициируемых первичным повреждением. В области ушиба развивается асептическое воспаление и отек, нарушается кровообращение и метаболизм нейронов. Все это приводит к расширению зоны ушиба. Исходом первичного и вторичного повреждения является некроз нейронов, который и обуславливает возникновение неврологического дефицита.
Симптомы ушиба головного мозга
УГМ легкой степени сопровождается утратой сознания до десятков минут. Затем наблюдается умеренная оглушенность, сонливость, может быть неполная ориентация во времени и в окружающем. Пострадавшие жалуются на постоянную цефалгию (головную боль), слабость, тошноту, головокружение. Отмечается не дающая облегчения рвота, возможно многократная. Наблюдается амнезия: пациент не помнит предшествовавшие ЧМТ события (ретроградная амнезия) и еще некоторое время после травмы не может запомнить того, что с ним происходит (антероградная амнезия). Зачастую развивается тахикардия или, наоборот, брадикардия, реже — артериальная гипертензия.
В неврологическом статусе: анизокория, нистагм, асимметричность сухожильных рефлексов, невыраженный менингеальный симптомокомплекс, может быть легкий гемипарез. Когда УГМ сопровождается субарахноидальным кровоизлиянием, менингеальный симптомокомплекс ярко выражен. При легкой степени ушиба все указанные проявления регрессируют в период от 2-х до 3-х недель.
УГМ средней степени проявляется бессознательным состоянием в течение от десятков минут до 4-5 ч. При восстановлении сознания наблюдается интенсивная цефалгия, повторная рвота, кон-, антеро- и ретроградная амнезия. Амнезия, умеренное или глубокое оглушение и дезориентация могут сохраняться до нескольких суток. Возможны психические отклонения. Зачастую имеет место субфебрилитет, бради- или тахикардия, артериальная гипертензия, учащенное дыхание. В неврологическом статусе выявляются очаговые симптомы, варьирующие в зависимости от локализации зоны ушиба. Как правило, отмечаются различной выраженности гемипарезы и гемигипестезия, нарушения речи (моторная афазия), анизокория и глазодвигательные расстройства. Обычно указанная симптоматика постепенно исчезает спустя 4-6 недель после ЧМТ.
УГМ тяжелой степени отличается большей длительностью бессознательного состояния (до нескольких недель). Зачастую имеет место моторное возбуждение. Тяжелый ушиб головного мозга протекает с дисфункцией жизненно важных систем: артериальной гипотонией или гипертензией, тахи- или брадиаритмией, нарушением дыхательного ритма на фоне тахипноэ. В начальном периоде после ЧМТ доминирует стволовая симптоматика: тонический нистагм, двусторонний птоз и мидриаз, децеребрационная ригидность, дисфагия, двусторонние стопные патологические рефлексы, симметричная гипо- или гиперрефлексия. На этом фоне выявляются признаки поражения полушарий: гемипарез, гемигипестезия, оральный автоматизм и др. Возможна гипертермия до 41°C, судорожные пароксизмы. Неврологическая симптоматика имеет длительное течение и не регрессирует в полной мере. Различной выраженности психические и/или неврологические изменения остаются в качестве стойких резидуальных следствий ЧМТ.
Диагностика ушиба головного мозга
Основным методом диагностики УГМ в современных условиях является КТ головного мозга. Томографическая картина отличается в зависимости от тяжести ушиба. При легкой степени очаги с уменьшенной плотностью выявляются лишь в 40-50% случаев. В зоне ушиба на томограммах отмечается отечность, петехиальные кровоизлияния. Отечность может распространяться на всю долю мозга или даже на целое полушарие, приводить к умеренному сужению ликворных пространств.

Аксиальная КТ головного мозга без контрастного усиления. Определяется контузионный очаг в правой лобной доле, представленный геморрагическим компонентом, зоной детрита и отека
Ушиб средней тяжести характеризуется наличием на томограммах очагов ушиба в виде зон пониженной плотности. При геморрагическом пропитывании очаг ушиба может иметь повышенную плотность. При тяжелом ушибе томография визуализирует очаги как повышенной, так и пониженной плотности. В первом случае речь идет о сгустках крови, во втором — об участках размозжения и отека. При крайне тяжелых поражениях зона деструкции церебральной ткани уходит вглубь к подкорковым структурам.
В ходе лечения КТ также проводят в динамике. Наблюдения показывают, что в случае легкой или средней тяжести ушиба с течением времени происходит полное исчезновение очаговых изменений. В случае тяжелого УГМ наблюдается уменьшение площади очагов деструкции, а затем их трансформация в кисты головного мозга или участки атрофии. Чем тяжелее ЧМТ, тем более медленно проходят указанные изменения, визуализируемые при помощи КТ.
Лечение ушиба головного мозга
Ушиб головного мозга является однозначным показанием к госпитализации пострадавшего. Лечение проводят неврологи и нейрохирурги, а затем реабилитологи. Консервативная терапия включает, прежде всего, нормализацию жизненно важных функций: коррекцию гемодинамики с постоянным мониторингом АД, дыхательную поддержку, мониторинг и коррекцию внутричерепного давления (фуросемид, ацетазоламид, маннитол). Проводится нейропротекторное лечение (эритропоэтин, цитиколин, прогестерон, статины) и симптоматическая терапия (коррекция гипертермии, противосудорожная терапия, купирование головной боли, противорвотные средства и т. п.).
В 15-20% УГМ осуществляется хирургическое лечение. Оно показано при развитии сдавления головного мозга и дислокационном синдроме, при наличии очага размозжения объемом более 30 см³, очага объемом 20-30 см³ с масс-эффектом и смещением срединных структур более 5 мм или при наличии более мелких очагов, сопровождающихся прогрессивным усугублением неврологической симптоматики.
Операция проводится путем трепанации черепа. При наличии объемного очага размозжения производится его удаление. Осуществляется костно-пластическая трепанация черепа, при которой после удаления очага костный и кожно-апоневротический лоскуты устанавливаются на место. При высоких цифрах внутричерепного давления операцию дополняют декомпрессионной трепанацией черепа. Если очаги размозжения имеют маленький объем, но сопровождаются выраженной отечностью мозговых тканей, показана декомпрессионная трепанация без удаления очагов.
Прогноз при ушибе головного мозга
Последствиями УГМ могут быть посттравматическая гидроцефалия; локальная церебральная атрофия; формирование субдуральной гигромы, хронической субдуральной гематомы, посттравматической церебральной кисты; возникновение посттравматического арахноидита, оболочечно-мозговых спаек, приводящих к возникновению эпилепсии или различных форм психопатии. В отдаленном будущем ушиб головного мозга может обуславливать развитие болезни Паркинсона или болезни Альцгеймера.
Легкий УГМ обычно имеет благоприятный исход с полным восстановлением неврологических и психических функций. УГМ средней тяжести при своевременном и адекватном лечении также приводит к выздоровлению. После него могут наблюдаться гидроцефалия, вегето-сосудистая дистония, астения, легкое нарушение координации движений. Тяжелый УГМ приводит к летальному исходу примерно в 30% случаев. Среди выживших большой процент инвалидов. Основными причинами инвалидизации выступают: эпилепсия, психические расстройства, парезы и параличи, нарушения речи.
Источник
Может проявиться анизокория у ребенка и взрослого человека по разным причинам. При патологии у пациента фиксируются различные зрачки, вследствие чего может наблюдаться несимметричность в диаметре. Отклонение может затронуть 1 или сразу оба глаза. Вследствие анизокории нарушенный зрачок не способен сужаться, расширяться при реагировании на освещение, при этом аналогичная функция второго глазного яблока не теряется.
Если у человека различная величина зрачков в пределах 1 мм, тогда не диагностируется анизокория.
Причины
Паралич глазодвигательного нерва
Он развивается в результате нарушения проводимости нервных волокон из-за травмы головы, опухоли головного мозга, инфекционных заболеваний, но в 30% случаев в результате сахарного диабета или инсульта. При параличе зрачок плохо реагирует на свет и не сужается при сильном освещении. Веко может быть опущено из-за ослабления мышц, а глаза косить. Проявляется также синдромом Аргайла Робертсона (ниже в статье описано более подробно). При первых изменениях в организме нужно обратиться к неврологу.
Приступ закрытоугольной глаукомы
Он возникает из-за нарушения оттока жидкости, давление в глазу повышается. Роговица может стать немного затуманена. Причины: стресс или перенапряжение, перегревание, переохлаждение, работа в неестественном положении головы (наклоненной или перевернутой). Симптомом служит отсутствие реакции зрачка на свет, боль, ухудшение зрения на одном глазу. Если не обратиться к доктору, то состояние ухудшится, приступ не пройдет самостоятельно.
Физиологическая и транзиторная анизокория
Два вида расстройств, при которых состояние человека считается нормальным и не требует лечения. При физиологической анизокории — зрачки увеличены, но не предвещают заболевания. А при транзиторной (переходящей) изредка меняют свой размер, например, во время мигрени.
Синдром Горнера
Заметен в виде потери тонуса века. Верхнее нависает на глаз, или наоборот, нижнее поднимается вверх (обратный синдром Горнера). Также заметно и сужение одного из зрачков, с последующей потерей чувствительности к свету.
Это неврологическое заболевание, при котором поражается комплекс симпатической нервной системы. Может быть предвестником пареза.
Внутричерепное кровотечение
Кровотечение в мозгу происходит из-за разрыва сосудов при получении тяжелой травмы головы. Оно опасно для жизни, так как скапливающаяся кровь давит на мозг. Симптомы: потеря сознания, рвота, головная боль, повышенное давление, ухудшение фокусировки хрусталика и зрачка.
Если полученная травма небольшая, то кровоизлияние само прекратиться, но во время лечения надо следить за своим состоянием, пройти КТ и МРТ. В некоторых случаях прибегают к хирургическому методу удаления лишней жидкости.
Вернуться к оглавлению
Синдром Парино
Он проявляется в параличе верхнего взгляда, нарушении равновесия, отводе век. Самые первые признаки: головные боли, тошнота, слабость и сонливость, проблемы со зрением, анизокория. При синдроме Парино глазное яблоко не двигается как обычно, не получается быстро переводить взгляд, смотреть вверх вниз. Далее будет назначена терапия.
Зрачок Аргайла Робертсона
При этом заболевании реакция зрачка на свет ослабевает, но сохраняется фокусирование на предмет вблизи и вдалеке, на отведении вдаль. Синдром Аргайла Робертсона является признаком редуцированного сифилиса, паралича нерва, повышенной чувствительности к токсину трепонемы. Проявляться может при рассеянном склерозе, энцефалите, сирингобульбии, дифтерийной полиневропатии. Лечение именно этой болезни не проводят.
Синдром Эйди
Зрачок медленно сужается при свете и приближении предмета и также увеличивается с задержкой. Потоотделение повышено. Патология развивается вследствие бактериальной инфекции, миотонии (в редких случаях), герпеса глаз, атрофии мышц, заболеваний головного мозга.
Чаще всего наблюдается у женщин и мужчин старше 30 лет. Полностью нельзя избавиться от зрачка Эйди, терапия не дает нужного эффекта. Заболевание необратимо, но и не опасно для жизни.
Травмы
При активной деятельности есть риск повредить, череп, спинной мозг или глаза. Анизокория возможна в таких случаях. Склера и роговица повреждаются в результате попадания мелких предметов, осколков, стружки. Для того, чтобы их извлечь, надо обратиться к офтальмологу.
Если вы обожглись кислотой или щелочью, промойте глаз чистой водой и обратитесь в больницу. При ушибе аккуратно отнеситесь к травме, попросите наложить повязку травматолога и, при необходимости, запишитесь на прием к офтальмологу. Если вы не проконсультируетесь с доктором по поводу травм, то это чревато потерей зрения.
Воздействие веществ
При употреблении наркотиков, таких как ЛСД, наблюдается мидриаз (увеличение зрачков) и анизокория, одновременно чувство голода и тошнота, бессонница.
Другие виды веществ тоже приводят к несоразмерности зрачков, например, кокаин, амфетамин, атропин. Отравление бензолом, мышьяком, никотином, свинцом, ртутью сказывается на работе зрительного органа. Примером может быть: атрофия нерва, слепота, расширение зрачков, анизокория, ослабление век.
Отравление соединениями чаще всего возможно вблизи промышленных заводов дома по неосторожности, при длительном курении сигарет (мышьяк и свинец накапливаются). Заметив первые признаки, обратитесь в больницу.
Другие причины
Анизокория — симптом геморрагическогоинсульта. Это заболевание, при котором происходит кровоизлияние в мозгу, разрыв сосуда из-за высокого артериального давления. Прогноз худший — смерть, а те, кому удается выжить, остаются навсегда инвалидами. Проявляется болезнь у людей 35-50 лет, с выраженной гипертонией и атеросклерозом. При подозрении на инсульт, надо вызывать скорую помощь.
Вернуться к оглавлению
Отек головного мозга
Жидкость скапливается в черепе и давит на стенки сосудов. В результате этого, кровообращение замедляется, орган не получает кислорода и умирает. Человек испытывает головную боль, тошноту, повышенную температуру, ухудшение зрения, изменение размеров зрачков, несоразмерность.
Чтобы улучшить состояние нужно принимать анальгетики, мочегонные таблетки, против рвоты и судорог. Иногда требуется хирургическое вмешательство, врачи производят вентрикулостомию или трепанацию черепа. Отек может произойти совершенно у любого человека, даже у новорожденного ребенка.
Вирусные и бактериальные заболевания
Например, энцефалит поражает головной мозг, приобретается от зараженных насекомых. Менингит- воспалительная инфекция в головном отделе. Вызывается бактериями, вирусами, сопутствует отиту и другим лор-заболеваниям. Менингит развивается быстро.
Эти болезни характерны для людей любого пола, возраста и расы. Все они переносятся очень плохо, функции зрачка нарушаются (анизокория, отвод век), ресничные мышцы ослабевают, лечение до конца не известно. Есть большая вероятность смерти.
Как лечить?
Если анизокория спровоцирована новообразованиями в головном мозгу, то выполняется хирургическое вмешательство.
Лечить анизокорию требуется, учитывая ее вид, причину и тяжесть патологического процесса. При отклонении может применяться консервативная терапевтическая методика, включающая гимнастику для глаз. В таблице представлены возможные лечебные схемы при разной величине зрачков:
| Источник проблемы | Возможное лечение |
| Нарушения офтальмологической природы | Антибактериальный курс |
| Прием лекарств с противовоспалительным воздействием | |
| Новообразования в головном мозге | Применение специфических медикаментозных препаратов либо оперативное вмешательство |
| Черепно-мозговые травмы | |
| Остеохондроз шейного отдела позвоночника | Анальгезирующие вещества |
| Хондропротекторы | |
| Витаминные комплексы | |
| Воспалительные реакции | Антибиотики |
| Лекарства, снижающие температуру тела | |
| Инфузии с водно-солевым раствором | |
| Инсульт | Медикаменты, устраняющие образовавшиеся в крови тромбы |
Симптоматика
Проявления врожденной анизокории у детей до 6-7 лет:
- Реакция на свет есть, а в темноте более заметна несоразмерность зрачков.
- Различие в размерах не больше 1 миллиметра.
- Если пользоваться каплями, то первый симптом проходит.
Характеристика приобретенной формы:
- Разница зрачков лучше заметна на свету.
- Пораженный, как правило, расширяется медленнее, чем здоровый.
- Веко опускается или поднимается.
- Реакция на приближение и отдаление есть, а на свет нет.
Общие признаки:
- Головокружение, потеря координации.
- Тошнота и рвота.
- Зрительные расстройства.
Вернуться к оглавлению
Анизокория – симптомы
Когда разница диаметра зрачков незначительна, она представляет собой несущественный косметический дефект без прочих проявлений и жалоб. В случаях если диагноз анизокория сопровождается выраженной разницей между зрачками, могут присутствовать такие симптомы:
- повышенная утомляемость при незначительных зрительных нагрузках;
- искажение изображения перед глазами, затуманивание зрения;
- сбои пространственного восприятия;
- головокружение;
- головные боли.
Если причина кроется в воспалительных заболеваниях органов зрения, характерны такие признаки, как:
- боль;
- покраснение глаз;
- отечность век;
- слезоточивость;
- светобоязнь.
При наличии неврологических повреждений возможно присутствие:
- повышенной температуры тела;
- расстройств сознания;
- рвоты;
- нарушений рефлексов и чувствительности;
- отвисания века;
- нарушения потоотделения.
Диагностика
У офтальмолога
- Проверка с помощью таблицы Сивцева.
- Рефрактомерия и аберромерия позволят узнать, правильно ли фокусируются лучи на сетчатке.
- Исследование полей зрения с помощью периметра.
- Измерение внутриглазного давления.
- Полный осмотр глаза биомикроскопом. Если у человека наблюдаются симптомы офтальмологических заболеваний, то врач приступит к лечению.
У невролога
- Со специалистом пациент делится всеми замеченными расстройствами, перенесенными стрессами, хроническими заболеваниями.
- Состояние глаз исследуется молоточком. Доктор водит его, а пациент следит, не поворачивая головы.
- Во время всего приема невролог наблюдет за мимикой и жестами, чтобы заметить отклонения.
- Иголочкой совершаются покалывания на симметричных зонах лица и тела.
- Исследование координации движений в позе Ромберга.
После этого поставят диагноз и попросят пройти ряд дополнительных процедур, таких как:
- МРТ и КТ.
- Изучение размеров зрачка, его поведения.
- Проверка подвижности глазного яблока.
- Анализ крови.
Меры профилактики
Среди профилактических действий можно выделить главное – вовремя забить тревогу и выяснить причину отклонения. Если проблема разрешима и не представляет угрозы для здоровья и жизни больного, рекомендации ограничатся лишь советом поп ведению здорового образа жизни. Но , в любом случае, необходимо строго соблюдать указания лечащего врача и придерживаться назначенной терапии. Только при полном взаимопонимании доктора и пациента можно добиться положительного результата и быстро встать на ноги.
С нарушением зрения сохраняется трудоспособность. Профилактика состоит в следовании всем нормам и предписаниям врача. Возможно ограничение к просмотру телевизора, пользованию компьютером и смартфоном.
Питаться лучше свежими фруктами и овощами, в них содержится большое количество витаминов, улучшающих зрение и работу внутренних органов.
Как предупредить развитие анизокории
Чтобы предупредить развитие анизокории, необходимо принимать определенные профилактические меры:
- регулярно сдавать кровь на проверку уровня сахара;
- следить за изменениями артериального давления;
- проверять уровень холестерина в крови и корректировать его количество, если нужно. Это позволит предупредить развитие такого недуга, как атеросклероз;
- регулярно проводить профилактические обследования у врачей для выявления возможных нарушений еще на раннем этапе развития. Речь идет не только об офтальмологе, но и о других врачах.
Берегите свои глаза
Разный диаметр зрачков или анизокория – это серьезное патологическое нарушение, которое может быть связано с развитием различных заболеваний или отклонений в организме. Поэтому, чтобы избежать осложнений, нужно как можно скорее выявить причину патологии, тем более что анизокория в редких случаях может выступать в качестве единственного симптома заболевания.
Профилактика анизокории не всегда представляется возможной. Однако некоторые меры могут снизить риски ее возникновения (в том числе повторного):
- Поддержание общего состояния организма, иммунитета;
- Своевременное лечение и купирования заболеваний;
- Избежание ситуаций, порождающих опасность возникновения травм;
- Соблюдение диеты и поддержание здорового образа жизни;
- Прохождение профилактических осмотров у офтальмолога (хотя бы раз в год);
- При возникновении дискомфорта и первых симптомов нарушения зрения вовремя обращаться за медицинской помощью.
Профилактика основывается на своевременном лечении глазных заболеваний. Необходимо ограничить просмотр телевизора, реже пользоваться компьютером и прочими гаджетами.
Большое значение имеет правильное питание больного. Важно употреблять продукты, содержащие достаточно витаминов для улучшения зрительного восприятия.
Фармакологические тесты
Отдельные мероприятия, проводящиеся с помощью наркотических веществ:
- Пилокарпиновый. В глаз капают раствор пилокарпина. После получаса у здорового человека нет реакции на препарат.
- Кокаиновый. В глаз закапывают раствор кокаина для определения синдрома Горнера. Пораженный зрачок расширяется на 1,5 мм.
- Тропикамидовый. Всё происходит так, как и при первых двух тестированиях. Больной зрачок увеличивается в размере более чем на 1 мм.
После мероприятий будет назначено лечение.
Опасно ли такое явление?
Само по себе отклонение не является смертельно опасным, но несёт определённые неудобства. Патологически расширенный зрачок будет страдать от слишком ярких лучей, возможен даже случайный ожог сетчатки на солнце, суженный испытывать ограничение видимости в тёмных местах.
Чаще люди с данным отклонением испытывают снижение качества зрения, страдают от двоения в глазах или плохим самочувствием, вызванным как неправильным зрительным восприятием, так и сопутствующими заболеваниями, которые явились её причиной.
Анизокория не возникает сама по себе, исключая врождённые случаи, а является последствием некоторых заболеваний, которые действительно опасны.
Самая безобидна причина – близорукость, когда зрачок расширяется в том глазу, который плохо видит, но при этом он обычно способен сокращаться.
Более серьёзные причины – травмы или инфекции глаза, из-за которых можно потерять зрение.
К группе самого серьёзного риска относятся люди с повреждениями нервных волокон головного мозга, так как многие заболевания этого органа могут привести даже к смерти.
Лечение
Лечение протекает различно. Детям с врожденной формой, чаще всего, оно не требуется. У взрослых врач определяет точный диагноз и, на его основании происходит терапия и дальнейшая профилактика. Самостоятельно лечить патологии нельзя!
В курс восстановления входят: прием специальных лекарств (при бактериальных заболеваниях — антибиотики), закапывание капель, расширяющих зрачки и восстанавливающих зрение.
При параличе глазного нерва нужно заниматься специальными упражнениями, укрепляющими мышцы. Просмотр стереокартинок тоже помогает в этом. Функции мышечной ткани восстанавливаются спустя время при активной работе.
Глазное давление (глаукома) устраняется с помощью принятия капель и лекарств, выписанных врачом. До конца избавиться от патологии не удастся, но главное в терапии — регулярность. Также можно обратиться к лазерному и хирургическому методам лечения глаукомы.
Какие виды бывают?
Косоглазие может сопутствовать врожденной форме болезни.
Порой анизокория у грудничка носит временный характер, и через некоторое время родители могут наблюдать, что патология самостоятельно прошла, но такие ситуации встречаются крайне редко. Отклонение у подростка и взрослого человека может быть врожденного либо приобретенного типа. В первом случае одновременно с анизокорией может наблюдаться птоз либо косоглазие. Также выделяют другие разновидности отклонения:
- миоз, характеризующийся сужением зрачка;
- мидриаз, при котором отмечается расширение.
Источник
